骨代谢标志物与糖尿病周围神经病变的相关性研究
2023-12-11陶琪毛樱
陶琪,毛樱
绍兴市人民医院特检科,浙江绍兴 312000
糖尿病(diabetes mellitus,DM)患者血糖代谢紊乱,长期处于高血糖环境会导致机体产生多种慢性并发症。糖尿病周围神经病变(diabetic peripheral neuropathy,DPN)是DM非常常见的并发症,既往一项Meta分析[1]显示,有30%的DM患者并发DPN。DPN发病机制很复杂、临床表现多样[2-4],主要表现为双侧肢体对称性麻木、疼痛、发凉,严重的可以导致肢体剧痛,甚至影响运动功能,增加患者的致残率和病死率[5]。既往研究表明,糖尿病及其并发症会侵害机体的微血管,损伤的微血管更容易形成微血栓,微血栓会影响全身的微循环,骨骼内微血管的损伤会造成骨骼内供血出现障碍,骨代谢发生异常[6]。既往研究发现,骨质疏松(osteoporosis,OP)在2型糖尿病患者中发生率较高,这与其微血管并发症之间有着非常密切的联系,包括糖尿病肾病(diabetic nephropathy,DN)及糖尿病视网膜病变(diabetic retinopathy,DR)[7],但是既往文献很少研究DPN与骨代谢之间是否相关,本研究通过对比DPN和NDPN患者的骨代谢指标,研究骨代谢标志物与糖尿病周围神经病变的相关性。
1 对象与方法
1.1 研究对象
选取绍兴市人民医院肌电图室2021年1月至2022年2月就诊的糖尿病患者187例,合并DPN的入DPN组,没有合并DPN的入NDPN组。最终DPN组入组70例,NDPN组入组117例。纳入标准:确诊糖尿病,符合世界卫生组织2009年糖尿病诊断标准。排除标准:①代谢性骨病;②服用影响骨代谢的药物;③非糖尿病引起的神经病变,如神经卡压综合征、格林-巴利综合征、酒精性周围神经损害等。本研究通过了绍兴市人民医院伦理委员会的审查(伦理学批号:2022046),并且征得了所有参与者的知情同意。
1.2 研究方法
1.2.1 一般资料及生化指标、骨代谢标志物收集检索所有患者的详细病史,登记性别、年龄、病程,测身高、体质量、腰围,记录实验室检查指标,包括HbA1c、血清钙(Ca)、血清磷(P)、25羟维生素D[25-hydroxy vitamin D,25(OH)D]、骨钙素、Ⅰ型前胶原氨基端前肽(amino-terminal propeptide of typeⅠprocollagen,PINP)、Ⅰ型胶原羧基端肽β特殊序列(type Ⅰcollagen carboxy terminal peptide β special sequence,β-CTX)。
1.2.2 糖尿病慢性并发症的诊断 (1)DPN:①确诊糖尿病;②有周围神经损伤的证据,包括临床体征和(或)肌电图的证据;③排除其他原因引起的周围神经病变。(2)DN:①明确的糖尿病史;②尿白蛋白排泄率>200μg/min或尿常规尿蛋白阳性(尿蛋白定量>0.5g/24h)。(3)DR:Ⅰ期:视网膜微动脉瘤形成和小出血点;Ⅱ期:视网膜硬性渗出或少量出血斑;Ⅲ期:视网膜软性渗出或少量出血斑;Ⅳ期:视网膜新生血管形成或玻璃体出血;Ⅴ期:视网膜新生血管出血形成纤维增殖;Ⅵ期:增殖牵拉继发视网膜脱离。
1.3 统计学方法
采用SPSS 21.0统计学软件对数据进行统计分析,计量资料行正态检验,符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用t检验;不符合正态分布的计量资料以中位数(四分位数间距)[M(Q1,Q3)]表示,采用Mann-WhitneyU检验;计数资料通过百分比表示,进行χ2检验。变量间相关性分析采用Spearman相关分析。探讨糖尿病周围神经病变的影响因素采用二元Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组临床资料比较
与NDPN组相比,DPN组年龄更大、DM病程更长,高血压患病率、糖尿病慢性并发症比例更高,差异有统计学意义(P<0.05),见表1。
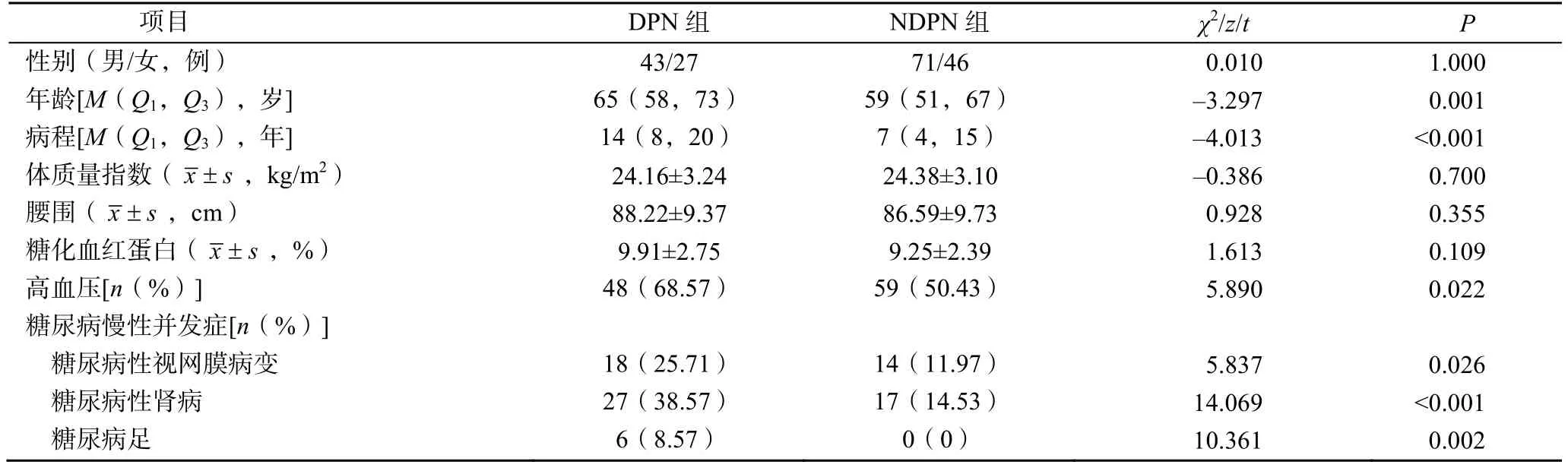
表1 两组临床资料比较
2.2 两组骨代谢标志物比较
DPN组患者25(OH)D、Ca显著低于NDPN组患者,差异有统计学意义(P<0.05)。两组间骨钙素、PINP、β-CTX、P比较差异无统计学意义(P>0.05),见表2。
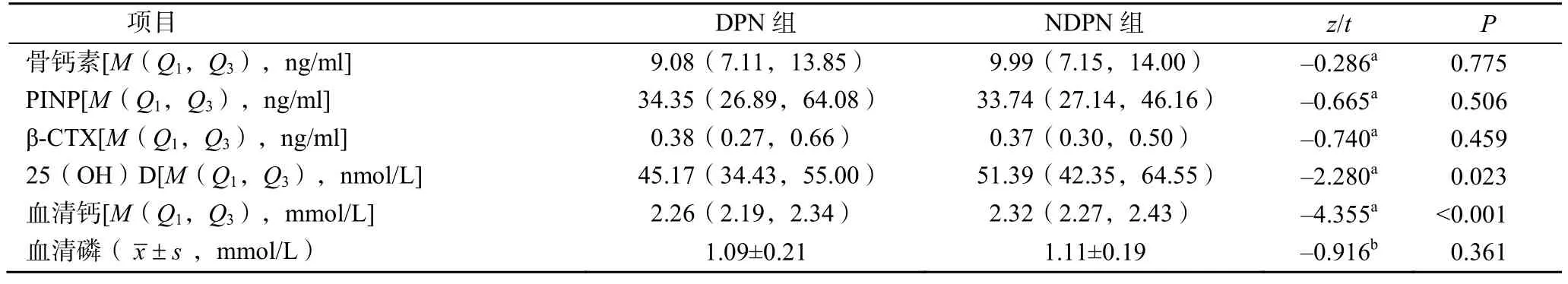
表2 两组骨代谢标志物比较
2.3 一般临床资料、骨代谢标志物与DPN的相关性分析
Spearman相关性分析显示,患者年龄、糖尿病病程、高血压及糖尿病慢性并发症与DPN呈正相关(P<0.05),25(OH)D、Ca与DPN呈负相关(P<0.05),见表3、4。

表3 一般临床资料与DPN相关性分析
2.4 糖尿病患者发生DPN的多因素Logistic回归分析
以有无合并DPN为因变量,相关分析中有统计学意义的因素为自变量,进行Logistic回归分析。结果显示,糖尿病病程、Ca偏低是DPN的独立危险因素(P<0.05),见表5。

表5 糖尿病患者发生DPN的多因素Logistic回归分析
3 讨论
既往研究发现,DM患者较普通人群更易发生骨质疏松,特别是并发微血管损伤后,骨质疏松及骨折的发生率更高[8]。DPN是糖尿病的常见并发症,研究表明,DPN是非创伤性骨折的危险因素[9]。DPN发病机制复杂,一般认为与过高的血糖、胰岛素抵抗、活跃的多元醇通道、氧化应激产物过多等存在密切联系[10-11]。其中,长期血糖控制欠佳所导致的过高的血糖和胰岛素抵抗是发生周围神经病变的关键因素[12-13]。长时间的高血糖环境使神经外膜血管出现异常,并发毛细血管基底膜的异常增殖,导致血管内膜细胞异常增生,血管管壁较正常变厚,血管管腔较正常变窄,血流动力学发生很大改变,最终导致微循环出现异常[14]。骨骼微血管的分布和功能均发生改变,骨骼血供减少,骨代谢受到影响,骨密度发生变化。
骨代谢产物和相关激素可以间接反映骨代谢状态。这些可被检测、与骨代谢相关的生化指标总称骨代谢标志物。它们大致可以分为以下4类:骨代谢相关激素与细胞因子、骨代谢调控激素、骨转换标志物和骨代谢相关生化标志物。目前国际上多推荐首选PINP为骨形成标志物,因其浓度和Ⅰ型胶原的合成紧密相关,可以用它来描述骨形成水平,首选β-CTX为骨吸收标志物,它是Ⅰ型胶原降解后形成的,可以用来描述骨吸收水平[15]。维生素D主要以25(OH)D的形式在体内储存,其浓度可以很好地反映体内总维生素D的情况,钙和磷在肠道的吸收有赖于维生素D及其代谢物,而血钙、磷水平的正常是骨骼健康和神经肌肉功能正常的前提和保障。
本研究选取有代表性的几种骨代谢标志物进行研究,骨形成标志物选择PINP、骨钙素,骨吸收标志物选择β-CTX,骨代谢生化标志物选择血钙、磷,骨代谢调控激素选择25(OH)D。对比DPN组与NDPN组间骨代谢标志物水平发现,与NDPN组相比,DPN组患者25(OH)D显著低于NDPN组患者。相关性分析显示,25(OH)D与DPN呈负相关,DPN组患者中65.96%的患者缺乏维生素D,而对照组仅43.75%的患者维生素D不足。这与既往研究结果一致,Ahmadieh等[16]发现DPN组的2型糖尿病患者的平均25(OH)D3水平低于NDPN组,维生素D缺乏症可作为DPN的预测指标。
施万细胞可以合成并分泌很多种类的生长因子,例如神经生长因子,胰岛素样生长因子等,它们在神经损伤的修复中起着重要作用。动物实验发现,VD不足与交感神经、感觉神经元的发育和生存所必需神经生长因子的减少之间存在联系,并可能影响神经元细胞的钙稳态,NGF的减少和钙稳态的缺陷使神经纤维变得脆弱,毒性因素(例如高血糖)更容易损伤神经纤维,维生素D类似物的补充被证实可有效诱导NGF的表达[17]。因此,通过促进NGF的合成,维生素D可以营养周围神经,从而保护周围神经。神经元细胞的分化和功能受到维生素D受体的调节,因此,维生素D缺乏会影响到维生素D受体的表达,从而损伤感受器的功能,加重神经损伤。补充维生素D可以改善DPN神经性疼痛并通过修复和保护神经来延缓DPN的进展[18-19]。
本研究还发现,DPN组患者Ca浓度显著低于对照组,回归分析显示Ca偏低是DPN的独立危险因素。钙能够改善微循环,既往研究表明,血钙水平升高,微血管壁的通透性会下降,血液就不那么黏稠,可以有效防止血栓形成,同时增加血管基底膜的营养,神经组织的供血、供氧、微生态得到改善,从而减轻神经系统的临床症状和体征。钙的缺乏导致微循环障碍,血流瘀滞,血栓易于形成,从而影响神经组织供血供氧,促进DPN的发生、发展。
综上所述,糖尿病患者应积极监测25(OH)D、Ca的变化,或可为DPN的预测提供参考,补钙能改善微循环,提高神经组织供血供氧,从而保护周围神经,延缓糖尿病周围神经病变的发生、发展。
