基于Fibrotouch 探讨代谢相关脂肪性肝病与肝纤维化的相关性
2023-12-09刘云霄丽提甫阿不力米提王晓忠
刘云霄,孙 微,窦 婧,丽提甫·阿不力米提,张 冰,郭 燕,郭 峰,王晓忠
(1.新疆医科大学第四临床医学院, 新疆 乌鲁木齐 830000;2.新疆医科大学附属中医医院, 新疆 乌鲁木齐 830000)
非酒精性脂肪性肝病(nonalcoholic fatty liver disease, NAFLD)是全球慢性肝病的常见原因,在亚洲患病率为29.62%[1],且逐年增加。它造成了重大的疾病经济负担,必须采取有针对性的公共卫生战略迫在眉睫。在2020 年NAFLD 更名为代谢相关脂肪性肝病(metabolic associated fatty liver disease, MAFLD)[2],其特征是全身代谢失调相关的肝脂肪变性。MAFLD 强调以超重/肥胖、2 型糖尿病(diabetes mellitus type 2,T2DM)或代谢失常为其基本致病因素。虽然MAFLD 与NAFLD 在患病率和发病率之间存在重叠效应[3],但MAFLD 具有更高水平的代谢异常和纤维化负担[4],从而更好地区分代谢性肝病患者[5],准确地识别其并发症的风险[6]。虽然这样的诊断并不会明显改变其患病率,但可能会降低其发病率[7]。故利用MAFLD 诊断标准将有助于对存在脂肪变性和肝纤维化风险患者的鉴别和诊疗,是肝脏并发症的重要预测指标。本研究聚焦MAFLD 群体,基于Fibrotouch 无创肝纤维化诊断,探讨该群体肝纤维化情况,分析二者可能存在的相关影响因素,拟为进一步研究MAFLD与肝纤维化的相关性提供佐证,最终为MAFLD 肝纤维化的发展提供早期风险预警。
1 对象与方法
1.1 研究对象
收集2020 年1 月~2022 年12 月于 新疆医 科大学附属中医医院住院确诊为MAFLD 患者的资料,严格按照纳排标准,最终纳入401 例。见图1。
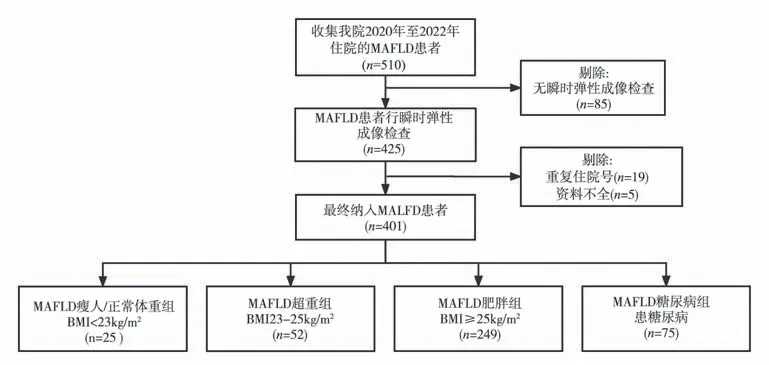
图1 纳排流程图Fig 1 Flowchart of the inclusion and exclusion
1.2 诊断标准
MAFLD 诊断标准:参照2020 年《代谢相关脂肪性肝病新定义的国际专家共识简介》[8]。根据2000 年世界卫生组织亚洲-BMI 分类[9],规定BMI<23 kg/m2为体重正常或过低;23~25 kg/m2为超重;≥25 kg/m2为肥胖。排除标准:年龄<18 岁者;有自身免疫性肝病、药物性肝损伤等导致脂肪肝的特定肝病;严重心、肺、肾、脑等重要脏器疾病和严重血液系统及精神疾病;妊娠期、恶性肿瘤和感染性疾病者。本研究经医院医学伦理委员会审核批准(伦理批号:2023XE-GS190)。
1.3 研究方法
1.3.1 一般资料 通过医院电子病历系统,回顾性收集所有患者的临床资料,录入患者一般情况如性别、年龄、身高、体重、SBP、DBP、烟酒史、用药史、既往史,计算BMI=体重(kg)/身高的平方(m2)。
1.3.2 生化指标 收集患者PLT、ALP、GGT、FPG、HbA1c、Cr、UA、TG、TC、HDL-C、LDL-C、VLDLC、AST、ALT、Alb。
1.3.3 肝纤维化评价 分别应用Fibrotouch 及血清学进行肝纤维化无创诊断。计算FIB-4 指数=年龄×AST(U/L)/PLT(×109/L)×√AST(U/L);APRI 评分=[(AST/AST 正常值上限) ×100/PLT(×109/L)、NFS 评分=-1.675+0.037×年龄(岁)+0.094×BMI(kg/m2)+1.13×FPG 受损/DM(是+1,否+0)+0.99×AST/ALT 比值-0.013×PLT-0.66×ALb(g/dL);BARD 评分:BMI≥28=1 分+AST/ALT≥0.8=1 分+DM=1 分。当无创肝纤维化评分出现以下任何一种如FIB-4 指数≥1.3、APRI 评分≥0.5、NFS 评分>-1.455、BARD评分>2,则判断MALFD 合并肝纤维化。根据Fibrotouch 检测LSM 进行肝纤维化分期,F0:<7.3 kPa 为无肝纤维化;F1:7.3~9.7 kPa 为轻度肝纤维化;F2:9.7~12.4 kPa 为中度肝纤维化;F3:12.4~17.5 kPa 为重度肝纤维化;F4:≥17.5 为肝硬化。
1.3.4 评估脂肪变性程度 应用Fibrotouch 监测CAP 进行脂肪变性的评价。
1.4 统计学处理
整理数据,建立数据库,应用 SPSS 23 统计软件,进行统计分析。计数资料用中位数(四分位数间距) “M(QR)”或率(%)表示,采用χ2检验;计量资料以均数±标准差(±s)表示,先进行正态性和方差齐性检验,满足正态性及方差齐性采用多组单因素方差分析;满足正态分布但方差不齐,采用Welch 检验;不满足正态性采用秩和检验;采用χ2检验行单因素分析,二元Logistic 回归Hosmer-Lemeshow 检验行多因素分析,探讨MAFLD 合并肝纤维化的危险因素。P<0.05 为差异有统计学意义。
2 结果
2.1 各组一般资料和临床指标的对比
本研究患者401 例,共分4 组,进行一般临床资料比较,见表1。
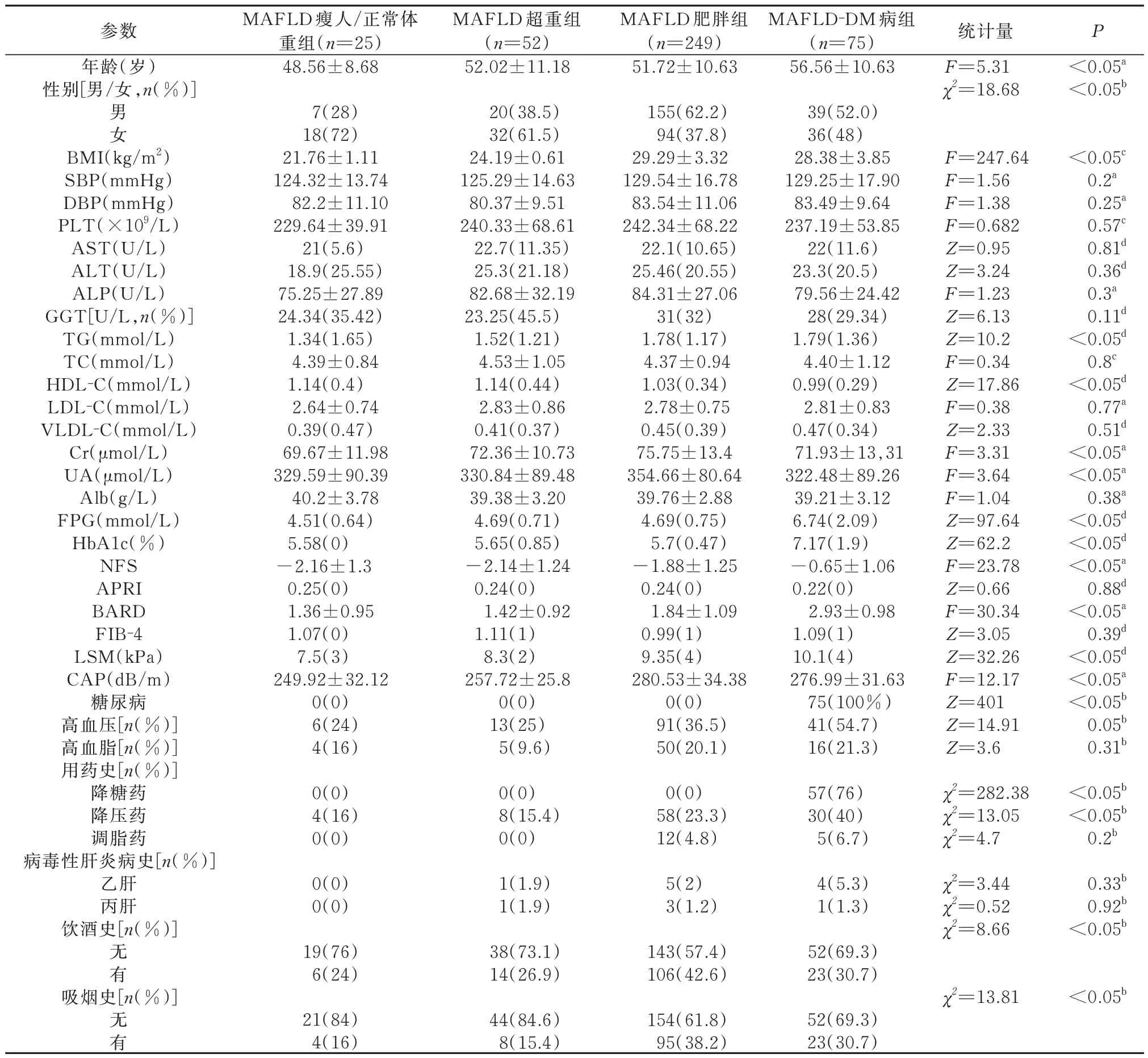
表1 四组一般临床资料比较Tab 1 Comparison of general clinical data of the four groups
其 中MAFLD 瘦 人/正 常 组25 例,MAFLD 超重组52 例,MAFLD 肥胖组249 例,MAFLD-DM 组75 例。其 中,各 组 别 间SBP、DBP、PLT、AST、ALT、ALP、GGT、TC、LDL-C、VLDL-C、Alb、APRI、FIB-4、高血脂、调脂药用药史、病毒性肝炎病史(乙肝、丙肝),差异均没有统计学意义(P>0.05)。各组别间年龄、性别、BMI、TG、HDL-C、Cr、UA、FPG、HbA1c、NFS 评分、BARD 评分、LSM、CAP、是否有糖尿病、降糖药或降压药用药史、饮酒史、吸烟史,差异有统计学意义(P<0.05)。
2.2 各组肝纤维化分期的对比
根据LSM 进行肝纤维化分期比较,各组差异均有统计学意义(P<0.05),见表2。其中MAFLD 肥胖组和MAFLD 糖尿病组发生中重度肝纤维化的比例明显高于其余两组。

表2 四组肝纤维化分期比较Tab 2 Comparison of liver fibrosis stages of the four groups
2.3 MAFLD 合并肝纤维化单因素分析和多因素Logsitics 回归
通过χ2检验进行 MAFLD 合并肝纤维化单因素分析,发现BMI、CAP、APRI、饮酒史是MAFLD发生肝纤维化的危险因素(P<0.05),见表3。通过MAFLD 伴肝纤维化多因素Logsitics 回归,发现BMI、CAP、APRI 是MAFLD 发生肝纤维化的独立危险因素(P<0.05),而饮酒史不是MAFLD 伴肝纤维化的独立危险因素(P>0.05),见表4。
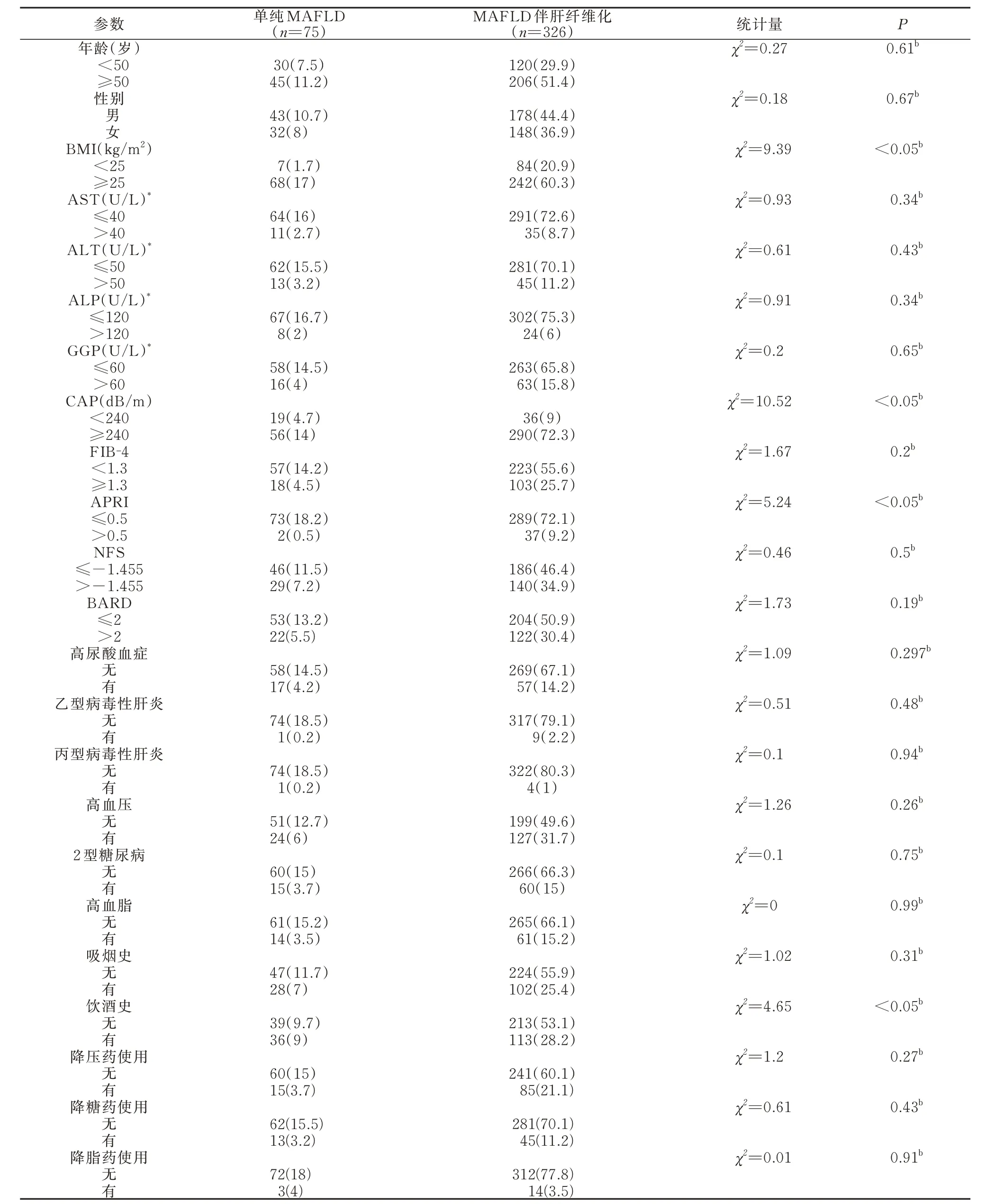
表3 MAFLD 伴肝纤维化的单因素分析[n(%)]Tab 3 Univariate analysis of MAFLD with liver fibrosis[n(%)]
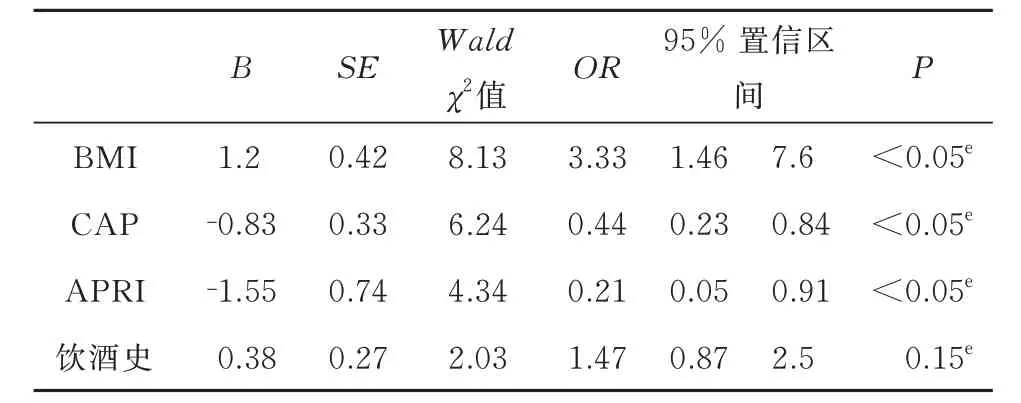
表4 MAFLD 伴肝纤维化的多因素logistic 回归分析Tab 4 Multivariate logistic regression analysis of MAFLD with liver fibrosis
2.4 预测模型的构建与评价
将上述危险因素纳入Logistic 回归分析,回归方程模型:Logit(P)=2.64+1.2×BMI-0.83×CAP-1.55×APRI。采用Hosmer-Lemeshow 拟合优度检验显示拟合效果良好(χ2=4.16,P=0.53)。
3 讨论
MAFLD 影响全球多达三分之一的人口,伴随着T2DM 和肥胖症发病率的上升而增加。MAFLD会增加终末期肝病、肝细胞癌、死亡和肝移植的风险,并产生肝外疾病,包括心脏代谢疾病、癌症。MAFLD 作为一种包容性诊断,与NAFLD 排他性诊断截然不同,侧重全身性疾病,以代谢异常和肝脏脂肪变性为诊断标准。由于在MAFLD 人群中代谢性疾病的患病率较高,主要表现为是超重和葡萄糖失调[10]。故BMI 和T2DM 不能被视为混杂因素 而是其诊断的一个组成部分[11]。随着肥胖和饮酒的流行,研究发现[12],饮酒量超过指南规定的超重/肥胖受试者的肝病发病率和死亡率显著高于体重正常者。且超重/肥胖会增加酒精危害在肝病发生率和死亡率。但是适度饮酒对代谢综合征、胰岛素抵抗的风险有益,可降低不良心血管结局的风险,降低NAFLD 患者全因死亡率。所以,饮酒对NAFLD 患者死亡率的影响取决于饮酒量,适度饮酒对NAFLD 的发展和严重程度有益,即适度饮酒对NAFLD 患者的死亡率具有保护作用,而非危险因素。鉴于此,本研究并未对饮酒量进一步分析,而是简单区分有无饮酒史,尚不能证明饮酒史是MAFLD 发生肝纤维化的危险因素。
肥胖是影响NAFLD/MAFLD 最重要的危险因素之一。在一项研究[14]中发现MAFLD 群体中肥胖患病率为71.1%,而79% 的肥胖者均患有MAFLD。大多数MAFLD 患者的肥胖是由BMI 所定义的,它是描述一般和中心性肥胖最广泛使用的身体指标。通过BMI 与甘油三酯葡萄糖(TyGBMI)联合进行NAFLD 内部及外部验证,证明TyG-BMI 可准确区分日本人群中是否患NAFLD,且TyG-BMI 与NAFLD 呈独立正相关[15];通过BMI 和腰围建立一个危险分层的列线图[16],或通过BMI、体型指数和腰围相结合[17],筛查超重或肥胖中MAFLD 的风险;即以BMI 为基准,可以更好地诠释肥胖相关MAFLD/NAFLD 的风险,为高风险患者提供危险信号,促使早期生活方式的干预可能有助于降低不良结局的风险,为其精准性预防筛查和治疗监测指明了方向。BMI 和肥胖是与脂肪变性相关的独立预测因素[17]。无论是否存在明显的纤维化和T2DM 的存在,肝脏脂肪堆积导致NAFLD患者的早期肝功能障碍[18],而且这种功能改变发生很早。通过TE 测量的CAP 已被证明与肝脂肪变性相关,是一种方便、灵敏且无创的代谢紊乱指标[19]。CAP 增加与脂肪变性的严重程度相一致。肝脂肪变性是非酒精性脂肪性肝炎(NASH)和肝纤维化发病机制的第一步。
肝纤维化的程度是肝脏结局的最佳预测指标。MAFLD 肝纤维化发展演变的主要原因是细胞外基质(ECM)的组成发生变化。ECM 产生过多和炎症反应导致进行性肝纤维化、肝硬化甚至肝衰竭。故MAFLD 的进展与纤维化密切相关[20]。在一项鹿特丹横断面调查研究发现,MAFLD 患者发生纤维化显著高于NAFLD 者,且与严重肝纤维化更相关[21]。在临床实践中识别有风险的MAFLD 患者是至关重要。虽然肝活检目前被认为是诊断肝纤维化的“金标准”,由于MAFLD 的患病率较高,但对每位患者行肝活检是不切实际的。应用性能良好、简单方便的非侵入性肝纤维化检查可以克服肝活检的局限性。目前非侵入性评分包括APRI、FIB-4、BARD 和 NFS 评分以及超声或磁共振弹性成像技术评估肝脏纤维化的程度。其中多数评分已在NAFLD/MAFLD 受试者中进行了测试,但是不同诊断方法的敏感性和特异性各不相同,鉴于经济上的思量,并非所有方法都可以广泛使用。TE 是评估肝纤维化和脂肪变性的最佳诊断方法之一。欧洲肝脏研究协会(EASL)和美国肝病研究协会(AASLD)建议使用Fibroscan 评估NAFLD 患者的肝纤维化。因为它具有非侵入性、易用性、失败率低和诊断性效能较高的优势,且LSM 与纤维化程度和MAFLD 进展呈正相关[22],是NAFLD 患者全因死亡率的预测指标[23]。然而,肝脏炎症或瘀血、胆汁淤积、进食等均可影响LSM,影响肝纤维化程度判断的准确性。因此,可以联合其他无创肝纤维化指标,协助诊断。FIB-4 和NFS 被认为是晚期纤维化的有效预测因子,但在预测纤维化分期变化方面的表现不一致,易受肥胖等因素的干扰[24]。肥胖会影响NAFLD 中纤维化生物标志物的性能,NFS 和BARD 评分的特异性会随着BMI 的增加而下降[25]。且FIB-4 和NFS 评分的诊断肝纤维化的特异性随着年龄的增加而下降,尤其在≥65 岁特异性分别为35%和20%,进而发生较高的假阳性率[26]。相较于FIB-4,APRI 是鉴别肝纤维化F3、F4 期和F1、F2 期的最佳指数,ROC 曲线下面积为0.923,敏感性为84.1%,特异度为88.2%[27]。即使在FibroScan 不可用的情况下,APRI 依然是评估NAFLD 患者肝纤维化的最佳指标,是TE 检测NAFLD 患者显着纤维化最合适的替代品[27]。这可能是因为APRI 公式中运用准确测量的实验室参数,亦可作为研究NAFLD 纤维化的病因。另外,APRI 对于排除晚期纤维化也很有价值[28]。
综上所述,本研究提示MAFLD 合并肝纤维化与BMI、CAP、APRI 明显相关,提示控制代谢因素、监测实验值指标有利于延缓MAFLD 肝纤维化进展,这对于改善肥胖、代谢异常有积极意义,以期为MAFLD 的研究提供宝贵意见。
作者贡献度声明:
刘云霄:负责课题设计,撰写论文;孙微、窦婧:临床数据整理;丽提甫·阿不力米提、郭燕:肝纤维化数据整理;张冰:统计学分析;郭峰:参与论文修改;王晓忠:负责拟定写作思路,指导写作并最后定稿。
所有作者声明不存在利益冲突关系。
