Theta 爆发式经颅磁刺激治疗偏头痛的盲法对照研究
2023-12-07范宏光梁雪梅李强谷亚伟董银华王利军
范宏光,梁雪梅,李强,谷亚伟,董银华,王利军
(天津医科大学第四中心临床学院神经内科,天津 300140)
偏头痛是常见的神经系统疾病之一,部分患者可以通过改变生活方式而得到缓解,但更多的患者需要接受系统治疗来减少发作频率,甚至相当数量的患者有不同程度的残疾[1-2]。目前偏头痛药物治疗的疗效并不理想,而且体重增加等不良反应也给患者带来很多困扰,因此临床中迫切需要一种新的有效且耐受性良好的治疗方法[3]。
Theta 爆发式经颅磁刺激(theta burst stimulation,TBS)是一种新型的经颅磁刺激(TMS)治疗,采用混合性刺激模式,以数个爆发式脉冲为一丛来替代常规TMS 治疗中的一个刺激,通过活动时序依赖性可塑性原理诱导大脑被刺激区域产生长时程增强,进而提高皮质兴奋性。与单脉冲TMS 相比,TBS 具有刺激时间短、刺激强度小、作用时间长、更接近神经活动生理状态等优势,因此疗效更好,也更为安全,在欧美TBS 已经被批准用于偏头痛的治疗,且在临床中有逐步替代常规单脉冲TMS 的趋势[4]。但目前国内尚少有将TBS 应用于偏头痛治疗的研究。本研究将TBS 应用于本中心的偏头痛患者中,观察其疗效和不良反应,现报道如下。
1 对象与方法
1.1 研究对象 入组2021 年3 月—2022 年10 月在我院神经内科就诊的偏头痛患者为研究对象。入组标准:(1)年龄≥16 岁。(2)病程大于3 个月。(3)偏头痛诊断符合中华医学会疼痛学分会头面痛学组编写的《中国偏头痛诊断治疗指南》[5]的诊断标准。(4)入组前2 周内未使用药物治疗。(5)入组前月平均发作次数大于2 次。排除标准:(1)中枢神经系统感染、头部创伤、脑血管病如脑出血、腰椎穿刺术后头痛、颅内压增高引起的头痛。(2)上身存在金属植入物或癫痫病史。(3)治疗医生认为患者不适合进行TBS 治疗者。(4)拒绝加入研究者。
共纳入120 例研究对象,借助SPSS19.0 软件生成随机1~120 的随机编码表,然后根据入组顺序对照随机编码表将患者分为研究组(60 例)和对照组(60 例)。其中研究组男32 例,女28 例,平均年龄(38±8)岁;对照组男29 例,女31 例,平均年龄(37±9)岁;两组研究对象性别、年龄、病程之间比较无统计学意义差异,组间人口学分布具备均衡性。本研究经我院伦理委员会讨论得到一致同意而获得伦理学(SZXLL-2023-KY012)批准。纳入研究前对每一位研究对象详细告知治疗的目的、过程、可能获益和不良反应,并由患者签署知情同意书。
1.2 治疗方法 采用英国Magstim 公司的TMS 治疗仪,治疗场所要求安静,室内温度控制在16~23℃,让患者取舒适坐位。治疗前,用单脉冲磁刺激测定受试者静息态运动阈值(本研究中取右手第一背侧骨间肌肉运动阈值),具体方法为:治疗线圈放置在左侧半球初级运动皮质在体表的投影位置,以能在肌电图上记录到50 μV 运动诱发电位的最小刺激强度为运动阈值。然后将治疗线圈的中心位置,置于患者枕骨隆突下1 cm(基于皮质扩散性抑制理论,取枕叶皮质为治疗靶点),调整至TBS 模式进行治疗,刺激强度为100%运动阈值。TBS 模式将基本频率设定为5 Hz,每隔10 s 给予一组短阵刺激,每组中包含10 个间隔为200 ms 的短阵刺激,每个短阵刺激由3 个频率为50 Hz 的单个脉冲组成,每日共20组短阵刺激,单次治疗时长为240 s。治疗周期为两周,每周干预5 次,共10 次。
伪刺激组作为对照,伪刺激方法为翻转刺激磁头,让治疗线圈与头皮垂直放置,其他干预参数与研究组一致。
对患者实施盲法干预,患者并不清楚自己所接受治疗为真性刺激抑或假性刺激,未对医生实施盲法设置。两组患者治疗过程中均未使用与可能治疗偏头痛或导致头痛的药物,仅单一使用TBS/伪刺激治疗。
1.3 观察指标 观察两组患者头痛发作频率(次/d)、头痛持续时间(min/次)、视觉模拟疼痛(VAS)评分及不良反应发生情况。VAS 评分范围为0~10 分,分数越高表示疼痛程度越严重。
于治疗前(观察时点1)、治疗后(观察时点2)和治疗结束后第4 周末(观察时点3)各记录上述指标1 次。
1.4 疗效判定标准 痊愈:头痛、恶心呕吐、畏光、畏声等症状完全消失,1 周内无复发;显效:头痛基本缓解,恶心呕吐、畏光、畏声等症状基本消失,头痛分级降低2 个级,发作频率、持续时间好转>66%;有效:头痛、恶心呕吐、畏光、畏声等症状有所缓解,头痛分级降低1 个级,发作频率、持续时间好转33%~66%;无效:未达上述标准[6]。总有效率=(痊愈例数+显效例数+有效例数)/总例数×100%。
不良反应:客观描述治疗期间患者出现的不适或痛苦的反应,作为不良反应记录。
1.5 统计学处理 采用SPSS 19.0 统计软件,正态分布的计量资料用表示,采用重复测量方差分析进行比较;计数资料采用频次描述,采用卡方分析比较组间差异。P<0.05 为差异有统计学意义。
2 结果
2.1 治疗前后两组间偏头痛严重程度比较治疗前两组患者的病情严重程度比较,无论是发作频率、持续时间,还是VAS 评分,差异均无统计学意义(均P>0.05)。
治疗后两组患者偏头痛的发作频率、持续时间、VAS 评分均较治疗前显著减低(均P<0.05);组间比较显示,TBS组的发作频率、持续时间、VAS 评分均显著低于伪刺激组(均P<0.05),见表1、2。
表1 治疗前后两组偏头痛严重程度比较()Tab 1 Comparison of migraine severity between two groups before and after treatment()

表1 治疗前后两组偏头痛严重程度比较()Tab 1 Comparison of migraine severity between two groups before and after treatment()
注:VAS 评分:视觉模拟疼痛评分;TBS:Theta 爆发式经颅磁刺激
治疗结束后第4 周末时点项目TBS组 假刺激组tP治疗前发作频率(次/d)2.38±0.34 2.43±0.35 0.132 0.992持续时间(min/次)18.85±1.71 18.91±1.86 0.152 0.880 VAS 评分(分)7.34±0.65 7.60±0.74 0.124 0.952治疗后发作频率(次/d)1.44±0.24 1.80±0.42 9.811 <0.001持续时间(min/次) 8.71±1.55 15.59±5.21 8.329 <0.001 VAS 评分(分)3.28±0.91 5.72±1.46 1.147 0.046发作频率(次/d)0.52±0.14 1.18±0.27 9.875 <0.001持续时间(min/次) 4.26±1.31 16.75±4.13 12.810 <0.001 VAS 评分(分)2.71±0.88 4.83±1.29 12.439 <0.001
表2 治疗前后组内偏头痛严重程度比较()Tab 2 Comparison of migraine severity within two groups before and after treatment()
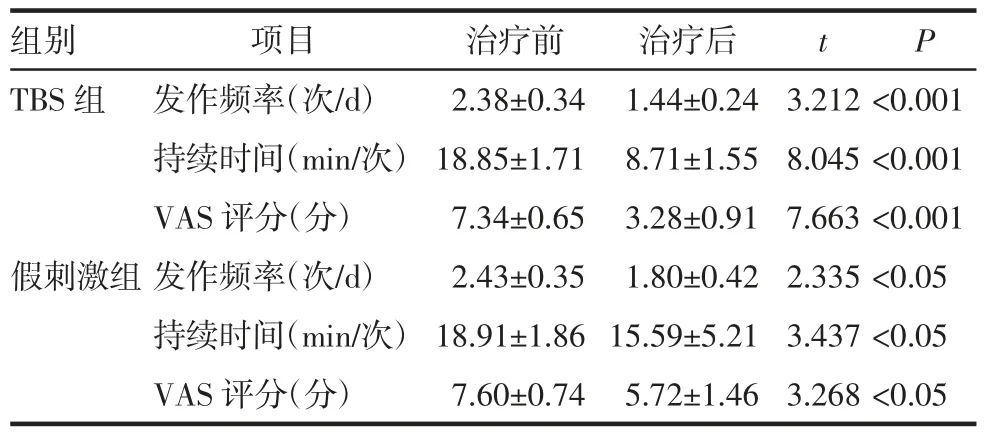
表2 治疗前后组内偏头痛严重程度比较()Tab 2 Comparison of migraine severity within two groups before and after treatment()
注:VAS 评分:视觉模拟疼痛评分;TBS:Theta 爆发式经颅磁刺激
组别项目治疗前治疗后tP TBS组 发作频率(次/d)2.38±0.34 1.44±0.24 3.212 <0.001持续时间(min/次) 18.85±1.71 8.71±1.55 8.045 <0.001 VAS 评分(分)7.34±0.65 3.28±0.91 7.663 <0.001假刺激组发作频率(次/d)2.43±0.35 1.80±0.42 2.335 <0.05持续时间(min/次) 18.91±1.86 15.59±5.21 3.437 <0.05 VAS 评分(分)7.60±0.74 5.72±1.46 3.268 <0.05
表3 治疗前及治疗后第4 周组内偏头痛严重程度比较()Tab 3 Comparison of migraine severity within two groups before and 4th weekend after treatment()
注:VAS 评分:视觉模拟疼痛评分;TBS:Theta 爆发式经颅磁刺激
组别项目治疗前治疗结束后第4 周末tP TBS组 发作频率(次/d)2.38±0.34 0.52±0.14 8.558 <0.001持续时间(min/次) 18.85±1.71 4.26±1.31 13.436 <0.001 VAS 评分(分)7.34±0.65 2.71±0.88 9.787 <0.001假刺激组发作频率(次/d)2.43±0.35 1.18±0.27 3.204 <0.05持续时间(min/次) 18.91±1.86 16.75±4.13 2.186 <0.05 VAS 评分(分)7.60±0.74 4.83±1.29 2.268 <0.05
治疗结束后第4 周末,两组患者偏头痛的发作频率、持续时间、VAS 评分进一步减低(均P<0.05);组间比较显示,TBS组的发作频率、持续时间、VAS评分均显著低于伪刺激组(均P<0.05),见表1、3。
2.2 疗效和不良反应比较 于治疗结束后第4 周末,评估两组患者的疗效和不良反应并加以比较,结果示:TBS组疗效显著高于伪刺激组(P<0.05)。整个观察周期中两组患者均未出现严重不良反应,TBS组不良反应共6 例,分别为头晕2 例,乏力1 例,头皮发麻3 例;伪刺激组不良反应共7 例,分别为心慌3 例,头晕1 例,乏力2 例,头皮发麻1 例;两组间不良反应发生率比较未发现统计学差异(P>0.05),均未予特殊处理,持续数十分钟后自行消失,见表4。

表4 两组间疗效和不良反应比较Tab 4 Comparison of efficacy and adverse reactions between two groups
3 讨论
偏头痛的发病机制尚不完全清楚。目前有多种学说:(1)血管学说认为主要与血管的收缩舒张障碍有关。(2)神经学说认为,皮层扩散抑制(cortical spreading depression,CSD)很可能是偏头痛先兆的发生机制,并激活三叉神经伤害性感受,继而触发头痛。CSD 系指刺激大脑皮质后产生的电活动抑制带,以2~ 5 mm/min 的速度缓慢向邻近皮质移动,随着CSD 向前移动,血流降低区域将向前方扩大,引起头痛。(3)三叉神经血管反射学说认为是由于某种原因激活了脑血管周围的三叉神经末梢,使其周围血管纤维释放血管活性肽,导致脑膜血管过度扩张、渗出,肥大细胞释放组胺,引起硬膜和其他三叉神经分布组织发生神经源性炎症,使大脑皮质产生痛觉。
本研究采用了TBS 治疗偏头痛的方法,其机制是基于:(1)TBS 短时的刺激即能引起皮质兴奋性的改变,并且这种改变能持续到刺激结束后至少20~30 min。(2)TBS 可能会影响偏头痛神经学说中CSD 的形成和传播,从而减少偏头痛的发作。也可能也会影响偏头痛三叉神经血管反射学说中激活脑血管周围三叉神经末梢的过程,影响患者疼痛的传递通路。(3)TBS 通过调节某些兴奋性或抑制性神经递质受体活性从而引起突触后Ca2+浓度变化,进而诱导LTP 或LDT 样效应,改善突触可塑性,治疗偏头痛。
从本研究结果来看,2 周的TBS 治疗后显著减少偏头痛发作频率(平均减少0.94 次/d)和偏头痛发作时的持续时间(平均减少10.14 min/次),并且这种效果在治疗后持续4 周(在治疗后第4 周末,偏头痛患者较接受TBS 治疗前发作频率平均降低1.86 次/d,持续时间平均减少14.59 min/次),超过之前报道的药物治疗疗效(平均每月偏头痛发作频率减少3~4 次)[7]。证明了TBS 在偏头痛中的应用可有效降低头痛频率、减少头痛持续时间以及降低头痛严重程度,而且TBS 似乎比药物治疗具有更大的实效。
目前TBS 已经被批准应用于偏头痛的临床治疗,但关于其疗效的研究不多,仅有些小样本(9~20例)的研究显示TBS 可以降低初级运动皮层的兴奋性并减少偏头痛的发作频率和发作时间,可以预防和治疗偏头痛,至今尚缺乏较大样本的随机对照研究。而且治疗师对治疗中刺激频率、刺激强度、脉冲数、刺激次数、线圈的类型(圆形和8 字形线圈)和刺激部位等的选择也存在疑惑[8,11]。为减少TBS 刺激方式在偏头痛治疗研究中的不确定性,本研究采用盲法、对照研究设计,并预先明确定义相关的刺激和结果参数,以求更好地比较TBS 和伪刺激对偏头痛的疗效差异。从本研究结果来看,无论是完成两周的治疗时,还是完成治疗后第4 周末,TBS 偏头痛症状均明显减轻,表现为发作频率、持续时间和患者疼痛严重程度均显著降低,临床缓解率也显著优于对照组,证明TBS 对偏头痛治疗有效并且耐受性良好。
仅仅在急性期的疗效并不能完全显示TBS 的优势,由于多数患者可能不会定期到医院接受TBS治疗,因此在停止治疗后,随着时间的推移,疗效是否会逐步衰减甚至病情反复,这才是衡量TBS 对偏头痛的疗效评估中最为重要的一环(这也是所有物理治疗方式都需要面对的)[9]。从本研究来看,TBS对偏头痛的治疗效果存在累积效应:无需药物帮助,患者经TBS 治疗后时间越长,病情控制越好,体现在发作频率进一步减少(从平均2.38 次/d 至0.52次/d),且持续时间减短(从18.85 次/min 至4.26 次/min),患者自身痛苦体验(VAS 评分从7.34 分降至2.71 分)也显著减低,说明TBS 可以在较长时间范围内有效减少发作和持续时间,降低痛苦程度;而且没有严重或意外的不良事件,与TBS 通常的优异耐受性一致。根据国外研究报道,TBS 刺激对偏头痛患者的影响更可能是抑制性的,并通过抑制作用发挥其调节作用[6]。本研究结果与Hsu 等[10]的研究结果一致。由于TBS 在短时间内(1 min)递送,这仅是高频重复TMS 治疗持续时间的1/15~1/10,它可以在临床环境中提高患者对非侵入性脑刺激的依从性。遗憾的是,虽然临床数据支持在偏头痛中使用TBS,但TBS 改善偏头痛的确切机制仍然未知。已知重复TMS(包括TBS)的作用机制是由于突触传递的长期增强/抑制样修饰,以及后来在突触周细胞中的遗传修饰效应(基因转录和蛋白质合成),使皮质超兴奋性调制,从而可以治疗偏头痛[11]。但还需要进一步的分子遗传学和神经电生理学研究来探究TBS 对偏头痛的治疗机制。
安慰剂效应在偏头痛的治疗和预防性研究中较为常见,既往有研究显示在偏头痛的治疗中,安慰剂效应高达21%,并解释其原因可能是偏头痛患者多伴有抑郁、焦虑或躯体化等情绪症状[12]。而TBS同时对上述症状也具备较好的疗效,为排除安慰剂效应,本研究设计了伪刺激组作为对照,结果发现,伪刺激组患者于治疗后也有不同程度的改善,与既往研究一致,但从结果来看,一方面,TBS组疗效显著优于伪刺激组;另一方面,伪刺激组于治疗结束后第4 周末明显存在病情反复,头痛发作频率、持续时间和VAS 评分高于治疗刚结束时,可以说明TBS 对偏头痛的疗效并非单一的安慰剂效应。在今后的研究中,如能结合抑郁、焦虑和躯体化等心理素质指标,应有望更好地揭示TBS 对偏头痛的治疗效应。
综上所述,TBS 在临床中作为偏头痛治疗手段,具有非常好的安全性、有效性和耐受性。本研究表明,TBS 可以作为有效的治疗选择在临床中予以推广应用,仔细的随访将有助于确定其在现代治疗中的地位。但是未能结合心理研究量表来研究TBS 对偏头痛的影响是本研究的主要不足,在今后的研究中,笔者将进一步减少各种混杂因素的影响,结合心理学研究来更好地探讨TBS 在偏头痛治疗中的应用,同时尝试开展多中心、更长刺激时间、更长观察时间的研究,以期更好地指导临床。
