盆底超声检查诊断压力性尿失禁的价值研究
2023-12-06赵铃铃蔡敏绥殷一飞
赵铃铃,张 杏,蔡敏绥,陆 妍,殷一飞*
(1 南通大学第二附属医院超声科,南通 226014;2 江苏省南通女子监狱;3 南通大学附属医院超声科)
尿失禁(urinary incontinence,UI)是全球女性分娩后最常见的并发症之一,严重影响生活质量,其中压力性尿失禁(stress urinary incontinence,SUI)占大多数。SUI 是一种以劳累、打喷嚏、咳嗽等引起腹内压升高而导致的不自主尿液流出为特征的疾病[1],分娩引起的创伤是SUI 最重要的危险因素之一。许多患有SUI 的女性在产后最终发展为持久性UI,严重影响工作和生活,并与不良心理健康密切相关,因此越来越受到重视[2]。
盆底肌功能障碍是SUI 发生的关键因素,准确评估盆底肌功能至关重要,目前临床上常用超声、肌电图等检查手段[3]。SUI 的诊断主要根据患者提供的病史和体格检查,存在一定的主观性,导致临床诊断不够准确,因此出现了如MRI、盆底造影超声和膀胱尿道造影等方法协助诊断[4]。盆底超声是一种无创、无辐射、可重复的检查方法,通过超声探头将超声波作用于盆底区域,获得盆底结构的三维图像,以及肛门括约肌、尿道括约肌等肌肉的形态、功能状态和动态变化[5]。然而还未确定最合适的成像技术作为SUI的诊断标准。因此,本研究旨在探索盆底超声检测技术用于诊断SUI 的准确性和适用性。
1 对象和方法
1.1 研究对象 选取2020 年1 月—2022 年12 月在南通大学第二附属医院就诊的180 例UI 患者,根据是否发生SUI 分为SUI 组90 例和非SUI 组90例,SUI 的诊断标准参考《女性压力性尿失禁诊断和治疗指南(2017)》。所有患者均同意参加此研究签署知情同意书。纳入标准:(1)年龄≥22 岁;(2)单胎妊娠、足月分娩初产妇;(3)无腹盆腔手术史。排除标准:(1)产前有UI 病史;(2)存在严重心血管及呼吸系统疾病;(3)存在严重糖尿病和高血压病史;(4)产前有盆腔和阴道手术史;(5)依从性差者。
1.2 仪器与方法 所有患者均在产后(42±5)d 接受盆底超声检查。采用彩色多普勒超声诊断仪(Resona 8EXP,探头型号:D8-2U),设置频率4~8 MHz。使用盆底超声智能识别及自动测量技术测量静息、Valsalva 状态下肛提肌裂孔面积(area of urogenital hiatus,HA),并计算超声参数Valsalva 状态与静息状态时的差值,同时测量膀胱颈移动度(bladder neck descent,BND)。BND 是指在静息状态下和最大Valsalva 动作状态下膀胱颈位置的最大差值。每个指标测量3 次,取平均值。此外,收集所有初产妇的年龄、身高、体质量和胎儿体质量等临床数据进行分析。
1.3 统计学方法 使用SPSS 20.0 软件对实验数据进行统计分析。符合正态分布、方差齐性的定量数据以±s 表示,两组间比较采用独立样本t 检验。建立ROC 曲线,计算AUC,根据约登指数确定诊断的临界值。P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 两组初产妇的年龄、身高、体质量及胎儿体质量比较差异均无统计学意义(均P>0.05),见表1。
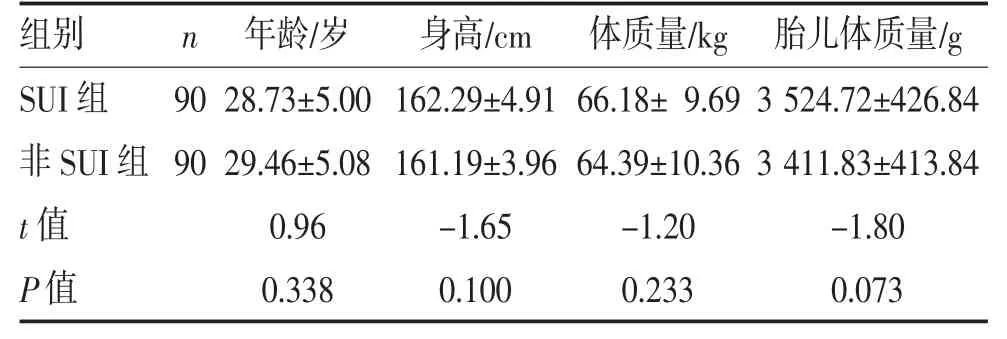
表1 两组一般资料比较
2.2 两组超声图像及参数比较 盆底超声可动态观测HA(图1)及BND(图2),SUI 组静息状态、Valsalva状态下HA 及两者的差值均大于非SUI 组(均P<0.05);膀胱颈初始位置更低、BND 较非SUI 组更大(P<0.05),见表2。

图1 SUI 患者HA 超声检查图

图2 SUI 患者BND 超声检查图
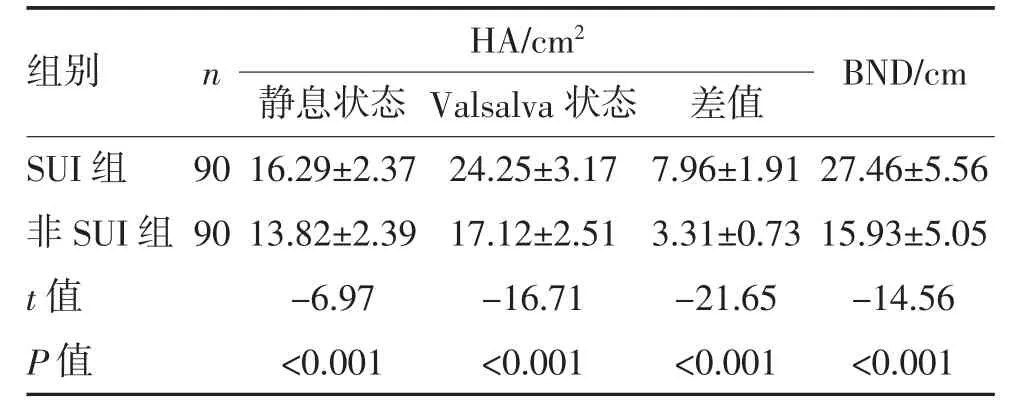
表2 两组HA 及BND 超声参数比较
2.3 超声参数ROC 曲线分析 不同超声参数对SUI 的诊断价值见表3、图3。
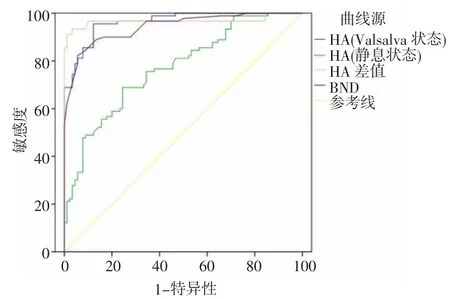
图3 不同超声参数诊断SUI 的ROC 图

表3 超声参数对SUI 的诊断价值
3 讨论
产后SUI 是一个重要的医学问题。初次分娩后,盆底功能的损害和SUI 的发展会严重影响广大妇女的身心健康和生活质量。众所周知,阴道分娩对盆底有重大影响。阴道分娩≥1 次的女性SUI 患病率高于剖宫产者[6]。阴道分娩中,第二产程延长与产后SUI 的可能性增加有关,而剖宫产被认为对盆底损伤具有实质性的保护作用。研究[7]表明,与剖宫产相比,阴道分娩更可能导致产后早期SUI。但不能纯粹为了避免盆底损伤和产后SUI 而选择剖宫产。
近年来,盆底超声因具有无创无痛、简单方便、重复性高等优势,被广泛应用于临床,但尚未形成系统的SUI 诊断标准。本研究结果提示初产妇的年龄、身高、体质量、胎儿体质量与SUI 无明显相关性,两组患者一般资料具有可比性。目前,HA、BND 形成的组织学基础尚不清楚,公认的主要发病机制是尿道周围结缔组织和支撑组织的松弛,膀胱颈和尿道周围区域的过度运动。HA、BND 可作为盆底支撑能力的客观检测指标,可通过盆底超声进行有效测量[8]。Valsalva 状态下,SUI 组HA、BND 明显大于非SUI组,表明随着HA、BND 的增加,越易发生UI,因此这2 项被确定为SUI 的危险因素。本研究通过对超声参数进行ROC 分析,计算静息、Valsalva 状态下HA、差值以及BND 的约登指数,最终明确了鉴别SUI的临界值,同时发现AUC 均>0.7,说明根据这4 项参数能更好地提高产后SUI 诊断的准确性,降低漏诊、误诊的发生率。E.JAMARD 等[9]发现产后SUI 的发生与BND 相关。进一步研究表明,BND 与产后SUI 相关,SUI 组比非SUI 组经历更多的盆腔变化。BND 越大,膀胱颈活动就越明显,盆底支撑越弱。
本研究仍存在一些局限性,样本量少,且仅从一家医院收集数据,研究结果是否可应用于不同的医疗环境需进一步验证。后续的研究可以尝试多中心联合,并纳入盆底肌力、肌电图、MRI 等检查,进一步建立预测模型,以提高检测的准确性。
