改良小切口手术治疗甲状腺腺瘤患者的效果分析
2023-12-04宋希福刘敏范兆伟
宋希福,刘敏,范兆伟
济南市济阳区人民医院普外科,山东济南 251400
甲状腺腺瘤是常见的良性肿瘤,起源于甲状腺滤泡细胞,甲状腺滤泡增生,甲状腺组织肿大,颈部形成表面光滑、边界清楚、质地较硬的肿块,可根据患者的吞咽动作随之进行活动[1]。该病病程较长,腺瘤呈缓慢增长的趋势,逐渐对相邻器官产生压迫,出现局部出现胀痛,影响吞咽。虽然甲状腺腺瘤绝大部分为良性,但仍无法完全避免腺瘤发生癌变的可能,应予以重视,及时进行有效治疗。该病早期可通过药物进行控制治疗,但由于该病大部分情况下不具备明显的临床表现,导致未及时进行干预,后期需采取手术进行治疗[2]。传统手术开放式甲状腺腺瘤切除术,可达到治疗效果,但同时由于手术切口较大,不仅会对患者产生一定创伤,同时术后易在颈部留下瘢痕,影响患者的美观,尤其女性患者,会产生一定的心理负担[3-4]。改良小切口手术近年来在甲状腺腺瘤手术中应用广泛,具有微创、瘢痕小、患者恢复周期短、更安全有效等优点[5-6]。在众多手术方式中选择最适合患者的方案,使患者治疗效果的保障。基于此,本文选取2021年4月—2023年4月于济南市济阳区人民医院进行手术治疗甲状腺腺瘤的150例患者为研究对象,开展甲状腺腺瘤患者采用改良小切口手术治疗效果的研究。现报道如下。
1 资料与方法
1.1 一般资料
选取本院进行手术治疗甲状腺腺瘤的150例患者为研究对象。按手术方式分为对照组和研究组,每组75例。对照组患者男35例,女40例;年龄28~71岁,平均(52.42±5.23)岁;腺瘤大小:直径13.51~47.21 mm,平均(32.87±4.41)mm。研究组男35例,女40例;年龄18~30岁,平均(53.11±5.35)岁;腺瘤大小:直径14.08~50.00 mm,平均(33.58±4.52)mm。两组患者一般资料对比,差异无统计学意义(P>0.05),具有可比性,且本研究经过医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①符合甲状腺腺瘤临床诊断标准[5];②研究知情并自愿参与。
排除标准:①合并恶性肿瘤者;②具有精神障碍,无法配合研究者;③具有手术禁忌者。
1.3 方法
患者进行相应的超声波检查,确定甲状腺腺瘤的位置以及大小等具体情况,并做好术前准备工作。所有患者均由同一组医生团队实施手术。
对照组患者采用临床中传统的甲状腺切除手术方式治疗。指导患者在手术台上采取仰卧体位,对患者采取气管插管确保患者术中通气,等待全身麻醉生效后,开始手术操作。适当垫高患者的肩膀部位,保持头部位置治低于肩部,展示手术部位,同时进行常规的铺巾、消毒工作、保证无菌环境下进行手术。患者手术部位皮肤表皮消毒完成后,根据术前影像学相关检查确定的腺瘤位置,即患者甲状腺腺瘤病灶部位附近,切开一个弧形手术切口,长度约为6~9 cm。在该手术切口处分将皮下组织分离,牵扯颈部肌肉的一端,将颈前肌肉群离断,同时提起韧带,悬吊。此时,甲状腺组织将得到充分的暴露,逐一对周围静脉血管实施游离结扎。找到甲状腺腺瘤位置所在,根据其看具体情况予以彻底切除剥离,仔细检查腺瘤切除干净。上述操作完成后,对切口冲洗,并放置引流管后,清点术中器械、以及术中医疗耗材情况,确认无误后,进行逐层手术切口缝合,并在术后予以抗感染等处理。
改良组对患者实施改良小切口手术治疗甲状腺腺瘤。保持与常规组患者采用相同的全身麻醉方式,麻醉生效后,进入手术操作。协助患者调整好体位,将患者肩部垫高后,进行常规消毒。根据术前影像学相关检查确定的腺瘤位置,即患者甲状腺腺瘤病灶部位附近,切开一个手术切口,长度约为1~3 cm。在该手术切口处分将皮下组织分离,切开颈部肌筋膜,对颈阔肌进行牵引,同时进行止血治疗,使甲状腺体暴露,将甲状腺瘤与周围组织进行分离。将甲状腺腺瘤提起,在下级血管及气管前方的交界处位置,完成下级血管的游离、结扎,逐一完成上级血管、中静脉的游离、结扎。提起甲状腺腺体,在器官附近位置将假被膜分离。确定喉返神经并进行保护,同时将甲状腺腺瘤切除,剥离。缝合肌筋膜,观察渗血情况,并清点术中器械、以及术中医疗耗材情况,确认无误后进行最终手术切口缝合工作。并在术后予以抗感染等处理。
1.4 观察指标
①手术指标情况:包括手术切口大小,术中出血量,手术总时长,手术6 h后疼痛感、术后首次下床活动,出院用时等。利用视觉模拟评分法(Visual Analogue Scale, VAS)疼痛测评量表,测评患者手术6 h后疼痛感,总分10分,分数越高,疼痛感越明显。
②术后并发症发生情况:包括手术切口感染、声带受损、呼吸受阻、皮下气肿、吞咽异常。
③生活质量情况:通过世界卫生组织生命质量测定简表(WHO Quality of Life Brief Scale, WHOQOLBREF)测评患者术前、手术后3个月的生活质量,分别从生理功能、精神状态、社会功能、一般健康情况等方面评价,各项总分100分,分数越高,生活质量越理想。
1.5 统计方法
采用SPSS 24.0统计学软件进行数据处理,符合正态分布的计量资料以()表示,行t检验;计数资料以例数(n)和率(%)表示,行χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术指标对比
与对照组相比,研究组手术切口大小更小,术中出血量更少,手术总时长更短,手术6 h后疼痛感更低,术后更快首次下床活动,出院用时更短,差异有统计学意义(P<0.05)。见表1。
表1 两组患者手术指标对比()
组别对照组(n=75)研究组(n=75)t值P值手术切口大小(cm)8.14±0.24 3.24±0.31 108.240<0.001术中出血量(mL)201.51±24.25 108.74±22.14 24.467<0.001手术总时长(min)101.25±3.56 89.51±3.21 21.210<0.001手术6 h后疼痛感(分)4.25±0.41 3.05±0.21 22.560<0.001术后首次下床活动(h)32.51±2.51 21.25±2.41 28.024<0.001出院时间(d)12.51±1.15 7.81±1.23 24.172<0.001
2.2 两组患者术后不良反应情况对比
研究组不良反应发生率低于对照组,差异有统计学意义(P<0.05)。见表2。
2.3 两组患者手术前后生活质量对比
术前,两组患者的生活质量对比,差异无统计学意义(P>0.05);术后,研究组患者生理功能、精神状态、社会功能、一般健康情况评分高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者手术前后生活质量对比 [(),分]
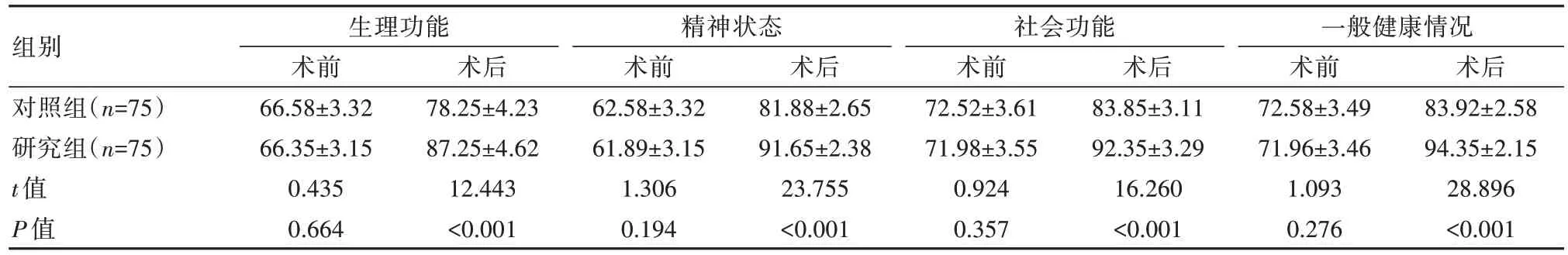
表3 两组患者手术前后生活质量对比 [(),分]
组别对照组(n=75)研究组(n=75)t值P值生理功能术前66.58±3.32 66.35±3.15 0.435 0.664术后78.25±4.23 87.25±4.62 12.443<0.001精神状态术前62.58±3.32 61.89±3.15 1.306 0.194术后81.88±2.65 91.65±2.38 23.755<0.001社会功能术前72.52±3.61 71.98±3.55 0.924 0.357术后83.85±3.11 92.35±3.29 16.260<0.001一般健康情况术前72.58±3.49 71.96±3.46 1.093 0.276术后83.92±2.58 94.35±2.15 28.896<0.001
3 讨论
甲状腺作为人体内重要的内分泌腺体,位于颈部甲状软骨下方,气管两旁。是分泌甲状腺素的主要腺体,负责调节机体新陈代谢功能以及生长发育、能量,维持人体内环境稳定。一旦出现甲状腺疾病,将会影响甲状腺功能,甲状腺腺瘤是常见的甲状腺疾病,具体病因仍在研究阶段,多与射线辐射、激素变化、性别、遗传等因素有关[7]。虽然该病早期患者不会产生不适感,但随着病情发展,不仅影响患者内环境稳定,同时存在恶性病变可能。因此可通过手术切除腺瘤达到治疗目地。
甲状腺腺瘤的传统手术方式是在颈部病变部位附近,在颈部皮肤表面直接开长约8 cm切口,从切口内找到甲状腺,发现腺瘤,直接进行甲状腺肿瘤切除,但该方式手术创伤口较大,容易引发不同程度的不良反应,不利于患者的预后效果[8]。同时,由于创伤口位于脖颈部位,术后易留下瘢痕,影响美观,易对患者产生心理。随着生活水平提高,人们对医疗要求也不断提升,如今这种创伤加大的手术方式已不能满足患者的治疗需求[9-11]。改良小切口甲状腺腺瘤切除术,是基于传统开放式手术方式改良、完善而来。与传统手术不同,该方式不需要将颈前肌群离断,不需结扎颈前浅动脉,保持切口上方皮瓣血运正常,保护喉返神经[12-14]。另外该手术方式切口较小,可降低对患者的创伤,促进患者的恢复。本研究表明,研究组患者的手术临床指标更理想,术后痛感较弱,患者恢复周期更短(P<0.05),而不良反应方面,研究组患者的发生率为8.00%低于对照组的21.33%(P<0.05),在张林[15]的研究中,以329例甲状腺腺瘤患者为例,采用对照研究方式,分别予以改良小切口、传统手术切除甲状腺腺瘤,结果表明,使用改良小切口手术方式的甲状腺腺瘤患者,术后出现并发症率(3.64%)较传统手术(12.80%)低,与本研究结果一致。且本研究发现,研究组患者术后生活质量更高(P<0.05)。
综上所述,在甲状腺腺瘤的治疗中,采用改良小切口手术方式切除肌瘤,效果理想,该方式手术创伤口更小,可以缩短手术时间,降低术中出血量,降低患者术后疼痛感,降低不良反应发生,促进患者的恢复,缩短恢复周期,提升患者的生活质量,具有临床应用价值。
