动态MRI成像技术在低位直肠癌患者术前盆底功能评估中的价值*
2023-12-03马梦华申新宇韩德昌
顾 程 张 洁 马梦华 王 余 申新宇 韩德昌
河北省唐山市工人医院影像中心 (河北 唐山 063000)
直肠癌是世界上第十大致命癌症,全球因直肠癌相关而死亡的比例占所有癌症的3.2%[1]。其中,低位直肠癌有别于我国常见的中下段直肠癌,因肿瘤下缘仅位于直肠末端5cm以下,而具有更高的不良预后及手术难度[2]。目前临床常选择全直肠系膜切除保肛术来尽量减少患者的造瘘率。但术后出现的低位前切除综合征(low anterior resection syndrome,LARS)严重影响了患者的生活质量[3]。因此术前对低位直肠癌患者进行全面的盆底功能评价,对指导临床选择合理的手术方式尤为重要。目前,MRI 检查因其较高的软组织分辨率已经被证实为直肠癌术前分期较为准确的影像学检查方法[4],但常规的盆腔MR检查并不能对盆底功能进行评估。X线排粪造影(X-ray defecography,XRD)是目前公认的最接近人体生理排便过程的方法[5],但X 线的密度分辨率低且不能显示病变及盆底结构。CT或MRI 排粪造影在高分辨率的基础上又可动态模拟排便过程,是目前临床的最优选择[6],但这两种技术对设备要求高,检查方法较为复杂,且费用较高,目前尚未广泛开展。本研究利用动态MRI成像技术与X线排粪造影检查进行比较,对确诊为低位直肠癌并行保肛手术的患者从形态学和动力学上进行综合分析,为指导临床制定最优的手术方式提供客观、全面、可重复性强的诊断方法。
1 资料与方法
1.1 一般材料前瞻性收集2021年4月到2022年1月30例经肠镜活检确诊为低位直肠癌并行保肛手术的患者纳入本研究,其中男性15例,女性15例,年龄40-73岁,平均年龄(61.17±6.78)岁。其中,14例行全直肠系膜切除术,13例行直肠癌超低位前切术,3例行直肠癌括约肌间切除术。
纳入标准为:肠镜下首次确诊为直肠癌并为低位直肠癌者(病变距肛缘8cm或距直肠末端5cm以下);符合保肛手术指征,并顺利完成手术者。排除标准为:除直肠癌外患有盆腔其他部位恶性肿瘤病史者;近期曾行腹盆部手术者;伴有肠梗阻无法进行排粪造影检查者;有金属异物或幽闭恐惧症无法进行MRI检查者;行新辅助放化疗降期后拟行保肛手术者;患者术前存在其他影响盆底功能的慢性疾病(如便秘、肠易激综合征、炎症性肠病抗生、素相关性腹泻等);7、既往有腰椎手术或脊髓损伤者。所有患者术前2周内均行X线排粪造影、盆腔常规及动态 MRI检查。
1.2 检查方法排粪造影检查采用PHILPIS-DD数字化胃肠机。检查前一天受检者需清肠,口服复方聚乙二醇(137.15g/袋)冲剂配制液 2000mL,于晚餐后1h内喝下,随后禁食水。检查时受检者取左侧卧位将导管插入肛门,后转为俯卧位将300mL的160%硫酸钡混悬液注入直肠,受检者起身侧坐于特制便桶上,双侧股骨重叠,上半身保持直立,随后拍摄静息、提肛、力排三种状态下的直肠侧位像及钡剂排空后的直肠粘膜像。
MRI检查采用西门子 Siemens MAGNETOM Skyra 3.0T 超导型磁共振成像仪,Siemens 8通道相控阵表面线圈。检查前对受检者进行提肛和模拟排便动作训练,检查时首先行常规盆腔MRI扫描,随后行动态MRI扫描,采用TSE(turbo spin echo,TSE)序列非脂肪抑制技术。在受检者提肛和力排相分别行TSE T2WI矢状位扫描,扫描时间约为14s;再次于提肛和力排相分别行TSE T2WI轴位扫描,扫描时间约为21s,每个扫描序列结束后均放松30s(见表1)。
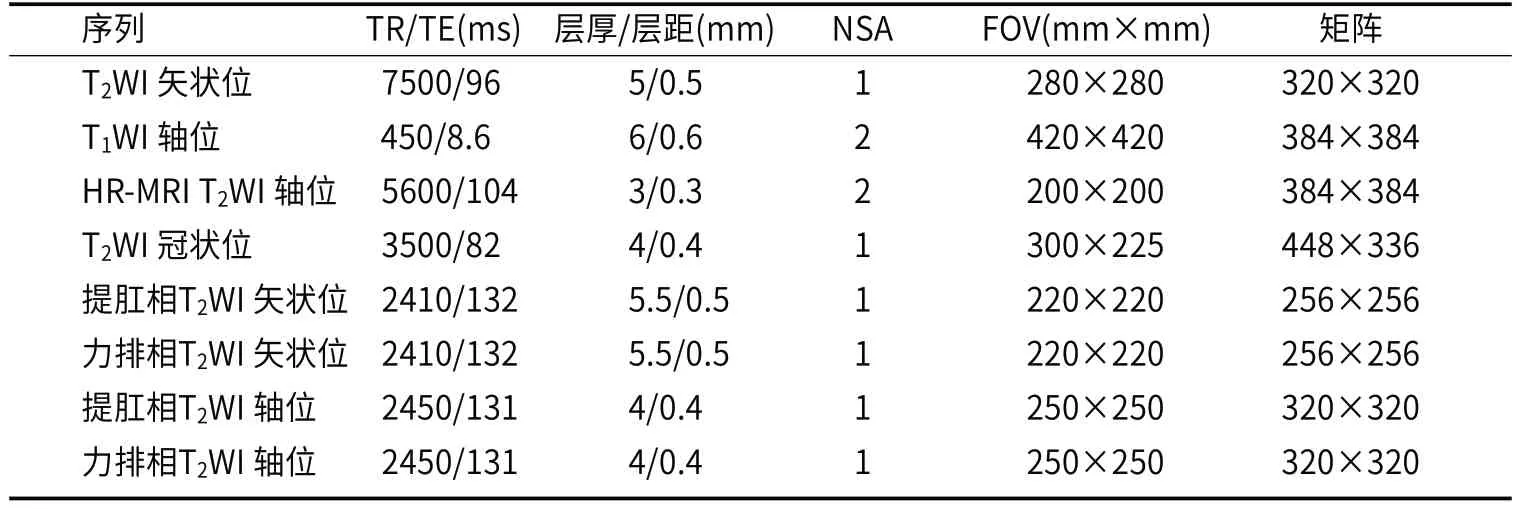
表1 常规及动态MRI 检查各序列及参数
1.3 图像处理将排粪造影和MRI 扫描图像传输至影像工作站PACS (picture archiving and communication system,PACS)系统,由2名具有影像诊断工作经验的高年资医师行双盲法对图像进行分析及数据测量。排粪造影检查主要观测指标包括:(1)肛直角(anorecal angle,ARA);(2)肛上距(distance between the anorecaljunction and the pubococcygeal line,DUAC);(3)会阴下降(descending perineum,DP);(4)直肠前突(rectocele,RC)深度及长度;(5)内套叠数量、深度及肛门距离;(6)黏膜脱垂等。将常规MRI轴位及矢状位作为静息相,与动态MRI检查提肛相和力排相共同观测肛直角(ARA)、H 线长度(H line length,H-L,即耻骨联合下缘到直肠后壁耻骨直肠肌附着点的连线)、M 线长度(M line length,H-L,即直肠后壁耻骨直肠肌附着点到耻尾线的垂线)、耻骨直肠肌(puborectalis thickness,PR-T)、肛门内、外括约肌厚度(internal/external anal sphincter thickness,IAS-T/EAS-T),均取肌肉最厚处,测量 3 次取平均值。
1.4 统计学方法采用SPSS 26.0统计学软件进行数据分析,符合正态分布的计量资料以()表示。采用ICC和Pearson相关分析研究患者术前动态 MRI与X线排粪造影各观测指标间一致性及相关性。以P<0.05表示差异有统计学意义。
2 结果
2.1 患者术前MRI检查观测指标结果将常规MRI扫描作为静息相,与动态MRI检查提肛相和力排相共同测量ARA、H-L、M-L、PR-T、IAS-T、EAS-T等指标(见表2,图1-9)。
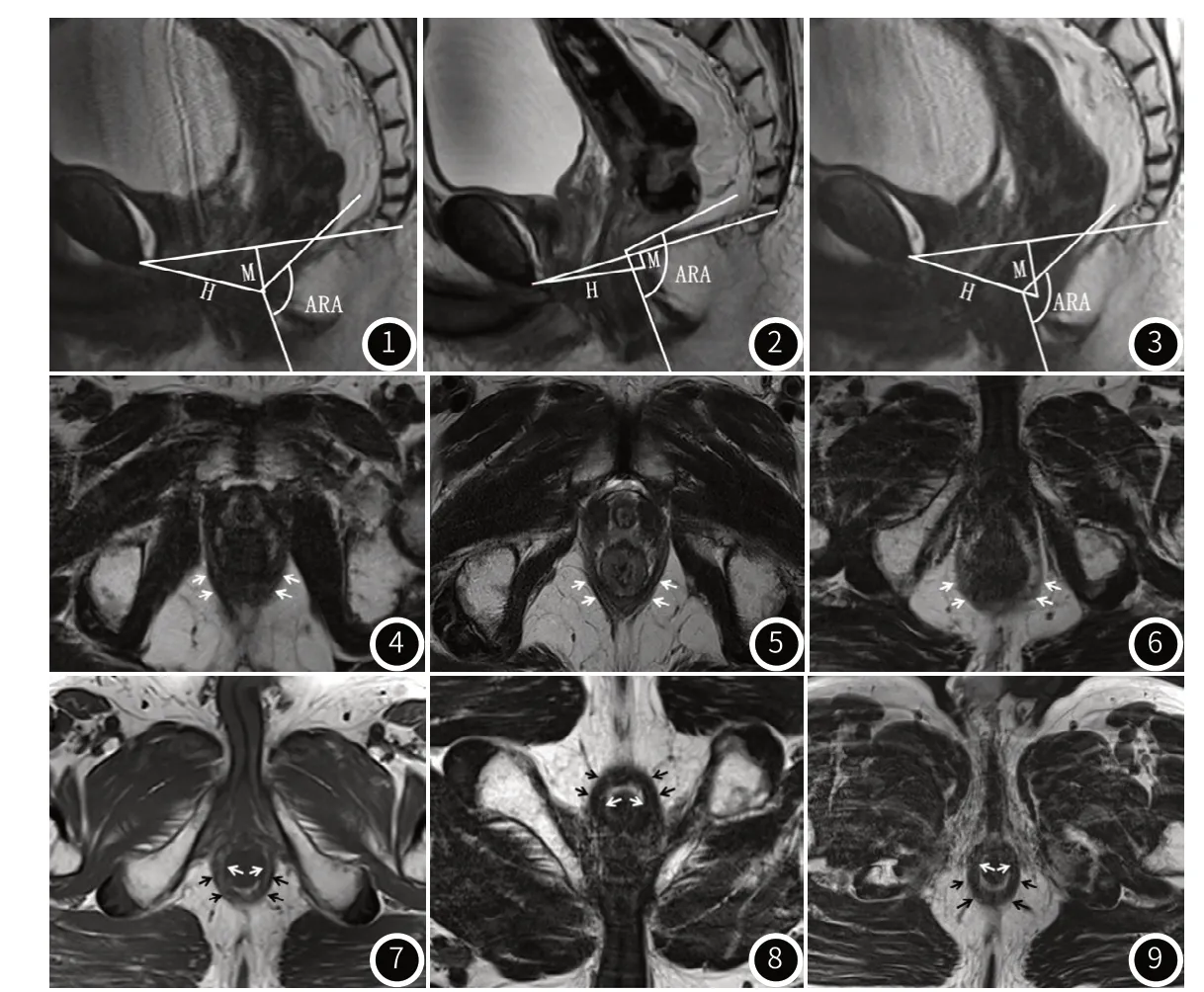
男性,71岁,低位直肠癌T1N0M0期。图1-图3分别为静息、提肛、力排相T2WI矢状位图像,ARA分别为110°,92.1°,115.3°;H线分别为56.2mm,47.8mm,57.1 mm;M线分别为22.1mm,6.41mm,24.4mm。图4-6分别为静息、提肛、力排相T2WI轴位图像,PR厚度分别为7.20mm,8.40mm,4.25mm。图7-9分别为静息、提肛、力排相T2WI轴位图像,EAS厚度分别为4.05mm,7.19mm,4.25mm;IAS厚度分别为2.07mm,3.07mm,2.00mm。

表2 患者术前MRI图像观测指标数值
2.2 患者术前XRD观测指标结果30例低位直肠癌患者出现会阴下降者27例;出现直肠前突者14例,深度7-33mm,平均深度(20.5±8.56)mm,长度10-70 mm,平均长度(36.57±15.54)mm;内套叠者15例,共22个,深度3-15mm,平均(7.21±2.99)mm,距肛门距离10-90mm,平均距离(42.71±20.90)mm;黏膜脱垂1例,深度10mm,长度5mm。患者肛直角(ARA)和肛上距(DUAC)在四个时相上均表现为提肛相小于静息相,力排相大于静息相,力排黏膜相大于力排相,且四时相间差异均有统计学意义(P<0.05)(见表3,图10-12)。

图10-图12 排粪造影检查,且未见确诊充盈缺损区。图10为静息相,ARA约102°,DUAC约56.17mm;图11为提肛相,ARA约76°,DUAC约48.98mm,并可见明显直肠前突,长度约25.39mm,深度约12.19mm;图12为力排相,ARA约121°,DUAC约69.34mm;
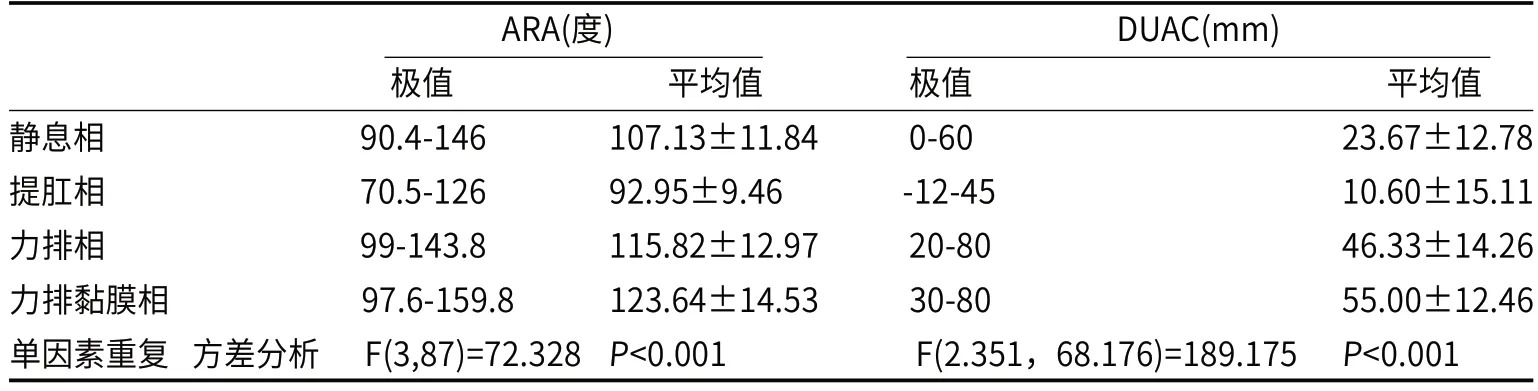
表3 患者术前X线排粪造影ARA和DUAC数值
2.3 患者术前MRI检查与XRD观测指标的一致性及相关性患者术前MRI检查与XRD三时相上ARA的一致性均较好,ICC值均大于0.75,且差异有统计学意义(P<0.05)(见表4)。
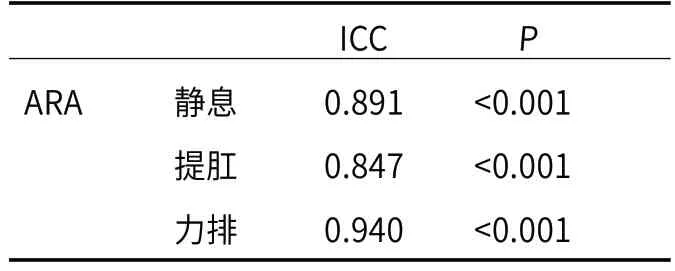
表4 患者术前MRI与XRD图像上ARA的一致性
患者术前MRI三时相上的PR-T和IAS-T、EAS-T均与XRD对应时相上的ARA成负相关,且差异有统计学意义(P<0.05)。MRI三时相上的ARA和M-L均与XRD对应时相上的DUAC成正相关;三时相上的PR-T和静息、提肛相上EAS-T均与DUAC成负相关,且以上差异有统计学意义(P<0.05)(见表5)。
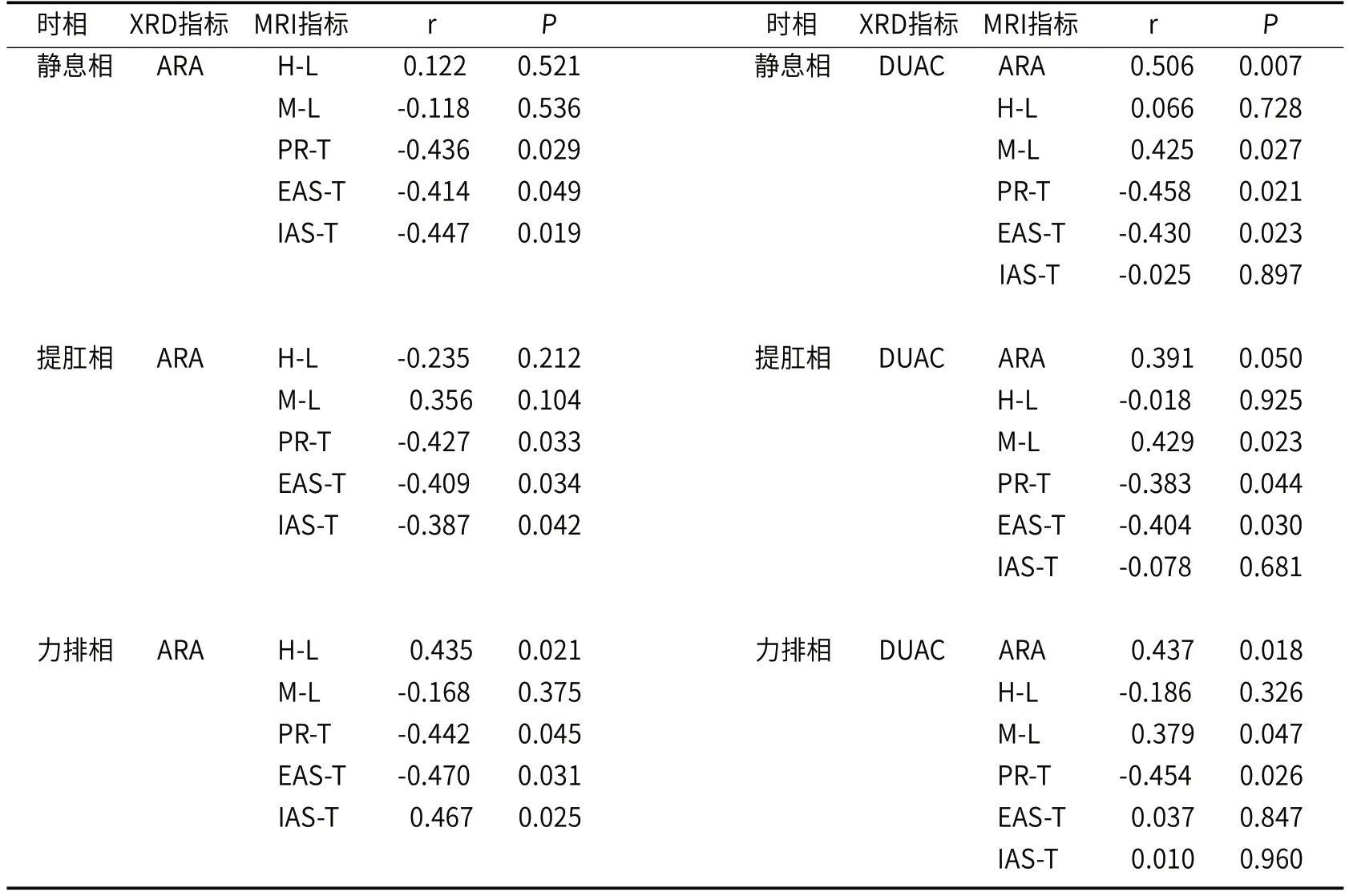
表5 患者术前MRI图像上各观测指标与XRD三时相上ARA和DUAC的相关性
3 讨论
3.1 盆底解剖结构及控便机制盆腔解剖结构多样、复杂,盆底由肌群、筋膜、韧带、腹膜等支持结构组成[7],其中肛提肌是盆底最主要的支持结构,由髂尾肌、耻尾肌、坐骨尾骨肌三者组成[8],MRI图像上H线和M线长度可间接反应肛提肌功能,H线代表了肛提肌裂孔的前后径,正常不超过5cm,M 线代表了肛提肌裂孔垂直下降的长度,正常不超过2cm,二者可用于盆底松弛严重程度的评估[9]。耻骨直肠肌为耻尾肌的内侧部,前起耻骨体肌束,后连尾骨,呈“U”型环绕于肛直结合部周围,起牵拉、悬吊直肠的作用,即形成肛直角[10]。静息时肛直角通常在108-127°之间,提肛时耻骨直肠肌收缩,肛直结合部所受牵拉增大,肛直角变小,阻碍排便;力排时耻骨直肠肌松驰,牵拉减小,肛直角变大,帮助排便。肛上距在三时相上的变化同肛直角,且不超过3-4cm,任何时相上超过4cm则提示会阴下降。在MRI图像上不仅可通过肛直角来间接反应耻骨直肠肌功能,还因其良好的软组织分辨率可直接观量耻骨直肠肌的厚度变化[11]。肛门内、外括约肌及其间隙组成括约肌复合体,内括约肌环绕肛管上3/4段,为内环形肌增厚而成,属于不随意肌,主要作用是约束肛管,无明显的括约肛门功能[12]。若内括约肌损伤则肛管松弛,控便能力下降,甚至会造成大便失禁。外括约肌为耻骨直肠肌向下的延续,外括约肌是一个三环形结构,分为深部、浅部、皮下部,深部和浅部是主要控便肌束,外括约肌通过“自主抑制作用”直接使肛管收缩,并防止内括约肌松弛,从而自主控便,也称“机械收缩作用”[13]。MRI图像软组织分辨率高,可直接观测肛门内、外括约肌厚度变化,这是XRD所不能实现的[14]。
3.2 动态MRI检查对低位直肠癌患者盆底功能评价的临床意义本研究表明,动态MRI检查与XRD有较好的一致性和相关性,二者三时相上肛直角一致性均较高,ICC值均在0.80以上。动态MRI上耻骨直肠肌和内、外括约肌与XRD上肛直角均成负相关,符合提肛时肌肉收缩、肛直角减小,力排时肌肉放松、肛直角增大的生理改变。肛直角间接反应耻骨直肠肌功能,而H线和M线主要反应盆底松弛,因此二者与其无显著相关性。动态MRI上肛直角、M线长度和XRD上肛上距成正相关,耻骨直肠肌和外括约肌(除力排相外)厚度与其成负相关,符合提肛时肌肉收缩、肛直角减小、会阴上升、肛门上提,力排时肌肉放松、肛直角增大、会阴下移、肛门下降的生理改变。肛上距反应会阴下降程度,正常排便时,腹压增高,肛管直肠环松弛,直肠内压力大于肛管压力,帮助大便排空,随后盆底肌群反射性收缩、复位。会阴下降是由于肿瘤长期刺激直肠导致排空障碍,腹压长期处于高压状态,致使盆底肌及阴部神经被拉长,肌肉弹性减退,盆底神经损伤,出现会阴下降[15]。而H线代表的是肛提肌裂孔的前后径,不如M线直接反应肛提肌裂孔的下降程度,因此与肛上距的相关性较差。肛门内括约肌属于不随意肌,括约肛门功能较弱,且位置深在,不易因会阴下降而至损伤,因此二者无显著相关性。由此可见,动态MRI是补充或替代XRD对盆底功能进行全面评估的首选检查方法。
3.3 动态 MRI 检查对低位直肠癌患者手术方式选择的指导意义全直肠系膜切除术在临床应用广泛,不仅可降低复发率,还可明显提高五年生存率,非常适用于中、低位直肠癌。本研究30例患者中,有14例选择了该术式,占46.67%,但对于位置过低的肿瘤或侵犯外括约肌的肿瘤则需慎用[16]。本研究中另有13例患者选择了直肠癌超低位前切术、3例患者选择了直肠癌括约肌间切除术,共占53.33%,这两种方法都尽可能多的保留了肛门括约肌,并可用于距肛缘至少2cm或有内括约肌受累的直肠癌的切除,使超低位直肠癌患者保留肛门成为可能[17]。可见,术前进行全面的检查及评估对保肛手术方式的选择尤为重要,利用盆腔动态MRI检查或可为临床提供新的思路。
3.4 研究的不足和今后研究方向在相关性研究中MRI力排相上外括约肌厚度与XRD肛上距间未表现出显著的负相关性,可能由于测量误差或样本量不够等原因,所以在今后的研究中需扩大样本量,进行更全面深入的研究。本研究中因MRI检查扫描层面是以病变段直肠为轴,取与直肠长轴垂直的轴位、与直肠长轴平行的矢状位及冠状位,以致肛提肌未能很好的显示和测量,在今后的研究中,还需探索出更优化的扫描层面,使盆底肌群得等更全面、清晰的展示。
综上所述,动态MRI检查不仅有较高的软组织分辨率,还可通过模拟排便过程,测量径线及肌肉厚度等客观、可重复性强的观测指标,从而指导临床优化手术方案,是一种准确、全面、可操作性强的影像学检查方法。
