多层螺旋CT增强在胃肠道间质瘤治疗前评估中的价值
2023-12-03桑节峰李大鹏
桑节峰 韩 磊 李大鹏 孟 钢 张 虎
1.扬州大学医学院临床学院(连云港市赣榆区人民医院)影像科 (江苏 连云港 222100)
2.南京医科大学第二附属医院影像科 (江苏 南京 210038)
胃肠道间质瘤(gastrointestinal stromal tumor,GIST)是消化系统中最常见的间叶源性肿瘤,起源于胃肠道粘膜下间质的卡哈尔间质细胞或同源的间叶干细胞,以胃和小肠发病最为常见[1-4]。本病约占胃肠道恶性肿瘤的0.1%-3%。国内每年约有2-3万患者被确诊为胃肠道间质瘤[3]。免疫组化表达CD117阳性率为94%-98%、DOG1阳性率94%-96%,多数有C-KIT及PDGFRA基因突变相关[7]。
目前2008年改良版的美国国立卫生研究院(National Institutes of Health,NIH)的分级方案为临床普遍采用的关于GIST的危险度分级[6]。该方案将GIST分为极低、低、中等和高危险度,其中原发病灶的大小和部位是该方案的主要依据参数组成部分,胃肠道间质瘤具有恶变倾向,临床治疗中手术切除仍是首先推荐的治疗方法。对于极低及低危险度GIST多数学者认为可以适用于完全手术切除的良性肿瘤的治疗方案;对于中、高危险度的GIST则依然采取手术治疗,但为预防复发或转移[3,4,6,13],建议手术后采用药物治疗。
因此,治疗前GIST的临床评估对于患者治疗方案的选择具有重要的临床价值。现代医学影像设备和技术普及和进步,使得GIST治疗前的影像学诊断及评估显得的尤为重要。多层螺旋CT对于检测胃粘膜下肿瘤的大小、形态、内部密度、周围组织的解剖关系及增强扫描对于肿瘤的强化方式,以及邻近及远处转移等具有明显优势,影像学检查的结果特别是CT增强检查对于肿瘤病变治疗方案及预后具有重要意义。现择取2015年6月至2019年12月间,本院经病理证实的胃肠道间质瘤(GIST)进行回顾性分析,依据作者的临床经验和文献复习,对胃肠道间质瘤影像学评估价值报道如下。
1 资料与方法
1.1 临床资料选取2019年6月至2022年12月间,本院经病理证实的胃肠道间质瘤37例,且具有较完整影像学资料。年龄32岁至78岁,其中男性16例,女性21例。
1.2 检查方法CT设备采用GE Optima64排螺旋CT扫描仪,进行平扫及三期增强扫描。扫描前空腹8个小时,肌注山莨菪碱10mL并饮水1000mL。CT扫描范围应包括全腹部;准直器宽度0.625mm;轴位图像测量肿瘤最大径线。CT增强扫描所用对比剂为碘佛醇。MR扫描采用西门子 1.5TESSENZA超导型磁共振成像仪,增强扫描所用对比剂为钆喷酸葡胺。
1.3 图像分析将DICOM格式原始图像数据导入AW4.6工作站,运用MPR、VR、MIP等图像后技术进行观察病灶。参照(NIH)2008年版改良版危险度分级方案,根据GIST病变大小进行影像学分组:分别为A组极低或低危险度组,肿块长径≤5CM(n=12);B组中等危险度组,肿块长径>5cm且≤10cm(n=13);C组高危险度组,肿块长径>10cm(n=12)。重点观察发生的部位、大小、密度或信号、形状、边界、生长方式、有无钙化、出血及溃疡、同时可以显示与邻近脏器的关系、肝脏等远处转移以及淋巴结转移等情况。增强扫描观察肿瘤内部强化方式及肿块实质的增强幅度信息。
1.4 统计学方法SPSS 21.0统计分析,对于数值变量首先进行正态性分析,符合正态分布的数值变量的描述采用平均数±标准差(Mean±SD),否则采用中位数和极值进行描述。满足正态性和方差齐性的数值变量的组间比较采用F检验,否则采用秩和检验。以P<0.05为统计学有意义标准。
2 结果
2.1 胃肠间质瘤的影像学表现结果分析(见表1)37例胃间质瘤中,位于小肠2例,胃窦部7例,胃底部15例,胃体部13例,其中20例呈腔外型生长。肿瘤呈圆形或类圆形型软组织密度肿块,体积较大的呈分叶状肿块,肿瘤直径1.5cm-12.7cm不等,其中小于2cm直径3例,大于2cm且小于或等于5cm直径9例,大于5cm且小于或等于10例直径13例,大于10cm直径10例。CT平扫肿瘤呈软组织密度,其内可见低密度坏死区,部分可见囊变、钙化或出血。增强扫描肿瘤呈均匀强化12例,不均匀强化25例,呈渐进性强化。发生囊变者24例,合并钙化7例,出血4例。有9例行MR检查,MR表现为圆形或类圆形、较大者呈不规则分叶状肿块,信号均匀或不均匀,T1WI呈等低信号者6例,呈混杂信号者3例,其中1例合并出血行MR检查T1WI出血区呈高信号。DWI肿块实质部分均呈高信号。见表1。
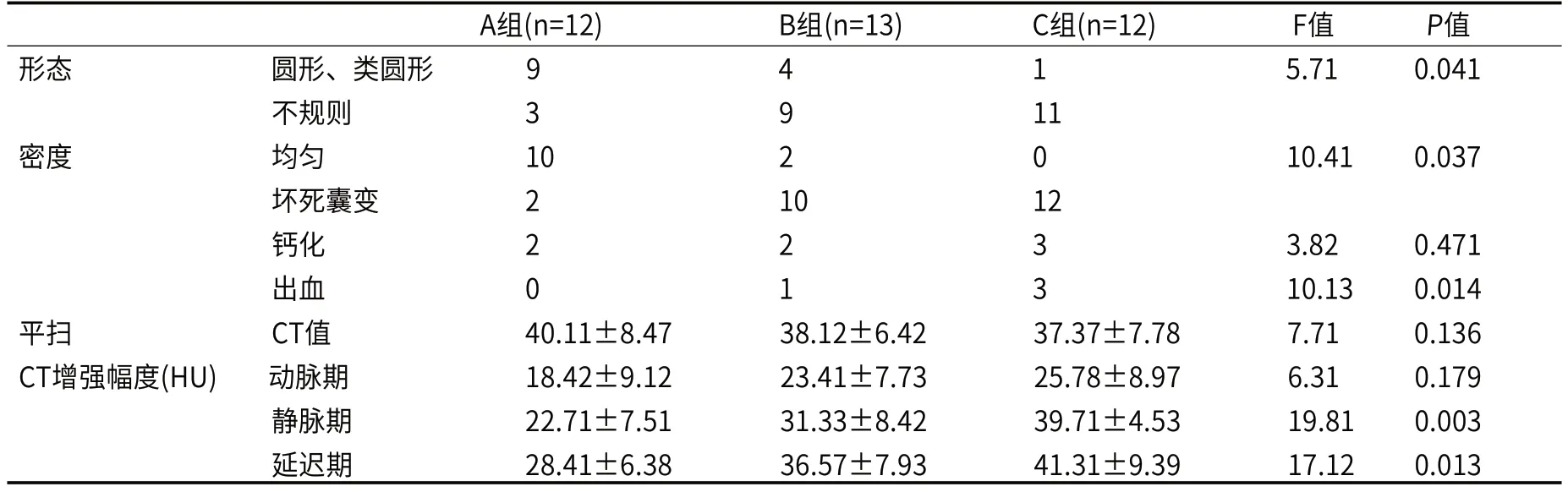
表1 胃间质瘤的影像表现结果
2.2 部分病例影像图片(见图1-3)

图1A-图1C 同一A组患者,显示肿瘤形态尚规则,边缘光滑,密度均匀。平扫CT值41.69HU,动脉期CT47.27HU,门脉期CT值56.93HU,延迟期CT值73HU,呈渐进性强化。图2A-图2C 同一B组患者,为中危险度级别,显示动脉期CT值67.08HU,门脉期CT85.30HU,延迟期CT值89.85HU,门脉期及延迟增强幅度明显;同时显示病灶囊性坏死区。图3A-图3B 同一C组患者,为高危险度级别,病灶形态不规则,密度不均,平扫肿瘤实质部分CT值40.42HU,动脉期CT值71.56HU,门脉期CT值80.91HU,延迟期CT60.32HU,增强幅度明显。图3C为T1WI显示肿瘤实质等低信号中见片状高信号出血,坏死囊变部分呈低信号。图3D为T2WI显示肿瘤呈等高信号,出血区呈混杂信号,囊变区呈高信号。图3E-图3F分别为MR冠状位和CT冠状位重组,显示肿瘤形态不规则,信号、密度不均,图3F显示肿瘤下部可见钙化。
3 讨论
胃肠道间质瘤(gastrointestinal stromal tumor,GIST)属于间叶源性肿瘤,其中梭形细胞占70%[3];是近年来随着电镜技术发展,分子水平研究进展及免疫组化提出的一种新的病理学概念。常表达CD117阳性率为94%-98%、DOG1阳性率94%-96%,发病机制目前研究倾向于C-KIT及PDGFRA基因突变相关[1,2,3,4,5,10]。GIST的发病率且呈持续上升趋势,约每年(5-10)/百万,发病率在男女性别间无明显倾向,好发年龄多为50岁以上,平均为60岁左右。GIST可以发生在胃肠道的任何部位,发病部位以胃比例较高(50%-60%),小肠次之(30%),也可发生于消化道其他部位,少数甚至可以发生于胃肠道外。GIST的临床表现无明显特异性(大约30%无症状),随着病灶体积增大可以出现腹部不适、疼痛,腹泻、便秘甚至消化道梗阻等症状。
围绕着GIST的诊治、预后以及临床预测等问题是目前GIST领域的临床研究主要方向,不同危险等级的GIST在治疗及预测分析、疗效评估上各有不同,医学影像学参与了其中的各个环节[8-9]。
超声检查操作简单、无电离辐射,通常用于GIST的病灶形态大小、部位初步检查,以及肿块血供等。研究表明GIST血流信号越丰富危险度越高。对胃肠道黏膜下病变超声内镜(EUS)可清楚地显示,但EUS检查结果与GIST危险度之间的关系与EUS诊断医师的技术操作密切相关且容易受肠道等气体的影响,具有一定的局限性。X线钡餐造影作用十分有限。MRI检查具有较高的软组织分辨率,然而不易显示钙化灶,扫描参数和序列较多,胃肠道蠕动及气体对MRI影响较大,常规MRI信号在危险度分级上仍缺乏统一认识。
CT检查特别是多层螺旋CT增强结合不断进步的图像后处理功能,可以检测胃粘膜下肿瘤的大小、形态、内部密度、周围组织的解剖关系及肿瘤的强化方式,以及邻近及远处转移等病情的评估指标。成为GIST治疗前诊断评估和预后以及临床预测的主要影像学检查方法。
GIST病灶的部位、大小、形态、密度、增强幅度以及转移等均是危险度评估的主要观察指标和参数,原发病灶的大小和部位是(NIH)2008年版改良版危险度分级方案的主要依据参数组成部分以及病理学上评估GIST危险度分级的标准之一,以往研究[7,11,13]结果显示GIST危险程度显著相关因素主要为肿瘤的原发部位、大小以及核分裂数,GIST危险度越高则表现为细胞分裂、增殖加快,体积就越大,病灶形态不规则更常见且越容易向周围组织浸润生长,生长速度较快就越容易造成供血不足从而发生囊变、坏死、甚至出血[14,15]。本组研究结果显示,直径大于5cm的病灶其形态就越倾向于不规则(A组不规则占比3/12;B组9/13;C组11/12),出血、坏死、囊变比例随之增加(其中A组坏死占比2/12;B组占比10/13;C组12/12)。均具有统计学意义(P<0.05)。肿瘤大小、原发灶部位关系到治疗方案,2017版国内专家共识[10]认为开腹手术切除是局限性GIST和潜在可切除GIST最常用治疗方法;由于内镜下不易根治性切除且存在瘤体破损后肿瘤细胞进入腹腔播散的风险,因此腹腔镜手术应谨慎选择,仅位于胃大弯侧及胃底体前壁直径≤5cm的病灶可以考虑。(本组中位于胃大弯侧及胃底体前壁直径≤5cm的病例5例),对于体积>10cm巨大肿块,术中易出血、破裂,可能造成医源性播散(本组体积>10cm患者12例,因此早期发现在诊疗效果中至关重要);经术前药物治疗治疗后达到可切除标准病灶则尽快切除。
GIST在增强CT上显示更为清晰,GIST内部的微循环状态可以反映其危险程度,CT灌注成像研究表明GIST肿瘤的血流量越大(BF),高灌注使得GIST的强化持续时间延长;表面通透性(PS)越高肿瘤容易发生浸润和转移恶性度越高[12,16,17]。增强扫描更容易病变的形态、病灶内部的血供情况,通常危险度高的GIST病灶内部密度不均匀,囊变坏死常见,可以合并出血,反之危险程度低的GIST则形态规则,密度均匀。通常危险程度高的GIST增强扫描强化明显,且增强幅度较危险度低的GIST明显增加,从而为临床治疗方案的评估和制定提供参考。本组研究中GIST病变随着体积增大,危险程度增大,其增强各期强化幅度也随之增大,其中静脉期及延迟的增强幅度具有统计学意义(P<0.05)。
小GIST特指直径<2cm的GIST,本组中有3例直径小于2cm,国内外对于小GIST的处理尚无统一意见,尽管大多数小GIST病例呈良性表现,但少数病例仍显示出侵袭性行为,小GIST如何早期评估其是否具备恶性潜能是目前研究热点,本组研究中小于2cm病灶3例,其中1例表现为明显强化,且增强密度不均,表现为危险度高的征象。增强薄层螺旋CT对于小GIST的定位及随访检查有重要意义,多数学者认为对于小GIST影像检查提示边界不规则,囊性变以及存在明显增强病灶,以及密度不均匀等征象依然是被认为具有恶性潜能观察指标,建议早期外科手术治疗。
值得注意的是,核分裂象不是危险度绝对指标,对于SDH缺陷型GIST,核分裂象少的也可发生肝转移,因此治疗前影像检查还要重点关注有无转移征象。本组研究中治疗前合并肝转移4例。
需要指出的是本组患者的影像学分析,主要是基于治疗前的影像检测评估。对于药物治疗后的GIST病灶,其肿瘤内部细胞稀疏从而表现为密度减低,可以发生坏死和囊变且伴有不同程度的炎性反应。
综上所述,治疗前影像学检查对于明确诊断和危险度分级评估,以及GIST患者治疗方案制定和疗效预测具有重要意义。随着多层螺旋CT普及应用,CT检查成为GIST治疗前诊断、危险度评估和治疗后随访的首选影像学检查,具有较高的临床应用价值。
