能谱CT定量参数与胃肠道间质瘤肿瘤危险度的关系
2019-05-28于珊珊张极峰管莹李萍
于珊珊,张极峰,管莹,李萍
胃肠道间质瘤(gastrointestinal stromal tumors, GIST)是最常见的消化道间叶源性恶性肿瘤,手术切除为主要治疗方案[1]。患者术后有不同程度的复发风险[2],参考美国国立卫生院修订的方案[3],可以将疾病分为高、中、低、极低四个危险度,危险度越高,复发与死亡风险越高。术前评估GIST危险度非常重要,不同影像学检查各有优势:如多层螺旋CT能够提供病灶密度、与周围组织界限等指标,以指导进行危险度分级[4],但定性诊断欠缺重复性;CT灌注成像、MRI等能提供定量诊断指标,但仍存在漏诊及误诊[5-6]。综合分析多种定量指标有助于提升早诊效果,故需要探寻更多的定量诊断指标。能谱CT成像具有多能量、多参数的成像特点,能够提供多种定量参数,目前已应用至多种肿瘤的危险性分期或分级中[7-8],但尚不明确上述参数与GIST危险度的关系,本研究拟重点观察该关系,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2016年1月至2018年8月于我院接受手术治疗的81例GIST患者资料。纳入标准:①临床病史资料完整;②病理确诊为GIST;③对本研究知情,签署同意书。排除标准:①术后肿瘤病理生物学危险度分级不明确;②术前能谱CT诊断资料不全,或能谱CT图像不清晰者;③术前接受针对肿瘤的其它治疗,如放化疗等。患者中男48例、女33例;年龄19~82岁,平均(51.37±11.58)岁;病灶位于胃49例、小肠24例、结肠8例;参考美国国立卫生院修订的复发危险度分级标准[3],高危险度25例、中危险度22例、低危险度25例、极低危险度9例,由于极低危险度例数较少,本研究将极低危险度与低危险度合并为一组。研究经院伦理委员会审核批准。
1.2 检查方法
1.2.1 设备及试剂 Discovery CT 750 HD及配套的AW4.6后处理工作站(美国GE);双筒高压注射器(德国Ulrich);碘海醇(300 mgI/mL,德国Bayer Schering)。
1.2.2 扫描方法
(1)患者准备。疑似肠道病变者:检查前1 d清淡饮食,晚8:00清洁肠道,检查当日禁食、水,扫描前40~60 min口服等渗甘露醇2000 mL。疑似胃部病变者:检查前禁食、水6~8 h,扫描前15~30 min口服温开水800~1000 mL。
(2)进行能谱CT扫描。设置仪器至宝石CT能谱扫描模式,参数:管电压80与140 kVp瞬时切换,切换时间0.5 ms,管电流600 mA,自动毫安秒,层厚及层间距均为5.0 mm,螺距0.984∶1,机架转速0.6 s/r。患者取仰卧位,双臂向上伸直,扫描范围从右膈顶至耻骨联合上缘。碘海醇对比剂经高压注射器由周静脉团注,1.0 mL/kg,3.0~4.5 mL/s。
(3)图像处理。得到的动脉期、静脉期、延迟期图像均处理为1.25 mm,载入工作站进行分析。本研究重点统计定量数据,于病灶质地均匀区域勾画10 mm×10 mm的感兴趣区,要求避开坏死囊变、钙化及较大的血管影,记录40~140 keV单能量图像上CT值和碘浓度,各指标均测量三次取均值。计算各期标准化碘浓度(Normalized iodine concentration, NIC)、能谱曲线斜率,其中NIC=病灶碘浓度/腹主动脉碘浓度,能谱曲线斜率=(40 keV下CT值-90 keV下CT值)/50,另外统计70 keV下CT值CT70。
1.3 统计学方法
2 结果
2.1 不同危险度患者动脉期各定量参数对比
动脉期时,中危险度患者CT70明显低于高危险度患者,中危险度及低+极低危险度患者NIC明显低于高危险度患者,差异均有统计学意义(P<0.05),见表1。

表1 不同危险度患者动脉期各定量参数对比
注:*与高危险度对比,P<0.05
2.2 不同危险度患者静脉期各定量参数对比
患者静脉期CT70呈中危险度<高危险度<低+极低危险度趋势,NIC表现为低+极低危险度<中危险度<高危险度趋势,能谱曲线斜率表现为中危险度<高危险度<低+极低危险度趋势,上述指标的两组间对比,差异均有统计学意义(P<0.05),见表2。

表2 不同危险度患者静脉期各定量参数对比
注:*与高危险度对比,P<0.05;#与中危险度对比,P<0.05
2.3 不同危险度患者延迟期各定量参数对比
患者延迟期CT70呈中危险度<高危险度<低+极低危险度趋势,NIC表现为中危险度<高危险度<低+极低危险度趋势,能谱曲线斜率表现为中危险度<高危险度<低+极低危险度趋势,上述指标的两组间对比,差异均有统计学意义(P<0.05),见表3。

表3 不同危险度患者延迟期各定量参数对比
注:*与高危险度对比,P<0.05;#与中危险度对比,P<0.05
2.4 患者各定量参数与危险度相关性分析
动脉期NIC与危险度呈正相关;静脉期CT70、能谱曲线斜率与危险度呈负相关,NIC与危险度呈正相关;延迟期CT70、NIC、能谱曲线斜率均与危险度呈负相关,上述相关性均有统计学意义(P<0.05)。
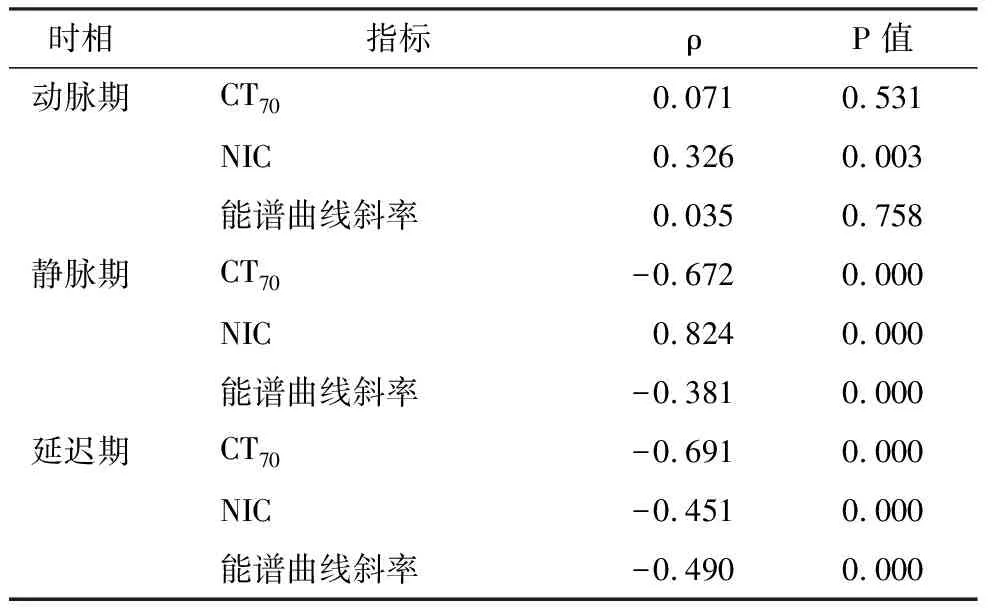
表4 患者各定量参数与危险度相关性分析
3 讨论
GIST可以发生于消化道从食道到直肠的任何部位,主要见于胃和小肠,所有GIST均有恶性组织学潜能[9-10],术前进行有效的危险度分级有助于治疗方案的选择。本研究拟重点观察能谱CT定量参数与危险度分级之间的关系,旨在指导利用能谱CT辅助进行GIST的术前分级。
本研究显示在动脉期,CT70与GIST危险度无明显相关性,但表现出高危险度CT70最高,且其与中危险度CT70的差异有统计学意义,提示高危险度患者动脉期强化最明显,可能是因为高危险度GIST病变体积大,侵袭性强,容易侵犯并包绕周围血管,形成粗大的供血血管[11-12],因此在动脉期强化明显。但在静脉期及延迟期,高危险度GIST形成的粗大供血血管反而导致病变内部血供不足,且病灶坏死囊变及黏液变性增多[13-14],导致静脉期及延迟期高危险度GIST强化反而不及以实性病变为主的低+极低危险度患者。而低+极低危险度患者,其瘤体实性成分多,瘤细胞密集,增强扫描晚期CT值消退越慢,故而本研究发现在静脉期和延迟期,低+极低危险度患者CT70最高,GIST危险度与CT70相关性分析也显示两者呈负相关。这与Yu等[15]采用MRI成像观察的结论相符,该研究指出较低危险度的病灶是明显、均匀的持续性强化。
能谱曲线斜率可以直观地反映组织CT值变化的程度与速度,在动脉期,三组能谱曲线斜率差异并不显著,但高危险度患者能谱曲线斜率仍相对较高,符合高危险度患者血供丰富的特点。静脉期与延迟期低+极低危险度患者能谱曲线斜率最高,与其它两组差异明显,提示低+极低危险度患者强化最显著,与CT70的变化情况一致,说明肿瘤均质且瘤细胞密集的GIST患者在延迟期强化最显著。可见,利用静脉期及延迟期CT70和能谱曲线密度有助于区分低+极低危险度患者与高、中危险度患者,与张旭婷等[16]报道结论相符。
NIC反映碘对比剂在扫描区域的代谢速度,各危险度NIC均随着扫描期相的延迟而增大[17-20]。瘤细胞分裂增殖越活越,碘对比剂代谢越快,NIC越高,因此动脉期及静脉期高危险度患者NIC值明显高于其它两组,且NIC与危险度呈明显的正相关,尤其是静脉期两者的相关系数高达0.824,说明可以利用该指标有效评估患者危险度。但在延迟期,NIC并不随着危险度的升高呈严格上升趋势,而与CT70及能谱曲线斜率的变化趋势相似,可能也是因为高危险度GIST形成的粗大供血血管导致病变内部供血不足。
综上,本研究显示能谱CT定量参数,包括CT70、NIC及能谱曲线斜率均与GIST危险度有一定关系,尤其是静脉期NIC与危险度呈较强的正相关性,积极开展能谱CT有助于GIST的术前分级。
