医护一体化护理在急性脑梗死溶栓治疗中的效果*
2023-12-02林育微罗世炜黄少曼郑丹兵
林育微 罗世炜 黄少曼 郑丹兵
急性脑梗死具有发病率高、致残致死率高的特点,对人们的健康和正常生活造成严重危害,重组组织型纤溶酶原激活剂是已经被食品药物管理局批准的针对急性脑梗死溶栓的治疗药物。杜丽英等[1]研究中确认了当前急性脑梗死有效治疗方案为溶栓,通过及时溶栓能够改善患者预后及生活质量。溶栓治疗有明确的时间窗,而有效及时的溶栓治疗除了依靠神经内科丰富经验的判断之外,溶栓期间及溶栓之后的护理工作也对治疗效果有直接影响[2],需要医护之间良好的配合与沟通。如何通过规范有效的措施缩短急救溶栓所需时间是揭阳市人民医院一直探索的重要课题。在充分结合以往临床经验及医院资源的基础上,为溶栓治疗的患者提供医护一体化模式配合,对全面缩短患者进行溶栓治疗各个环节的时间,争取更高的疗效保障,促进术后康复及提高生活质量均有积极作用。报道如下。
1 资料与方法
1.1 一般资料
将2018 年10 月—2019 年10 月本院收治的急性脑梗死且符合溶栓治疗指征的80 例患者作为观察对象。(1)纳入标准:①急性脑梗死与全国第四届脑血管病学术会议制定的相关诊断内容符合;②经头颅影像学检查后确诊。(2)排除标准:①对本研究所用药物存在过敏反应;②合并重要脏器功能受损、感染;③存在凝血功能障碍;④存在明显出血倾向;⑤处于哺乳期或妊娠期。根据患者就诊时间分为对照组(2018 年10 月—2019 年2 月)、观察组(2019 年3—10 月),每组40 例。本研究经本院医学伦理委员会审核后批准进行,伦理学审批号:[2018]伦审批第026 号。纳入研究前向患者及其家属详细说明相关内容,在确保了解后均签署了知情同意书。
1.2 方法
1.2.1 溶栓方法 两组均给予静脉溶栓治疗,所用药物为阿替普酶(生产厂家:德国勃林格殷格翰制药有限公司,注册证号:国药准字S20110051,规格:20 mg),用药剂量为0.9 mg/kg,将其溶入至100 mL 0.9%氯化钠溶液,混匀后在1 min 内以静脉推注方式推入10%混合液,剩余混合液以静脉滴注方式在1 h 内用完。
1.2.2 护理方法
1.2.2.1 对照组 给予常规溶栓治疗护理干预。根据护士自身经验,严格按照常规程序,完成对患者的护理工作,确保溶栓治疗的展开。
1.2.2.2 观察组 给予医护一体化护理配合。由专科医生、护士及康复医师组成团队并根据护理流程内容进行操作,保障医护之间的密切协作,尽量缩短各个环节所需时间。(1)组建医护一体化护理小组。选取临床经验丰富的专科医生、护士、康复医师,共同组建为专业性的医护一体化护理小组;进一步划分小组成员的工作内容与工作职责,采取轮流换班制度对患者开展早晚查房工作,如果患者存在异常情况,应及时对其进行对症干预,同时对有关治疗方案与护理方案进行调整与完善。(2)接诊环节。接诊患者后医护配合短时间内评估患者各项生命体征,确认是否有溶栓指征;护士尽快完成各项常规检查的样本采取,建立静脉通道,并将符合溶栓治疗条件患者送入绿色通道,最快完成血液化验与影像学检查,确认病灶情况后准备溶栓治疗。(3)溶栓前环节。临床医生应该详细掌握患者实际疾病发展情况,根据疾病进程及严重情况,对其制订出针对性、个性化的治疗方案;护士提前将急救药物与治疗仪器(如呼吸机等)准备好,从而有效面对与处理在治疗过程中可能会发生的一系列突发状况;此外,护士对患者开展改良早期预警评分,倘若分数>3 分,则应该及时进行上报处理,对应改善与优化治疗方案与护理措施。(4)溶栓中环节。护士为患者进行相关监护并确认化验结果,将相关信息报告给医生,另一位护士在医嘱内容下准备溶栓药物,时刻关注患者用药后的临床反应与表现(其中主要涉及面部表情),用药期间每间隔15 min 观察患者的生命体征变化,患者病情稳定后每小时检测2 次,6 h 后检测频率更改为1 次/h,直到溶栓结束后24 h。(5)溶栓后环节。溶栓后送到专业病房,一对一护理并及时将患者生命体征变化报告医生;护士还应该帮助患者保持舒适度较高的体位(如头高脚低姿势等),定时帮助其进行翻身,对其背部进行按摩干预,时刻关注患者有无出血征兆;嘱家属对患者长时间接触床面的皮肤组织使用温水进行擦洗,避免其出现压疮等不良事件;此外,对家属开展健康知识等一系列指导培训活动,使其能够对患者患肢开展科学有效的按摩干预,并指导患者开展患肢功能康复运动。两组均护理至出院。
1.3 观察指标及判定标准
(1)各环节时间。记录两组患者在不同抢救配合模式下接诊环节和溶栓前环节所需时间,以及入院至溶栓所需时间(DNT)。(2)干预效果。干预1 周后能够正常进行日常活动及交流,或者虽然存在困难但已经能够简单表达,或美国国立卫生研究院卒中量表(NIHSS)评分较干预前降低超过45%为有效[3]。(3)抢救质量:干预1 周后用NIHSS 对其神经功能缺损情况进行评价,总分为42 分,分数越低提示患者神经功能缺损程度越轻。干预前及干预4 周后用改良Barthel 指数对其生活自理能力进行评价,总分为0~100 分,分数越高提示患者的生活质量越好[4]。(4)预后。两组患者干预后观察随访4 周,记录期间发生出血、神经功能后遗症(运动障碍、感觉障碍、语言障碍、认知障碍)例数。
1.4 统计学处理
2 结果
2.1 基线资料
对照组男23 例,女17 例;年龄51~68 岁;平均(56.54±8.15)岁;发病至就诊时间1~3 h,平均(2.11±0.23)h。观察组男25 例,女15 例;年龄52~69 岁,平均(56.98±8.12)岁;发病至就诊时间1~3 h,平均(2.09±0.21)h。两组性别、年龄、发病至就诊时间比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 各环节时间
观察组患者接诊环节时间和溶栓前环节时间、DNT 均显著短于对照组(P<0.05),见表1。
表1 两组各环节时间比较[min,(±s)]
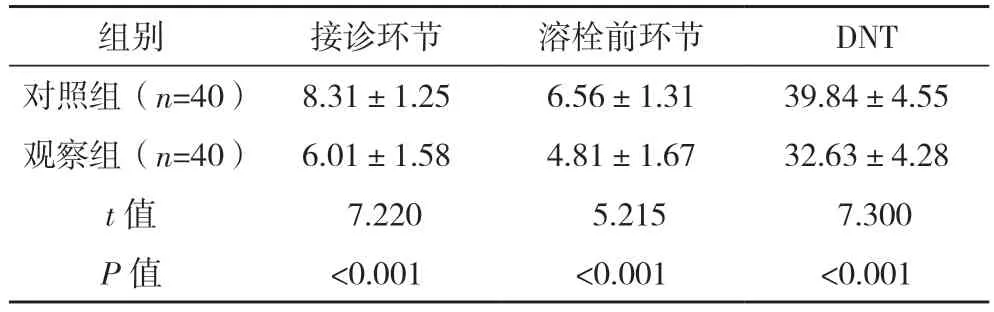
表1 两组各环节时间比较[min,(±s)]
组别 接诊环节 溶栓前环节 DNT对照组(n=40) 8.31±1.25 6.56±1.31 39.84±4.55观察组(n=40) 6.01±1.58 4.81±1.67 32.63±4.28 t 值 7.220 5.215 7.300 P 值 <0.001 <0.001 <0.001
2.3 干预有效率
观察组干预有效率为52.5%(21/40),高于对照组的30.0%(12/40),差异有统计学意义(χ2=4.178,P=0.041)。
2.4 抢救质量
干预前两组患者NIHSS、改良Barthel 指数评分比较,差异均无统计学意义(P>0.05);两组干预后NIHSS 评分均低于干预前,观察组低于对照组(P<0.05);两组干预后改良Barthel 指数评分均高于干预前,观察组高于对照组(P<0.05)。见表2、3。
表2 两组患者神经缺损情况比较[分,(±s)]
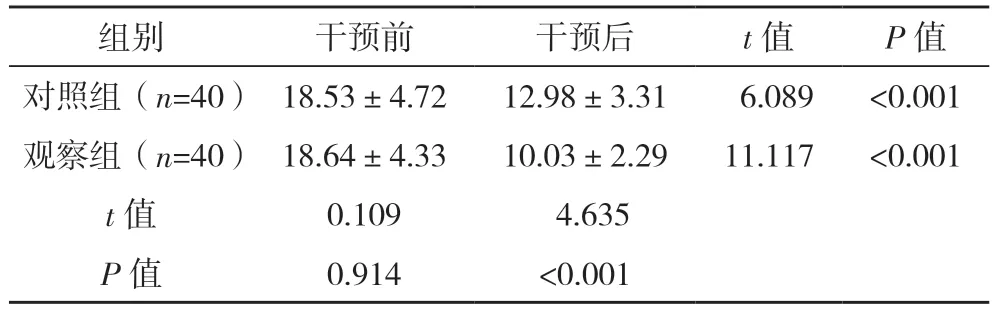
表2 两组患者神经缺损情况比较[分,(±s)]
组别 干预前 干预后 t 值 P 值对照组(n=40) 18.53±4.72 12.98±3.31 6.089 <0.001观察组(n=40) 18.64±4.33 10.03±2.29 11.117 <0.001 t 值 0.109 4.635 P 值 0.914 <0.001
表3 两组患者生活自理能力比较[分,(±s)]
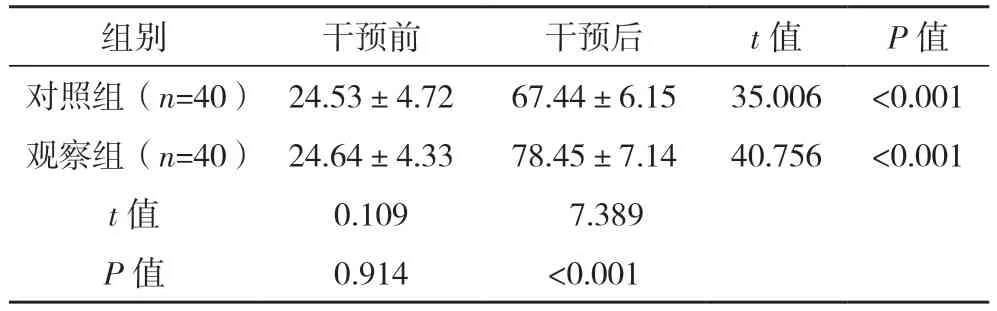
表3 两组患者生活自理能力比较[分,(±s)]
组别 干预前 干预后 t 值 P 值对照组(n=40) 24.53±4.72 67.44±6.15 35.006 <0.001观察组(n=40) 24.64±4.33 78.45±7.14 40.756 <0.001 t 值 0.109 7.389 P 值 0.914 <0.001
2.5 预后
观察组出血、神经功能后遗症发生率均低于对照组,差异均有统计学意义(P<0.05),见表4。

表4 两组患者预后情况比较[例(%)]
3 讨论
急性脑梗死是临床常见严重疾病,具有发病急、威胁性高、预后较差等特点,相关研究数据显示脑梗死在急性脑血管病中所占比例较高,在70%以上[5]。当前对脑梗死患者进行溶栓治疗可保障生命安全,及时静脉溶栓治疗能够改善患者脑组织缺血半暗带区域缺血缺氧状态,恢复该区域的血供情况,从而达到恢复脑功能组织的效果[6-8],越早展开溶栓治疗,患者抢救后的康复效果越好。传统护理模式的局限性在于过度集中于病理变化,忽略了护理首先要确立明确目标,这就导致护理过程缺乏规范性[9-10],同时考虑到护士本身素质、处理能力也有差异,如果护理缺乏规范引导难以取得预期的护理干预效果。因此,急性脑梗死溶栓治疗护理流程的优化对于提升抢救效果有积极意义。
石蕊等[11]在其研究中明确提出,对脑梗死患者在静脉溶栓抢救中应该时刻保持争分夺秒的状态,因为每分钟患者都会有大量神经元、神经突触出现损伤甚至死亡,因此全方面合理的缩短接诊与溶栓之间的时间有重要意义。而传统护理模式过于机械化,在衔接方面存在不足,甚至有护理操作重复而浪费时间情况[12-15]。在本次研究中,为患者提供医护一体化的配合措施,其各个环节所需时间均显著短于常规急救程序,而各个环节时间的缩短对预后质量产生极为明显的积极影响,在治疗效果及预后质量等方面均有显著优越性。这提示了对溶栓治疗的急性脑梗死患者提供医护一体化护理干预对于各个环节的衔接所需时间控制有着令人满意的效果,而各个科室及岗位之间的相互协调,也保障了整体治疗流程的顺利进行[16-18]。
综上所述,在抢救急性脑梗死患者时配合医护一体化护理措施能够全面衔接溶栓准备各个环节,为抢救争取宝贵时间,无论是对抢救质量或是预后效果都有积极影响。
