骨水泥型人工股骨头置换术治疗老年股骨转子间骨折的效果分析
2023-12-02邵红伟顾爱群帅启荣李锋申敏孔维翰
邵红伟 顾爱群 帅启荣 李锋 申敏 孔维翰
股骨又称为大腿骨、髀骨或者楗,是人体内最长的管状骨,该骨的上端以股骨头与髋臼构成髋关节,下端与髌骨、胫骨上端构成膝关节,支撑全身体重[1-2]。这也使得股骨骨折的风险大大提高,股骨转子间的骨折是临床上常见的骨骼损伤之一,多发于老年群体,由于该部位的血运供应异常丰富,因此骨折后的愈合速度普遍较快,继发骨不连和股骨头坏死的风险较低[3-4]。当老年人跌倒时、身体发生旋转时、过度外展或者内收位着地时、跌倒时侧方倒地时、大转子直接撞击时均有可能导致患者出现股骨骨折,并且此处是骨囊性病变的好发部位之一,因此也可发生病理性骨折[5]。当患者发生骨折后,则很有可能会对患者的生活产生较大的影响,使得患者出现疼痛、肿胀等症状。随着目前医疗技术提升及人们生活的改善,越来越多的新型治疗方法投入临床医学治疗中,人工股骨头置换术是一种较为成熟的手术方式,在目前临床上运用成功率也较高,可以有效保护患者的关节活动,缩短住院时间,且减少住院负担,使得患者能较早恢复自我运动[6]。本次研究将进行老年股骨转子间骨折骨水泥型人工股骨头置换术的临床疗效分析,现报道如下。
1 资料与方法
1.1 一般资料
选取泰州市中西医结合医院2018 年1 月—2022 年6 月所收治的120 例股骨转子间骨折患者。纳入标准:(1)年龄均在60 岁以上;(2)均经CT、X 线检查后确诊股骨转子间骨折[7];(3)对本研究中所使用的仪器及药物不具有过敏及排斥反应;(4)临床诊断资料完善并且病历清晰。排除标准:(1)患有股骨转子间骨折的同时合并有其他较为严重的脏器类疾病;(2)患有恶性肿瘤;(3)有髋部骨折病史及治疗史;(4)存在较为严重的开放性骨折[8];(5)精神功能异常或者认知功能障碍,不能有效配合本次研究的开展;(6)存在严重感染症状不能进行手术;(7)患有凝血功能障碍。随机分为对照组和研究组,每组60 例。患者及家属均持有自愿原则签署知情同意书。本研究经本院医学伦理委员会批准。
1.2 方法
术前准备:老年股骨转子间骨折患者在患病时常合并其他内科疾病,围手术期存在安全隐患,手术前,参考《中国老年患者围术期麻醉管理指导意见(2014)》对每例患者做出系统性且具有针对性的评估,制订最适合患者的手术措施后再开展相应的治疗[9]。在进行评估的过程中,着重注意患者的脏器系统功能是否正常,是否能维持患者的正常行动,同时关注患者的营养情况,确保患者是否符合手术标准,进行检查时询问患者的过往病史,必要时进行血常规、尿常规、生化功能、凝血功能、传染病筛查、胸片、心电图等辅助检查,降低患者手术风险,提高手术成功率[10]。若患者存在可能影响手术开展,则需要及时调整,选择更加利于手术的实施的方案,若患者存在长时间或者难以恢复的情况,应立即开展手术,以免耽误治疗。
对照组实施闭合复位内固定手术。指导患者采取仰卧位卧于骨科手术牵引床上,并于患者两腿之间即会阴部放置有垫衬的可以透视的对抗牵引柱,健肢髋关节屈曲外展放置于大腿支架上,用衬垫保护患者的健肢腓神经。或者可以将患者的健肢足部固定在骨科手术牵引床一侧下肢牵引臂的足托上,使得患者的健肢能处于较大的外展位,再运用同样的方式将患者患肢固定在骨科手术牵引床另外一侧下肢牵引臂的足托上,牵引患者的患肢进行复位固定[11]。固定复位时通常为股骨转子骨折处于中立位或者稍微内旋位时效果较好。内侧皮质支撑达到阳性支撑后开始手术。手术步骤,(1)消毒:开展手术时,需要先为患者的髋部进行擦洗及消毒,并为手术台铺巾,C 型臂X 光机的C 型臂也需用无菌布进行包裹。(2)手术显露:以大转子尖顶点上2~4 cm 做外侧纵切口,选择大转子尖部为入针点。(3)定好位,开口,置入导针,扩髓置入防旋股骨近端髓内钉(PFNA)。(4)螺旋刀片位置:软骨下10 mm,尖顶距值(TAD)<25 mm,位于股骨颈下1/3。(5)近端、远端锁定后,逐层缝合切口,患者情况稳定的情况下将患者送入病房。(6)术后处理:在术后的第一天,患者可以尝试坐起,逐步进行较为简单的上肢及下肢的主动功能锻炼,主治医生还需根据患者的实际情况及所进行内固定的稳定型,指导患者进行非负重的行走,但需要借助助行器的帮助,避免患者出现摔倒等情况,导致病情难以得到恢复或者进一步恶化。等到患者适应良好,则可以逐步开始负重训练行走,但要注意患者的忍耐度。恢复6~8 周后,患者可再次进行X 线片的拍摄,骨折情况愈合较为良好的患者可进一步增大负重情况。
研究组患者实施骨水泥型人工股骨头置换术进行治疗。其具体步骤为,(1)对患者进行腰硬联合麻醉,等到麻醉平稳,选择侧卧位,使得患者患病一侧的股骨头位于上方,患者处于下方的另外一侧肢体应当处于屈曲的状态,为患者进行常规的清洗及消毒,并在手术台上铺设无菌巾。(2)采用髋关节外侧入路,切开皮肤及皮下组织,经臀中肌及阔筋膜张肌间隙进入,暴露患者的关节囊。(3)切开患者的关节囊,找到患者患病的股骨头处,确定正确位置,使用磨钻将股骨头磨去,清理干净患者骨髓腔内的相关组织,并且往骨髓腔内注入骨水泥,股骨头的位置应用假肢进行替换植入。在进一步固定之前,主治医师应当运用人工股骨头柄插入髓腔进行检验,复位到髋臼中,检查假体安放位置及人工关节活动范围是否合适,若不合适则可以进行补救后再进行固定。(4)进行人工股骨复位,牵引肢体,推压人工股骨头,当与髋臼相近时,外旋下肢,使头进入髋臼。也可用滑槽板插入臼内,使人工股骨头沿着斜面滑入髋臼[12]。注意外旋股骨的力量不可过大,以防骨质疏松的患者因旋转暴力导致骨折。复位后可外展、内收髋关节测试,注意活动度及有无脱位倾向。(5)股骨复位后,将患者的关节囊皮肤、皮下组织及外旋肌群逐层进行缝合,固定引流管,管口使用无菌纱布进行包裹,回到病房后也应当连接负压吸引器。手术完成后,患者应当注意日常生活中的习惯,尽量减少坐矮板凳,避免侧卧,避免盘腿,卧床休息过程中,患者两腿应当垫置枕头,避免股骨头及髋关节处于内收外展的位置,这会使得患者的股骨头出现脱位的症状。恢复4~6 周后,患者的髋关节将会逐渐愈合,患者就可以听从主治医生的建议,适当进行下地运动,更进一步助于患者的恢复。
并发症预防及处理。两组患者均积极预防并发症,并做到及时发现、尽快处理。常见的并发症如切口感染、压疮、关节脱位、骨水泥植入综合征。(1)切口感染:术中严格遵循无菌操作原则,尽量减少人员出入、走动,加强术中配合,尽量缩短手术时间,以减少切口暴露时间;术后正确使用抗生素预防感染。一旦发现切口感染,及时告知医生,并配合处理,包括规范切口换药流程,密观切口情况,加强切口护理。(2)压疮:帮助患者翻身,每2 小时一次;密观患者皮肤状况,保持受压部位皮肤清洁,保持创面干净、无异物。皮肤受压部位垫泡沫敷料、医用高分子凝胶等物品,以减轻皮肤与床单的摩擦力,继而减轻皮肤受损程度。(3)关节脱位:术后小心搬动患者,指导患者取合适体位,避免患肢关节出现内旋、内收。一旦发现关节脱位,应及时予以手法整复,整复前后均拍摄X 线片,以确保复位理想。(4)骨水泥植入综合征:术中注意控制好骨水泥的温度,待其成块后再使用,确保骨水泥深入骨髓腔内,不留任何无效腔、空隙;骨水泥注入后应彻底清除溢出的多余骨水泥,以吸引器充分清除冲洗液,以干纱布擦拭干净。
1.3 观察指标与评价标准
(1)临床指标:观察并统计两组患者的手术时间、术中出血量及术后完全负重时间。(2)髋关节功能:于术前、术后3、6 个月进行评估。髋关节是人体主要的负重及活动关节,采用Harris 髋关节评分表(Harris 评分)对髋关节功能恢复情况进行测评,满分100 分,其中疼痛占44 分,功能占47 分,畸形活动度占4 分,关节活动度占5 分,分数越高表示患者髋关节恢复效果越好,即手术效果越好。(3)临床疗效:运用Harris 评分判定患者经手术治疗的临床疗效,其中良好为经手术治疗后患者的Harris 评分为80~100 分,一般为经治疗后患者的Harris 评分为60~79 分,较差为患者经手术治疗后Harris 评分<60 分,治疗总有效率=(良好例数+一般例数)/总例数×100%。(4)并发症发生率:观察并统计两组患者切口感染、压疮、关节脱位、骨水泥植入综合征发生率,并发症发生率=(切口感染+压疮+关节脱位+骨水泥植入综合征)例数/总例数×100%。
1.4 统计学处理
运用SPSS 22.0 统计学软件进行统计学分析,计量资料采用(±s)进行表述,两组比较采用t 检验;计数资料采用率(%)进行统计表述,两组比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料对比
对照组男38 例,女22 例;年龄60~86 岁,平均(70.13±1.34)岁;骨折 Evans 分型中,Ⅲ型18 例,Ⅳ型35 例,Ⅴ型7 例;骨折原因中,意外摔倒32 例,车祸18 例,基础病10 例。研究组男35 例,女25 例;年龄61~84 岁,平均(71.13±1.22)岁;骨折 Evans 分型中,Ⅲ型16 例,Ⅳ型36 例,Ⅴ型8 例;骨折原因中,意外摔倒34 例,车祸15 例,基础病11 例。将两组患者的性别、年龄等一般资料进行对比,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组临床指标对比
研究组的手术时间与对照组相比较短,术中出血量与对照组相比较更少,术后完全负重时间与对照组相比较更短(P<0.05),见表1。
表1 两组临床指标对比(±s)

表1 两组临床指标对比(±s)
术后完全负重时间(d)对照组(n=60) 53.15±2.18 221.38±4.57 55.17±1.42研究组(n=60) 44.32±1.97 183.56±3.71 35.12±1.13 t 值 23.278 49.768 85.580 P 值 0.000 0.000 0.000组别 手术时间(min)术中出血量(mL)
2.3 两组Harris 评分对比
术前,两组Harris 评分对比,差异无统计学意义(P>0.05);术后3、6 个月,研究组Harris 评分均高于对照组(P<0.05)。见表2。
表2 两组Harris评分对比[分,(±s)]
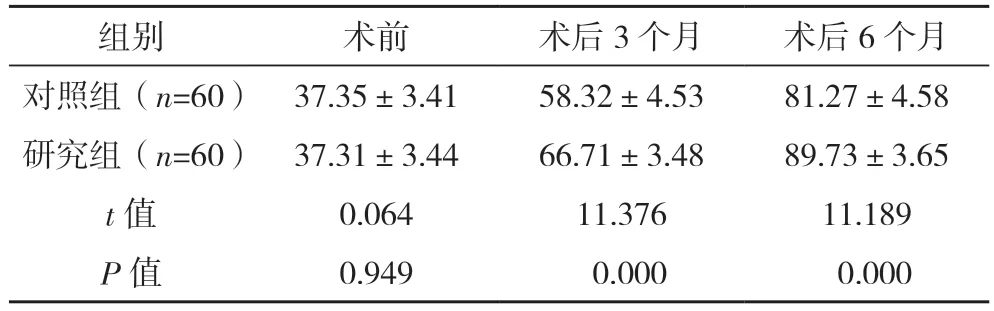
表2 两组Harris评分对比[分,(±s)]
组别 术前 术后3 个月 术后6 个月对照组(n=60) 37.35±3.41 58.32±4.53 81.27±4.58研究组(n=60) 37.31±3.44 66.71±3.48 89.73±3.65 t 值 0.064 11.376 11.189 P 值 0.949 0.000 0.000
2.4 两组治疗效果对比
进行手术治疗后,研究组治疗总有效率高于对照组(χ2=6.315,P=0.011),见表3。

表3 两组治疗效果对比[例(%)]
2.5 两组并发症发生率对比
研究组并发症发生率低于对照组(χ2=9.411,P=0.002),见表4。

表4 两组并发症发生率对比[例(%)]
3 讨论
随着年龄的增长,老年人身体内的钙质在大量的流失,从而进一步引发了骨质疏松,使得老年人的骨头变得相对脆弱且较硬,并且老年人容易患中枢神经疾病,年龄的增长也会导致老年人的中枢神经系统支配变得缓慢,导致身体的肌肉张力失去平衡,从而更加容易出现骨折的症状[13-14]。股骨转子间骨折是老年人群中较为常见的一类骨折症状,该骨折会使老年人的转子区出现疼痛,肿胀及淤血斑,并且下肢活动受限,若没有得到有效的治疗还可能会进一步威胁到老年人的生命安全[15]。
目前,临床上较为常见的治疗方式就是运用手术进行治疗,骨水泥型人工股骨头置换术是一种成熟的手术方式,并且对患者的伤害较小,能为患者的关节提供较为良好的恢复效果,使得患者能更快下床进行自主运动,临床运用成功率通常较高[16-17]。对于操作较为成熟的医师而言,这是一个非常标准化的手术方式,一般情况下1 h 内就能完成手术,术后1 个月患者就能正常进行活动[18-19]。成功的手术能帮助患者解决患病时股骨头坏死导致的髋关节疼痛、功能障碍、跛行等症状,能很快恢复站立、行走、关节屈伸等基本的活动能力,显著减轻甚至消除骨折给患者带来的疼痛[20]。
在本次研究中,实施骨水泥型人工股骨头置换术方式进行治疗的研究组各方面临床指标均优于实施闭合复位内固定手术进行治疗的对照组(P<0.05);研究组髋关节功能恢复程度优于对照组(P<0.05);研究组治疗总有效率高于对照组(P<0.05);研究组并发症发生率低于对照组(P<0.05)。其原因为骨水泥型人工股骨头置换术后,患者可以早期下床活动,住院时间也较短,明显减少患者的住院花费,减少患者家庭的经济负担,且手术有效解决了骨折给患者所带来的疼痛及其他一系列症状,有效提高患者的预后效果,使得患者的恢复进程能较为有效[21]。
综上所述,在对于老年股骨转子间骨折患者的治疗中,运用骨水泥型人工股骨头置换术开展手术可以有效缩短手术时间,减少患者术中的出血量,治疗效果良好,促进髋关节功能的进一步恢复,提高手术治疗过程的有效性,有效减少恢复过程中出现的并发症。
