儿童难治性肺炎支原体肺炎早期临床预测因素
2023-12-01马瑞裴亮
马瑞,裴亮
(中国医科大学附属盛京医院儿童重症监护病房,沈阳 110004)
肺炎支原体 (Mycoplasmapneumoniae,MP) 是儿童社区获得性肺炎的常见病原体之一,虽然MP感染被认为是自限性疾病,近年来难治性肺炎支原体肺炎 (refractoryMycoplasmapneumoniaepneumonia,RMPP) 被频繁报道[1]。目前尚无RMPP的标准定义,中华医学会儿科学分会呼吸学组2015年儿童肺炎支原体肺炎 (Mycoplasmapneumoniaepneumonia,MPP)诊治专家共识[2]中指出,经大环内酯类抗生素正规治疗≥7 d,临床征象加重、仍持续发热、肺部影像学表现加重者,考虑为RMPP。RMPP可并发坏死性肺炎、胸腔积液,甚至并发急性呼吸窘迫综合征、严重肺外并发症等。因此,早期甄别RMPP对于评估患儿病情、选择治疗策略及改善预后具有重要的临床意义。尽管已有学者对RMPP和MPP临床特点及实验室检查进行比较研究,但多基于整个疾病的治疗过程,而本研究拟归纳分析其病程第1周内的临床资料,强调早期甄别、早期预警、早期发现,旨在为今后临床诊治RMPP工作提供参考依据。
1 材料与方法
1.1 一般资料
通过中国医科大学附属盛京医院电子病历系统选取2018年1月至2020年12月儿童重症监护病房的MPP住院患儿93例,其中,男53例 (57%),女40例(43%),年龄3~13岁,平均 (7.2±2.7) 岁。回顾入院后诊治经过,将全部患儿分为普通MPP组 (69例)和RMPP组 (24例)。MPP诊断标准:根据儿童MPP诊治专家共识 (2015版)[2]确诊。RMPP诊断标准:参考儿童MPP诊治专家共识 (2015版)[2]。排除标准:诊断过肺部结核、先天性肺囊肿、肺部肿瘤等急慢性肺部疾病者;先天性或继发性免疫抑制或缺陷者;曾于外院住院治疗或门诊治疗超过1周者;临床病历资料不完整者,或住院中自动出院者。本研究获得我院伦理委员会批准。所有患儿家属知情同意。
1.2 研究方法
回顾性分析RMPP组和普通MPP组患儿的临床资料。(1) 一般情况:年龄,性别,既往是否患支原体感染,是否存在低氧血症,肺叶炎症受累的面积是否>1/2,是否并发胸腔积液、肺实变等。(2) 实验室检查:病程第1周内白细胞计数、白蛋白、C反应蛋白、降钙素原、D-二聚体、乳酸脱氢酶、谷丙转氨酶等。比较2组差异,分析以上指标与RMPP的关系。
1.3 统计学分析
采用SPSS 19.0软件进行统计学分析。计量资料符合正态分布者以±s表示,不符合正态分布者以M(P25~P75) 表示,组间比较采用t检验或Mann-WhitneyU检验。计数资料以百分比或率表示,组间比较采用χ2检验。对相关因素行单因素分析后,筛选出P<0.05 的相关影响因素,采用逐步引入剔除法行多因素非条件logistic回归分析。P< 0.05 为差异有统计学意义。
2 结果
2.1 RMPP组和普通MPP组相关临床资料比较
2组患儿年龄、乳酸脱氢酶水平和D-二聚体比较,差异有统计学意义 (P< 0.05);而性别、既往是否患肺炎支原体感染、是否存在低氧血症、肺叶炎症的受累面积是否>1/2、是否并发胸腔积液、肺实变等,以及病程第1周内的白细胞计数、白蛋白、C反应蛋白、降钙素原、谷丙转氨酶等比较,差异无统计学意义 (P> 0.05),见表1。
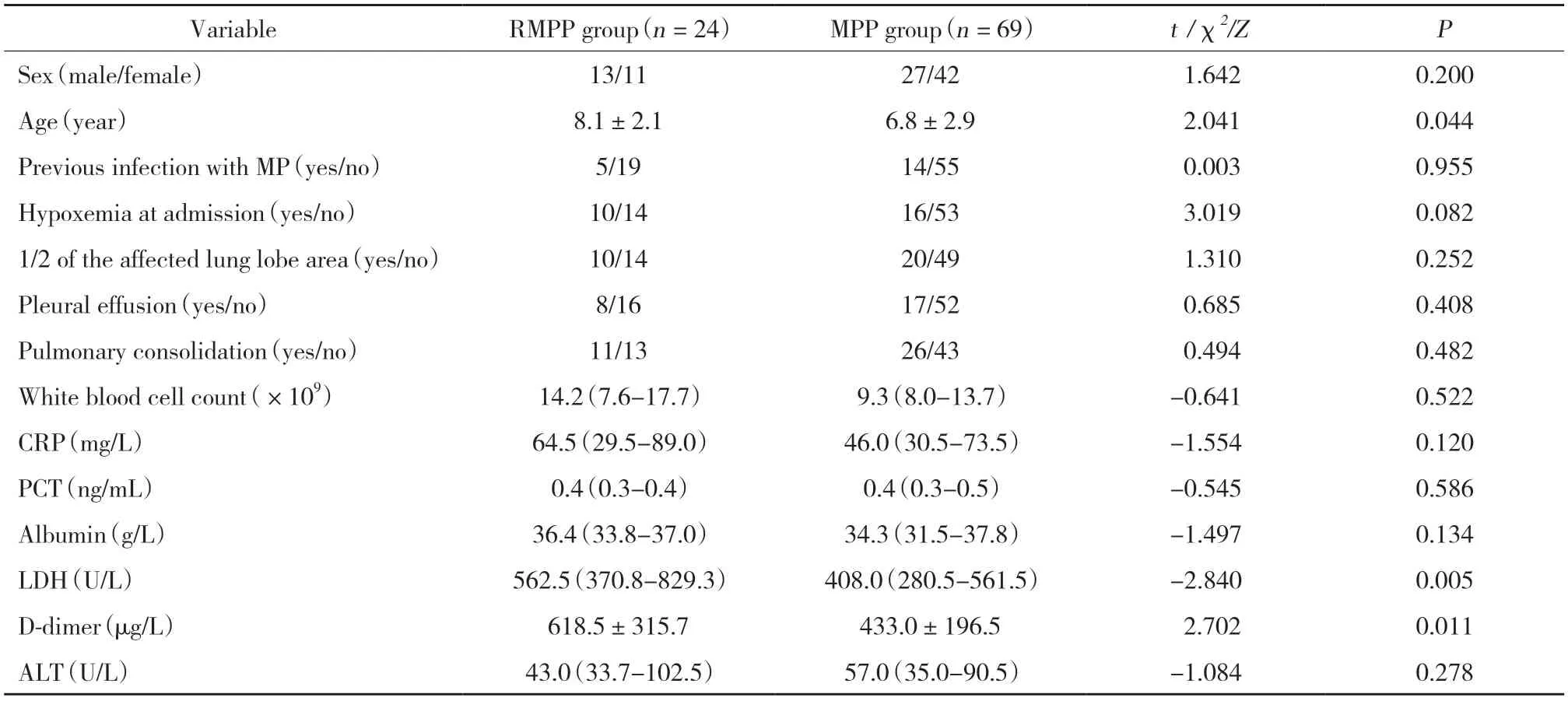
表1 RMPP组和普通MPP组临床资料比较Tab.1 Comparison of the clinical data between RMPP group and MPP group
2.2 logistic回归分析结果
对筛选出的3项RMPP可能的临床预警因素 (年龄、乳酸脱氢酶水平和D-二聚体) 进行logistic回归分析,结果显示,年龄、乳酸脱氢酶水平和D-二聚体可能是RMPP发生的影响因素。见表2。
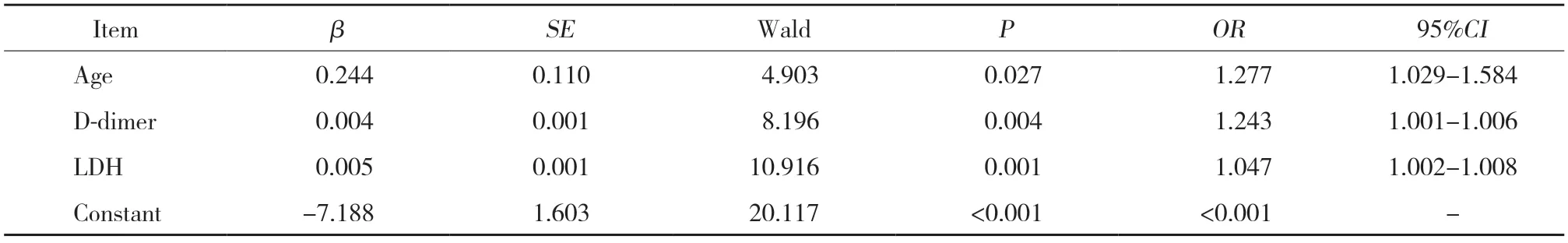
表2 RMPP可能的预警因素logistic回归分析结果Tab.2 Results of logistic regression analysis on possible warning factors of RMPP
3 讨论
MP在人群中不定期会有小范围的暴发流行,主要影响群体为学龄期儿童,感染的部位主要是呼吸系统,肺实变、胸腔积液、坏死性肺炎、呼吸衰竭等是临床常见问题。大环内酯类抗生素一直被公认是控制MP的首选药物,近年来却出现了即使应用大环内酯类抗生素,临床征象、体温、肺部影像学仍未见好转的MPP病例,被称为RMPP。虽然目前国际上没有统一的诊断标准,但参考各国对RMPP的描述[3-5],其共同之处为经过大环内酯类抗生素治疗5~7 d,临床病情未好转或呈进展趋势。由于“难治性”的原因,早期未能针对性抑制炎症反应,RMPP临床上常常进展为重症MPP,肺部出现积液和 (或) 坏死,或出现肺外并发症,严重者发生后遗症,增加了治疗周期、治疗难度及治疗费用。MP致病机制如下:MP含有一种黏附蛋白,与宿主细胞结合后,产生多种细胞因子,诱导单核-巨噬细胞等发生凋亡,引起组织细胞坏死;此外MP还能诱发机体产生自身抗体,引发机体免疫损伤[6]。RMPP被认为具有更强的细胞因子表达和免疫反应,呼吸道上皮细胞损伤更为严重;耐药性MP的出现也是RMPP的原因之一,2018年1项研究[7]显示我国不同省市的大环内酯类抗生素耐药MP发生率约为54.5%~100%。因此,早期甄别RMPP,早期及时干预,减少严重并发症发生,对改善预后具有重要的意义。
影响RMPP发生的因素较多,研究[8]显示,支原体感染时若出现C反应蛋白和降钙素原增高,应注意RMPP的发生。另有研究[9]显示,发热时间、肺部浸润影≥肺部2/3及乳酸脱氢酶是RMPP发生的独立危险因素。单一的临床或生化指标不能对是否为RMPP进行精准预测,本研究通过logistic回归分析了RMPP相关的影响因素。单因素分析发现,患儿的年龄、病程第1周内的D-二聚体、乳酸脱氢酶水平在RMPP组和普通MPP组间差异有统计学意义 (P<0.05)。通过非条件logistic回归进一步分析发现,年龄、病程第1周内的D-二聚体、乳酸脱氢酶水平可能是早期识别RMPP患儿的观测指标。
本研究发现,RMPP组患儿年龄偏大,与其他研究[10]结果一致。RMPP组D-二聚体水平显著升高,D-二聚体不仅是纤溶系统标志物,同时也是炎症反应和重症感染的监测指标[11],D-二聚体的升高表明RMPP疾病过程中机体的过度炎症反应和血管内皮损伤持续存在[12]。乳酸脱氢酶是一种糖酵解酶,存在于心肌、肝脏、肾脏、骨骼肌和肺组织中。本研究中,RMPP组乳酸脱氢酶水平高于普通MPP组,可能与RMPP引起机体过度的防御反应[13-14]所致肺组织损伤持续,受损细胞中的乳酸脱氢酶释放有关。HUANG等[12]研究发现,乳酸脱氢酶≥339 U/L和D-二聚体≥738 ng/mL都是RMPP的独立危险因素。类似的研究[15]认为乳酸脱氢酶可在一定程度上作为诊断儿童RMPP的生物标志物,在2岁以上MPP患儿中,当 乳酸脱氢酶>335 U/L 时,诊断灵敏度为69.92%,特异度为51.55%,进一步证实了乳酸脱氢酶对RMPP的诊断价值。
本研究的不足之处与局限性在于本研究为单一科室数据,收集的实验室检查结果仅为入院1周内的结果,且数据未再进行分层统计;收集的病例时间跨度大,个别患儿入院前临时应用地塞米松治疗等,均可能对RMPP的发展有所影响。
总之,影响RMPP发生的因素复杂多样,精准地进行早期预测具有一定挑战性。本研究发现,较大年龄患儿在病程1周内出现乳酸脱氢酶和 (或) D-二聚体的明显升高时,需警惕RMPP的可能。儿科医护人员应在临床工作中对MPP患儿病情发展进行动态评估,早期识别预警因素,提高救治效率。
