产后盆底肌自我训练联合电刺激生物反馈治疗对预防盆底功能障碍的价值
2023-11-29徐笑卿张秀菊童翠兰
徐笑卿,张秀菊,童翠兰
(广州市荔湾区人民医院,广东 广州 510370)
盆底功能障碍(PFD)是产妇产后常见的并发症之一,包括压力性尿失禁、盆腔脏器脱垂、性功能障碍、盆腔疼痛、大便失禁等,严重影响产妇的健康和生活质量[1]。目前,产后PFD 的防治方法主要有盆底肌自我训练、电刺激生物反馈治疗等,其中盆底肌自我训练为功能锻炼疗法,可通过盆底肌的自主锻炼来改善盆底功能;电刺激生物反馈治疗为物理疗法,可通过电刺激来改善盆底功能。二者对PFD 的预防作用已逐渐被认可,但临床应用单一疗法的预防效果一般,仍有较多产妇出现PFD,故如何提高产后PFD 的预防效果值得进一步探讨[2]。本研究对单胎初产妇给予产后盆底肌自我训练联合电刺激生物反馈治疗,探讨其对预防PFD 的价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2022 年1 月至2023 年6 月在我院完成顺产的单胎初产妇90 例作为研究对象。纳入标准:(1)年龄18 ~45 岁、孕周35 ~41 周;(2)初产单胎顺产的产褥期女性;(3)孕前无PFD ;(4)签署知情同意书。排除标准:(1)患有盆腔或子宫疾病,或有盆底手术史;(2)有重度的心、肝、肾等功能不全;(3)患有抑郁症、精神分裂症等精神疾病;(4)拒绝配合或不按要求完成治疗。随机分为训练组、刺激组、联合组,每组各30 例。三组的年龄、孕前体质指数(BMI)、临产前体重、孕周、新生儿体重相比,差异无统计学意义(P>0.05)。详见表1。本研究经伦理会批准。
表1 三组一般资料的比较(± s)
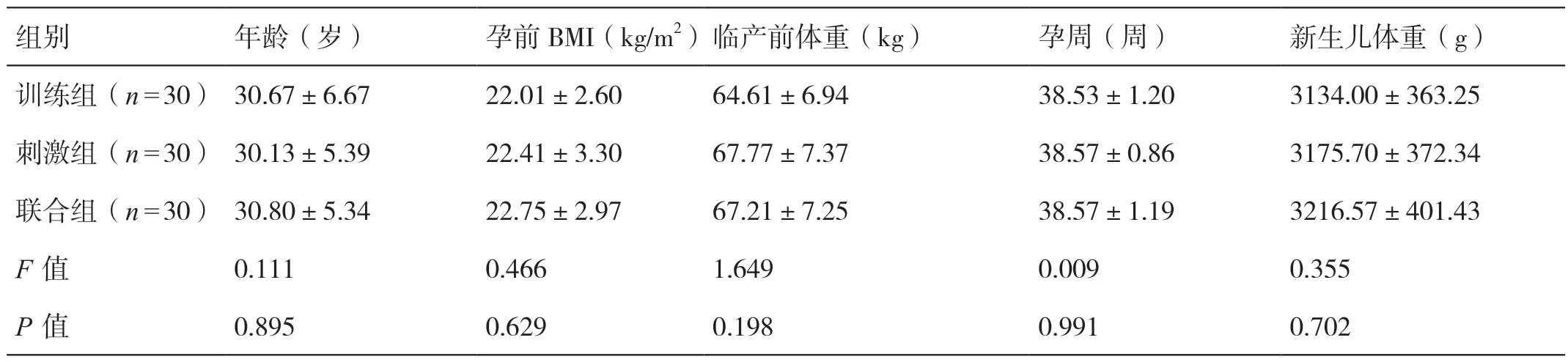
表1 三组一般资料的比较(± s)
组别 年龄(岁) 孕前BMI(kg/m2)临产前体重(kg) 孕周(周) 新生儿体重(g)训练组(n=30) 30.67±6.67 22.01±2.60 64.61±6.94 38.53±1.20 3134.00±363.25刺激组(n=30) 30.13±5.39 22.41±3.30 67.77±7.37 38.57±0.86 3175.70±372.34联合组(n=30) 30.80±5.34 22.75±2.97 67.21±7.25 38.57±1.19 3216.57±401.43 F 值 0.111 0.466 1.649 0.009 0.355 P 值 0.895 0.629 0.198 0.991 0.702
1.2 方法
训练组仅给予盆底肌自我训练,刺激组仅给予电刺激生物反馈治疗,联合组给予盆底肌自我训练联合电刺激生物反馈治疗。(1)训练组:进行多模式盆底肌自我训练,并配合腹式呼吸训练,于产后2 d 开始至产后90 d 结束。训练前医护人员向产妇详细介绍盆底肌自我训练的目的及优势,以取得产妇的知情同意及配合。教导产妇具体的训练方法,主要包括凯格尔运动、桥式运动、蹲墙式运动、腹式呼吸训练。凯格尔运动:患者取平卧位,双腿向两侧分开呈屈曲状,吸气时收紧肛门、呼气时放松,每次肛门收缩>3 s后缓慢放松,休息5 ~10 s 后重复该运动,10 次为1 组,早晚各做10 组。桥式运动:患者弯曲膝盖、两腿稍分开,双脚平放在地板上,收缩盆底肌并抬臀,保持10 s 后降低臀部、放松盆底肌,10 次为1 组,早晚各做2 ~3 组。蹲墙式运动:患者背靠墙站立,双脚分开,收缩盆底肌,慢慢使身体下移成半蹲姿势,仿佛坐在椅子上,保持10 s 后起身并放松盆底肌,休息10 s,10 次为1 组,早晚各做2 ~3 组。腹式呼吸训练:患者取仰卧位或坐位,放松全身,右手置于肚脐处,左手置于胸部,吸气时最大限度地向外扩张腹部,呼气时最大限度地向内收缩腹部,期间胸部保持不动,10次为1 组,早晚各做3 组。(2)刺激组:给予电刺激生物反馈治疗,于产后42 d 开始至产后90 d 结束。采用通泽医疗生物刺激反馈仪,每次治疗30 ~40 min,每2 ~3 d 治疗1 次。参数设置:从低频(10 Hz)到高频(100 Hz),脉宽设置为250 ~320 μs,电流强度为0 ~60 mA,以产妇盆底神经与肌肉出现自主收缩及耐受为宜。然后根据患者测评、内诊等检查结果,并结合自身有无症状,选择合适的治疗方案。(3)联合组:从产后2 d 开始进行盆底肌自我训练,产后42 d 开始增加电刺激生物反馈治疗,至产后90 d结束治疗。
1.3 观察指标
分别于产后42 d、60 d、90 d 比较三组的盆底Ⅰ类、Ⅱ类肌纤维肌电值及肌力等级、肛提肌裂孔面积、膀胱颈移动度、腹直肌分离(DRA)距离,同时观察产后盆底并发症的发生及治愈情况。(1)盆底Ⅰ类、Ⅱ类肌纤维肌电值及肌力等级:分别于产后42 d、60 d、90 d 采用通泽医疗生物刺激反馈仪检测盆底肌的Ⅰ类、Ⅱ类肌纤维肌电值及肌力等级。(2)肛提肌裂孔面积、膀胱颈移动度:分别于产后42 d、60 d、90 d采用GE Voluson E6、E8 彩色多普勒超声仪对产妇进行盆底B 超(会阴三维超声)检查,最大Valsalva 状态下测量肛提肌裂孔面积和膀胱颈移动度。膀胱颈移动度:与静息状态比较,最大Valsalva 动作后膀胱颈下移的距离,即静息状态下膀胱颈位于耻骨联合下缘参考线上的距离(mm)减去最大Valsalva 状态下膀胱颈位于耻骨联合下缘参考线上距离(mm)的差值。(3)DRA 距离:采用彩色多普勒超声仪测量:用标记笔在脐部、脐上3 cm 处和脐下3 cm 处分别做好记号,分别在静息状态及Head-lift 状态下测量以上三个部位的腹直肌间距离,取静息状态下的数值进行比较。(4)产后盆底并发症的发生及治愈情况:记录产妇产后42 d 发生盆底并发症的情况,统计其产后90 d 盆底并发症的治愈率,产后盆底并发症包括阴道松弛、压力性尿失禁、盆腔脏器脱垂、性功能障碍、盆腔疼痛、大便失禁等[3]。
1.4 统计学方法
采用SPSS 22.0 软件处理数据。计量资料采用均数± 标准差(±s)表示,计数资料以频数表示。多组间计量资料比较采用单因素方差分析,多重比较采用LSD 法检验。计数资料组间比较采用χ² 检验,P<0.05 为有统计学差异。
2 结果
2.1 三组产后不同时间盆底肌纤维肌电值及肌力等级的比较
三组产后42 d 的盆底Ⅰ类、Ⅱ类肌纤维肌电值和肌力等级相比,差异无统计学意义(P>0.05)。三组产后60 d 及90 d 的盆底Ⅰ类、Ⅱ类肌纤维肌电值和肌力等级相比,联合组均高于刺激组,刺激组均高于训练组,差异有统计学意义(P<0.05)。详见表2。
表2 三组产后不同时间盆底肌纤维肌电值及肌力等级的比较(± s)

表2 三组产后不同时间盆底肌纤维肌电值及肌力等级的比较(± s)
注:a 与训练组产后同时间比较,P <0.05 ;b 与刺激组产后同时间比较,P <0.05。
项目 类别 组别 产后42 d 产后60 d 产后90 d总体平均值(μ V)Ⅰ类肌纤维训练组(n=30) 15.34±7.65 16.44±7.68 17.82±6.62刺激组(n=30) 17.52±6.49 20.21±7.44a 26.25±6.97a联合组(n=30) 16.60±6.01 24.83±5.06ab 29.41±4.23ab F 值 0.788 11.357 29.309 P 值 0.458 <0.001 <0.001肌力等级(级)训练组(n=30) 2.10±1.30 2.37±1.25 2.60±1.19刺激组(n=30) 2.63±1.40 3.17±1.35a 4.13±0.97a联合组(n=30) 2.27±1.22 3.93±1.06ab 4.67±0.61ab F 值 1.283 12.148 37.871 P 值 0.282 <0.001 <0.001续表2项目 类别 组别 产后42 d 产后60 d 产后90 d总体平均值(μ V)Ⅱ类肌纤维训练组(n=30) 20.48±8.95 20.21±8.67 22.17±8.11刺激组(n=30) 20.80±7.04 23.03±4.82a 28.84±7.28a联合组(n=30) 17.36±6.71 26.59±5.55ab 33.89±4.15ab F 值 1.863 7.120 22.871 P 值 0.161 0.001 <0.001肌力等级(级)训练组(n=30) 1.73±0.53 1.67±0.68 1.87±1.25刺激组(n=30) 1.80±0.60 2.30±0.72a 3.20±1.19a联合组(n=30) 1.70±0.96 2.70±0.82ab 4.13±0.78ab F 值 0.152 14.679 32.653 P 值 0.859 <0.001 <0.001
2.2 三组产后不同时间肛提肌裂孔面积的比较
三组产后42 d 的肛提肌裂孔面积相比,差异无统计学意义(P>0.05)。三组产后60 d 及90 d 的肛提肌裂孔面积相比,联合组均小于刺激组,刺激组均小于训练组,差异有统计学意义(P<0.05)。详见表3。
表3 三组产后不同时间肛提肌裂孔面积的比较(cm2,± s)

表3 三组产后不同时间肛提肌裂孔面积的比较(cm2,± s)
注:a 与训练组产后同时间比较,P <0.05 ;b 与刺激组产后同时间比较,P <0.05。
组别 产后42 d 产后60 d 产后90 d训练组(n=30) 22.94±4.35 22.73±4.12 22.63±3.95刺激组(n=30) 23.50±4.32 20.37±3.72a 20.47±3.65a联合组(n=30) 23.00±4.80 18.07±3.52ab 15.82±3.54ab F 值 0.138 11.310 26.347 P 值 0.872 <0.001 <0.001
2.3 三组产后不同时间膀胱颈移动度的比较
三组产后42 d 的膀胱颈移动度相比,差异无统计学意义(P>0.05)。三组产后60 d 及90 d 的膀胱颈移动度相比,联合组均低于刺激组,刺激组均低于训练组,差异有统计学意义(P<0.05)。详见表4。
表4 三组产后不同时间膀胱颈移动度的比较(mm,± s)

表4 三组产后不同时间膀胱颈移动度的比较(mm,± s)
注:a 与训练组产后同时间比较,P <0.05 ;b 与刺激组产后同时间比较,P <0.05。
组别 产后42 d 产后60 d 产后90 d训练组(n=30) 28.73±8.49 28.87±6.08 27.87±5.34刺激组(n=30) 28.77±7.90 25.27±5.59a 24.10±5.22a联合组(n=30) 30.80±4.55 22.43±3.18ab 20.27±2.03ab F 值 0.814 11.969 21.710 P 值 0.446 <0.001 <0.001
2.4 三组产后不同时间DRA 距离的比较
三组产后42 d 的DRA 距离相比,差异无统计学意 义(P>0.05)。三 组 产 后60 d 及90 d 的DRA 距离相比,联合组均小于刺激组,刺激组均小于训练组,差异有统计学意义(P<0.05)。详见表5。
表5 三组产后不同时间DRA 距离的比较(cm,± s)
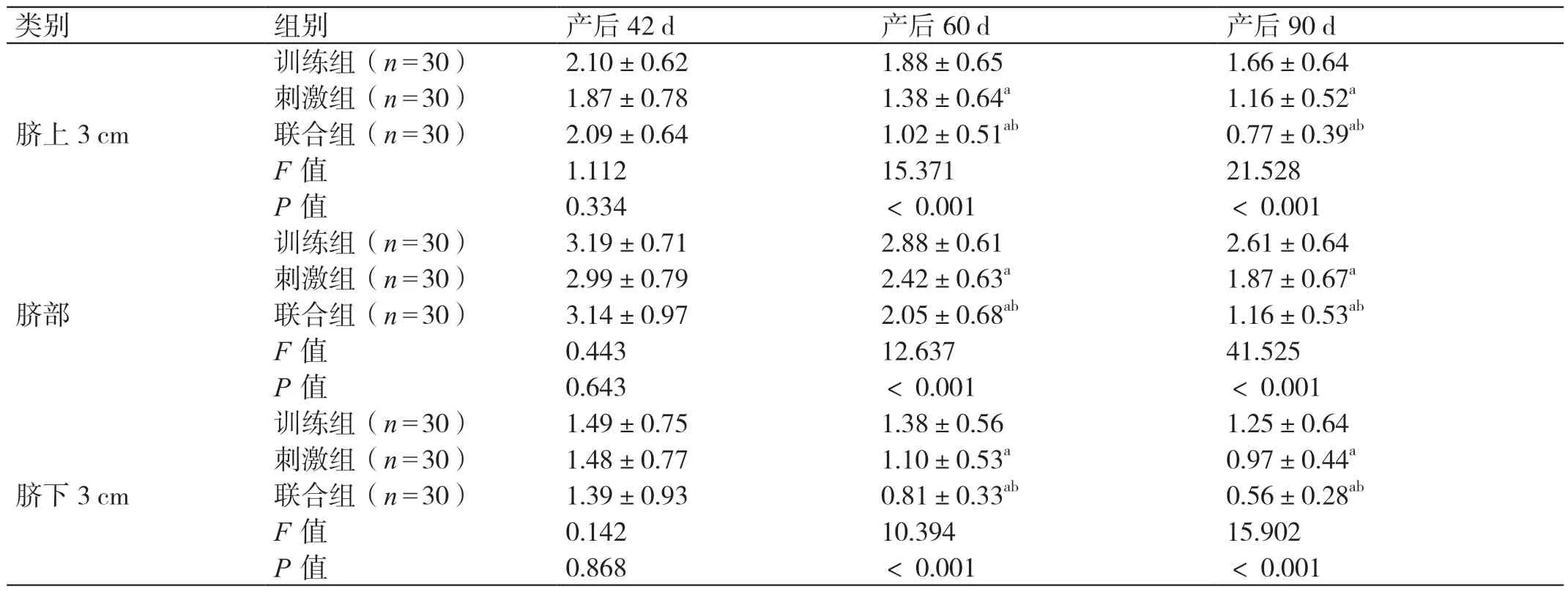
表5 三组产后不同时间DRA 距离的比较(cm,± s)
注:a 与训练组产后同时间比较,P <0.05 ;b 与刺激组产后同时间比较,P <0.05。
类别 组别 产后42 d 产后60 d 产后90 d脐上3 cm训练组(n=30) 2.10±0.62 1.88±0.65 1.66±0.64刺激组(n=30) 1.87±0.78 1.38±0.64a 1.16±0.52a联合组(n=30) 2.09±0.64 1.02±0.51ab 0.77±0.39ab F 值 1.112 15.371 21.528 P 值 0.334 <0.001 <0.001脐部训练组(n=30) 3.19±0.71 2.88±0.61 2.61±0.64刺激组(n=30) 2.99±0.79 2.42±0.63a 1.87±0.67a联合组(n=30) 3.14±0.97 2.05±0.68ab 1.16±0.53ab F 值 0.443 12.637 41.525 P 值 0.643 <0.001 <0.001脐下3 cm训练组(n=30) 1.49±0.75 1.38±0.56 1.25±0.64刺激组(n=30) 1.48±0.77 1.10±0.53a 0.97±0.44a联合组(n=30) 1.39±0.93 0.81±0.33ab 0.56±0.28ab F 值 0.142 10.394 15.902 P 值 0.868 <0.001 <0.001
2.5 三组产后盆底并发症发生及治愈情况的比较
产后42 d,训练组中发生阴道松弛、压力性尿失禁、盆腔脏器脱垂的产妇分别有11 例、21 例、19 例;刺激组中发生阴道松弛、压力性尿失禁、盆腔脏器脱垂的产妇分别有13 例、16 例、21 例;联合组中发生阴道松弛、压力性尿失禁、盆腔脏器脱垂的产妇分别有4 例、22 例、25 例。三组产后90 d 盆底并发症的治愈率相比,联合组高于刺激组,刺激组高于训练组,差异有统计学意义(P<0.05)。详见表6。
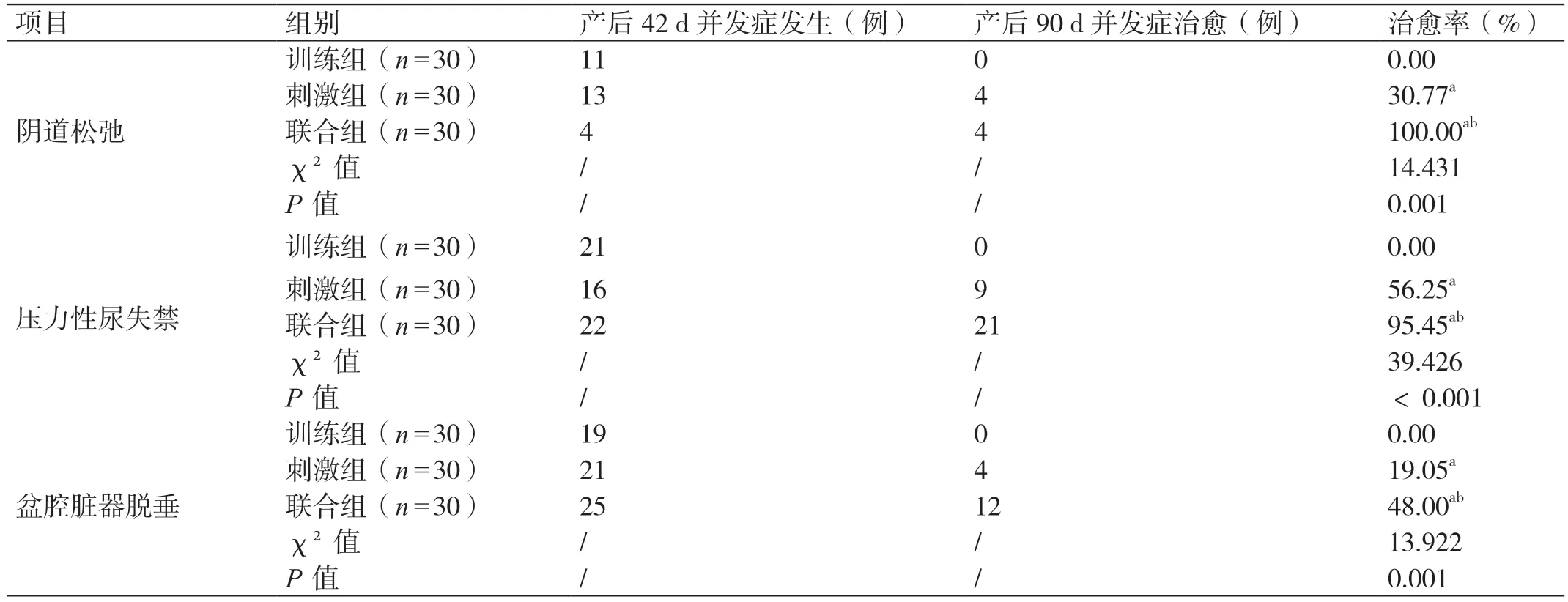
表6 三组产后盆底并发症发生及治愈情况的比较
3 讨论
产后PFD 主要与分娩所致盆底支持结构受损有关,胎儿娩出时不可避免地会压迫盆底而引起盆底肌群损伤,加之妊娠期子宫增大会牵拉盆底肌而造成松弛,导致产后易发生压力性尿失禁、盆腔脏器脱垂、性功能障碍、盆腔疼痛、大便失禁等PFD[4]。有研究指出,盆底肌自我训练是防治PFD 的常用疗法,通过指导产妇主动进行以肛提肌为主的盆底肌群的功能锻炼,可促使盆底肌规律放松和收缩,进而改善盆底肌的张力和功能,有利于促进盆底功能的恢复[5]。相关研究表明,随着医疗技术的发展及对PFD 认识的加深,电刺激生物反馈治疗作为一种物理疗法,已逐渐被应用于临床,通过电刺激可促使盆底肌规律放松和收缩,从而改善盆底功能[6]。DRA 是妇产科的常见病症,主要与分娩、剖宫产、巨大儿等有关,多数DRA 产妇产后可自行恢复而无需治疗,其中DRA 距离可反映盆底功能的稳定性,对评估产后PFD 具有参考意义[7]。
本研究对单胎初产妇给予产后盆底肌自我训练联合电刺激生物反馈治疗,发现在产后60 d、90 d 的盆底Ⅰ类、Ⅱ类肌纤维肌电值和肌力等级方面,联合组均高于刺激组,刺激组均高于训练组(P<0.05);在产后60 d、90 d 的肛提肌裂孔面积、膀胱颈移动度和DRA 距离方面,联合组均低于刺激组,刺激组均低于训练组(P<0.05)。表明盆底肌自我训练联合电刺激生物反馈治疗可明显改善产妇的盆底功能和DRA。分析原因可能是,盆底肌自我训练中产妇可自主对盆底肌群进行规律的放松和收缩锻炼,有利于增强盆底肌的肌力,从而改善盆底功能及其稳定性。而在电刺激生物反馈治疗中,通过轻微电流刺激盆底肌群可使神经和肌肉形成神经冲动,使盆底肌出现有节律的放松和收缩,有利于增强盆底肌的耐力和肌力,从而改善盆底功能及其稳定性。当二者联合应用时,可使患者的盆底肌群得到主动和被动的功能锻炼,发挥协同作用,使疗效叠加,更有效地改善盆底肌的肌力、耐力和盆底功能。此外,本研究结果显示,在盆底并发症的治愈率方面,联合组高于刺激组,刺激组高于训练组(P<0.05)。表明产后盆底肌自我训练联合电刺激生物反馈治疗可提高产妇产后PFD 的治愈率。分析原因可能是,二者联合应用可更有效地改善产妇的盆底功能,更有利于促进盆底支持结构的恢复。
综上所述,产后盆底肌自我训练联合电刺激生物反馈治疗可改善产妇的盆底功能及DRA 情况,有利于预防PFD 的发生,降低产后盆底并发症的发生率,值得临床推广。本研究也有局限性,如研究对象均为单胎顺产的初产妇,未考虑剖宫产、经产妇等因素,且为单中心、小样本研究,今后还需进行进一步的研究。
