灵芝降糖方对2型糖尿病患者炎症及免疫作用机制研究
2023-11-28周海姗张曾袁莎莎姚卫国杨宏杰
周海姗, 张曾, 袁莎莎, 姚卫国, 杨宏杰
(1.上海中医药大学附属岳阳中西医结合医院内分泌科,上海 200437;2.上海市第六人民医院金山分院肾内科,上海 201599)
糖尿病(diabetes mellitus,DM)是由环境、遗传等多方面因素引发的慢性代谢性疾病,主要特征为高血糖以及不同程度的胰岛素分泌不足而引起的不良症状,其中大约有90%为2 型糖尿病(T2DM)[1]。随着社会经济的不断发展以及人们生活水平的不断提高,我国居民的肥胖率越来越高,糖尿病的发生率也因此出现持续增长趋势[2]。T2DM 的主要病机为“本虚标实、虚实夹杂”。疾病初期,以燥热为标,阴虚为本;消渴日久,燥热伤津耗气,可出现气阴两虚等证[3]。糖尿病并发症多发,可涉及机体内多个脏器,导致肝脏、肾脏、心脑血管等疾病的发生,从而严重影响了患者的身体健康和生活质量,严重者可导致残疾或者死亡,给患者家庭和社会带来沉重的负担[4]。灵芝降糖方有益气养阴、滋肾健脾功效,研究[5-6]证明,其在降血糖方面作用显著,同时对倦怠乏力、口燥咽干等症状也有确切的改善作用,可有效促进T2DM 患者病情的恢复。基于此,为进一步探讨灵芝降糖方对T2DM 患者的疗效机制,本研究采用随机对照方法,观察了灵芝降糖方对T2DM 肝肾阴虚证患者的炎症及免疫作用机制。现将研究结果报道如下。
1 对象与方法
1.1 研究对象及分组选取2021 年1 月~2022 年2 月上海中医药大学附属岳阳中西医结合医院内分泌科收治的80 例T2DM 肝肾阴虚证患者为研究对象。根据就诊先后顺序,采用随机数字表法将患者随机分为对照组和观察组,每组各40 例。本研究符合医学伦理学要求并通过上海中医药大学附属岳阳中西医结合医院伦理委员会的审核批准(批准号:2021-126)。
1.2 诊断标准西医诊断标准:参照中华医学会糖尿病学分会制定的《中国2 型糖尿病防治指南(2020 年版)》[7]中T2DM 的诊断标准。中医辨证标准:参照中国医师协会中西医结合医师分会内分泌与代谢病专业委员会制定的《2 型糖尿病病证结合诊疗指南》[8]及《中药新药临床研究指导原则(试行)》[9]中消渴病肝肾阴虚证的辨证标准。主症:五心烦热,口干夜甚,胁痛,腰膝酸软;次症:低热颧红,眩晕耳鸣,手足抽搐,皮肤干燥,雀目,小便频数,浑浊如膏;舌脉:舌红、少苔,脉细数。具备一项以上主症和不少于两项次症,结合舌脉象,即可辨证为肝肾阴虚证。
1.3 纳入标准①符合上述T2DM诊断标准;②中医证型为肝肾阴虚证;③年龄30~75 岁,性别不限;④使用胰岛素(>0.6 U/kg)并以二甲双胍为基础,联合其他一到两种降糖药物治疗,且剂量稳定,连续用药不少于2 周,但血糖控制欠佳[7.5 mmol/L ≤ 空 腹 血 糖(FPG)≤ 10.0 mmol/L,7% ≤糖化血红蛋白(HbA1c)≤100%];⑤自愿参加本研究并签署知情同意书的患者。
1.4 排除标准①不符合纳入标准的患者;②患有精神性疾病,不能配合研究的患者;③妊娠期或哺乳期妇女;④伴有心、肺、肝、肾等重要器官严重疾病的患者;⑤依从性差,未按规定方案进行治疗,或自行加用其他治疗措施,从而影响疗效判定的患者。
1.5 治疗方法
1. 5. 1 基础与常规治疗 2组患者均给予基础与常规治疗。(1)基础治疗:包括给予医学营养质量控制和生活指导,进行糖尿病饮食(膳食中热量来源:脂肪低于30%,碳水化合物50%~60%,蛋白质15%~20%,食盐摄入量限制在每天6 g 以内),降低糖分、脂肪的摄入量,同时进行适当的运动和保持良好的作息规律。(2)常规治疗:所有患者入组前的常规治疗(包括降压、降糖、调脂等)用药保持不变。
1.5.2 观察组 在常规治疗的基础上给予灵芝降糖方颗粒剂治疗。灵芝降糖方的药物成分:灵芝18 g,黄芪15 g,女贞子15 g,肉苁蓉15 g,太子参15 g,山药15 g,茯苓15 g,乌梅9 g,玄参9 g,桑叶9 g,玉竹9 g,天冬9 g,麦冬9 g。上述中药采用江阴天江药业有限公司生产的颗粒剂(每剂中药制成2袋颗粒剂)。每次1袋,每天2次,用温开水冲服。30 d为1个疗程。
1.5.3 对照组 在常规治疗的基础上给予灵芝降糖方安慰剂颗粒治疗。用法:灵芝降糖方安慰剂颗粒(外观与灵芝降糖方颗粒一致,但只相当于1/10灵芝降糖方的剂量),每次1袋,每天2次,用温开水冲服。30 d为1个疗程。
1.6 观察指标
1.6.1 中医证候评分 根据《中药新药临床研究指导原则(试行)》[9]制定中医证候分级评分量表,将主症为五心烦热、口干夜甚、胁痛、腰膝酸软和次症为低热颧红、眩晕耳鸣、手足抽搐、皮肤干燥等按严重程度分为6 级评分,分别赋值0~5 分,其中,无症状计为0 分,轻度计为1 分,轻中度计为2 分,中度计为3 分,中重度计为4 分,重度计为5分;分值越高,表明该症状越严重。观察2 组患者治疗前后各项中医证候积分的变化情况。
1.6.2 腰围身高比值、腰臀比值 测量患者的身高、腰围、臀围,计算患者的腰围身高比值、腰臀比值。观察2组患者治疗前后腰围身高比值、腰臀比值的变化情况。
1.6.3 收缩压、舒张压测量 于每天早上7∶00采用水银血压计(上海寰熙医疗器械有限公司生产,型号:LXJ-21 型)测量患者的收缩压、舒张压水平,连续测量2 次后取平均值;若2 次测量的数值差异较大,则再测1 次,取3 次的平均值。观察2 组患者治疗前后收缩压、舒张压的变化情况。
1. 6. 4 炎性因子及糖尿病相关影响因子水平检测 采用酶联免疫吸附试验(ELISA)检测患者血清白细胞介素4(IL-4)、白细胞介素10(IL-10)、同型半胱氨酸(Hcy)、褪黑素(MT)、脂联素(APN)、抵抗素(RET)、瘦素(LEP)的表达水平。检测方法:将100 μL 样品倒入后,轻摇,加入100 μL酶标试剂,封板,将其放于37 ℃中孵育1 h,弃孔中液体;使用清洗液清洗3 次,排干;加入50 μL 显色剂摇晃,在37 ℃下处理20 min;倒入50 μL 终止液。在450 nm 波长下检测OD 值,检测出IL-4、IL-10、Hcy、MT、APN、RET、LEP 的表达水平。IL-4、IL-10、Hcy、MT、APN、RET、LEP 试剂盒分别由迪信泰检测科技(北京)有限公司、武汉华美生物工程有限公司CUSABIO®、博辉生物科技(广州)有限公司、北京博沃尔斯生物科技有限公司、北京伊塔生物科技有限公司、上海晅科生物科技有限公司、上海高创化学科技有限公司生产,货号分别为EKHU2020、CSB-E06897Rb、EKH12446、EK- H11683、YK- 04240、XK- E10872、CSB-E04649h。观察2 组患者治疗前后血清IL-4、IL-10、Hcy、MT、APN、RET、LEP 水平的变化情况。
1.6.5 T 淋巴细胞亚群水平检测 采用流式细胞仪(美国贝克曼公司生产,型号:FC500)测定血清T 淋巴细胞亚群CD4+、CD8+、CD4+/CD8+水平。观察2 组患者治疗前后各项血清T 淋巴细胞亚群指标的变化情况。
1.7 统计方法应用SPSS 19.0统计软件进行数据的统计分析。计量资料用均数± 标准差(x±s)描述,组内治疗前后比较采用配对,t检验,组间比较采用两独立样本,t检验;计数资料用率或构成比描述,组间比较采用,χ2检验。均采用双侧检验,以,P<0.05为差异有统计学意义。
2 结果
2.1 2组患者基线资料比较对照组40例患者中,男19 例,女21 例;年龄35~72 岁,平均(53.21 ±8.23)岁;病程1.5~12 年,平均(7.79 ± 2.49)年。观察组40例患者中,男18例,女22例;年龄36~73 岁,平均(53.62±8.25)岁;病程1.5~12 年,平均(7.80 ± 2.50)年。2 组患者的性别、年龄、病程等基线资料比较,差异均无统计学意义(P>0.05),表明2 组患者的基线特征基本一致,具有可比性。
2.2 2组患者治疗前后中医证候积分比较表1结果显示:治疗前,2 组患者的五心烦热、口干夜甚、胁痛、腰膝酸软、低热颧红、眩晕耳鸣、手足抽搐、皮肤干燥等中医证候积分比较,差异均无统计学意义(P>0.05),具有可比性。治疗后,2 组患者的各项中医证候积分均较治疗前降低(P<0.05),且观察组的降低作用均明显优于对照组,差异均有统计学意义(P<0.01)。
表1 2组2型糖尿病(T2DM)患者治疗前后中医证候积分比较Table 1 Comparison of TCM syndrome scores between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment (±s,分)
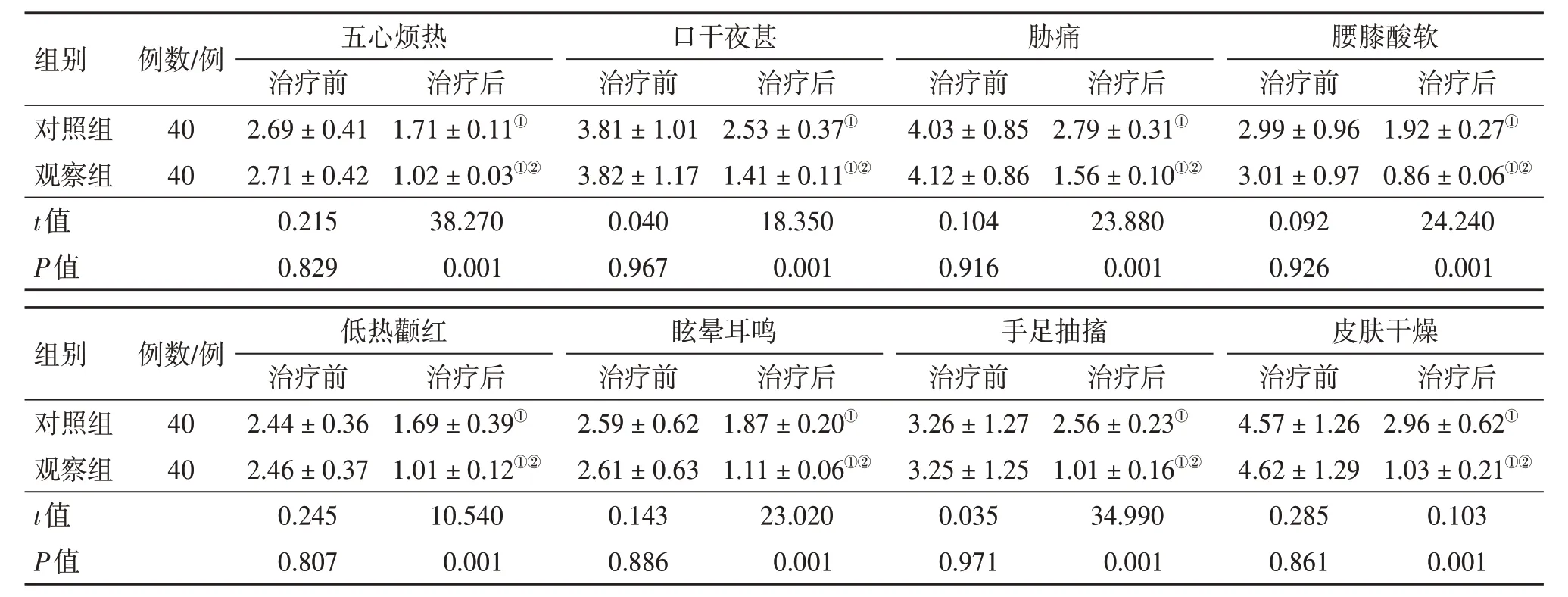
表1 2组2型糖尿病(T2DM)患者治疗前后中医证候积分比较Table 1 Comparison of TCM syndrome scores between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment (±s,分)
注:①,P<0.05,与治疗前比较;②,P<0.01,与对照组治疗后比较
组别对照组观察组,t值,P值例数/例40 40五心烦热治疗前2.69±0.41 2.71±0.42 0.215 0.829治疗后1.71±0.11①1.02±0.03①②38.270 0.001口干夜甚治疗前3.81±1.01 3.82±1.17 0.040 0.967治疗后2.53±0.37①1.41±0.11①②18.350 0.001胁痛治疗前4.03±0.85 4.12±0.86 0.104 0.916治疗后2.79±0.31①1.56±0.10①②23.880 0.001腰膝酸软治疗前2.99±0.96 3.01±0.97 0.092 0.926治疗后1.92±0.27①0.86±0.06①②24.240 0.001组别对照组观察组,t值,P值例数/例40 40低热颧红治疗前2.44±0.36 2.46±0.37 0.245 0.807治疗后2.96±0.62①1.03±0.21①②0.103 0.001治疗后1.69±0.39①1.01±0.12①②10.540 0.001眩晕耳鸣治疗前2.59±0.62 2.61±0.63 0.143 0.886治疗后1.87±0.20①1.11±0.06①②23.020 0.001手足抽搐治疗前3.26±1.27 3.25±1.25 0.035 0.971治疗后2.56±0.23①1.01±0.16①②34.990 0.001皮肤干燥治疗前4.57±1.26 4.62±1.29 0.285 0.861
2. 3 2组患者治疗前后腰围身高比值、腰臀比值、收缩压、舒张压比较表2 结果显示:治疗前,2 组患者的腰围身高比值、腰臀比值、收缩压、舒张压比较,差异均无统计学意义(P>0.05),具有可比性。治疗后,2组患者的腰围身高比值、腰臀比值、收缩压、舒张压均较治疗前降低(P<0.05),且观察组的降低作用均明显优于对照组,差异均有统计学意义(P<0.01)。
表2 2组2型糖尿病(T2DM)患者治疗前后腰围身高比值、腰臀比值、收缩压、舒张压比较Table 2 Comparison of waist-to-height ratio,waist-to-hip ratio,systolic blood pressure,diastolic blood pressure between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment(±s)
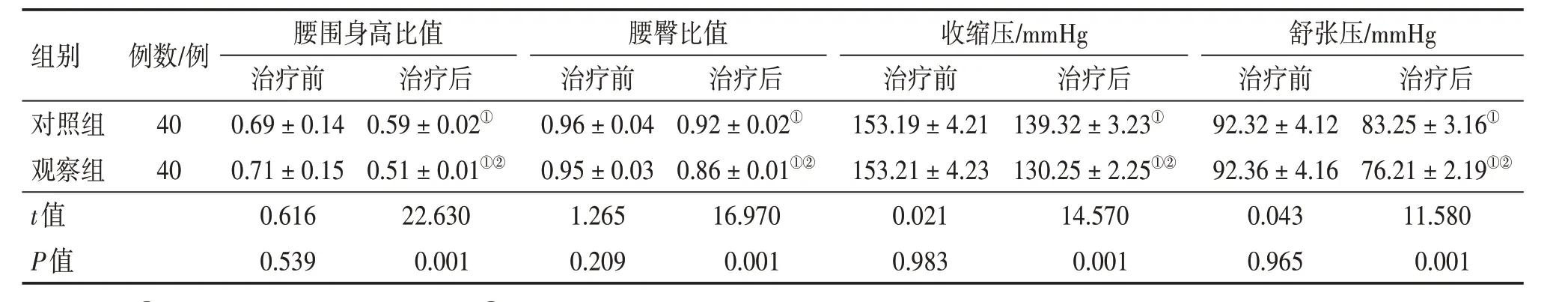
表2 2组2型糖尿病(T2DM)患者治疗前后腰围身高比值、腰臀比值、收缩压、舒张压比较Table 2 Comparison of waist-to-height ratio,waist-to-hip ratio,systolic blood pressure,diastolic blood pressure between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment(±s)
注:①,P<0.05,与治疗前比较;②,P<0.01,与对照组治疗后比较
组别对照组观察组,t值,P值例数/例40 40腰围身高比值治疗前0.69±0.14 0.71±0.15 0.616 0.539治疗后83.25±3.16①76.21±2.19①②11.580 0.001治疗后0.59±0.02①0.51±0.01①②22.630 0.001腰臀比值治疗前0.96±0.04 0.95±0.03 1.265 0.209治疗后0.92±0.02①0.86±0.01①②16.970 0.001收缩压/mmHg治疗前153.19±4.21 153.21±4.23 0.021 0.983治疗后139.32±3.23①130.25±2.25①②14.570 0.001舒张压/mmHg治疗前92.32±4.12 92.36±4.16 0.043 0.965
2.4 2组患者治疗前后血清炎性因子水平比较表3结果显示:治疗前,2 组患者血清IL-4、IL-10 水平比较,差异均无统计学意义(P>0.05),具有可比性。治疗后,2组患者血清IL-4水平均较治疗前降低(P<0.05),血清IL-10 水平均较治疗前升高(P<0.05),且观察组对血清IL-4 水平的降低作用及对血清IL-10 水平的升高作用均明显优于对照组,差异均有统计学意义(P<0.01)。
表3 2组2型糖尿病(T2DM)患者治疗前后血清炎性因子水平比较Table 3 Comparison of serum inflammatory factor levels between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment (±s)
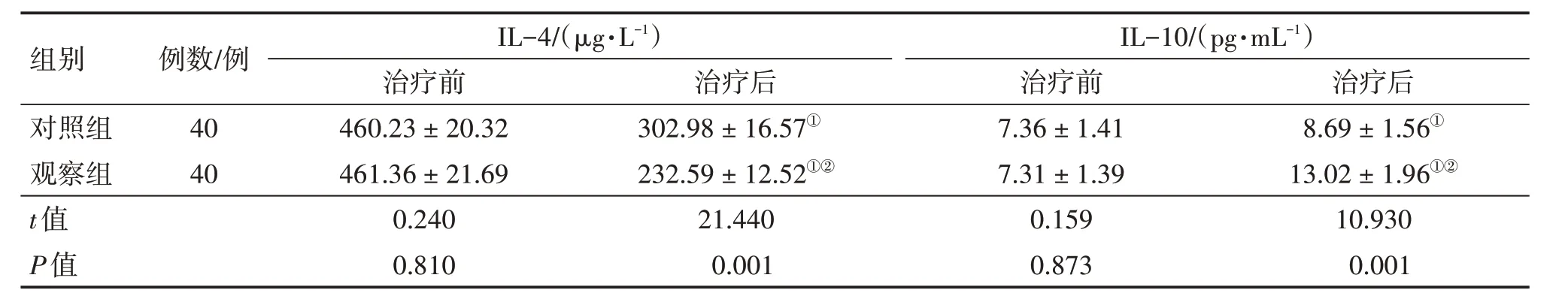
表3 2组2型糖尿病(T2DM)患者治疗前后血清炎性因子水平比较Table 3 Comparison of serum inflammatory factor levels between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment (±s)
注:①,P<0.05,与治疗前比较;②,P<0.01,与对照组治疗后比较
组别对照组观察组,t值,P值例数/例40 40 IL-4/(μg·L-1)治疗前460.23±20.32 461.36±21.69 0.240 0.810治疗后8.69±1.56①13.02±1.96①②10.930 0.001治疗后302.98±16.57①232.59±12.52①②21.440 0.001 IL-10/(pg·mL-1)治疗前7.36±1.41 7.31±1.39 0.159 0.873
2. 5 2组患者治疗前后血清Hcy、MT 水平比较表4 结果显示:治疗前,2 组患者血清Hcy、MT 水平比较,差异均无统计学意义(P>0.05),具有可比性。治疗后,2 组患者血清Hcy 水平均较治疗前降低(P<0.05),血清MT 水平均较治疗前升高(P<0.05),且观察组对血清Hcy 水平的降低作用及对血清MT 水平升高作用均明显优于对照组,差异均有统计学意义(P<0.01)。
表4 2组2型糖尿病(T2DM)患者治疗前后血清同型半胱氨酸(Hcy)、褪黑素(MT)水平比较Table 4 Comparison of serum homocysteine(Hcy)and melatonin(MT)levels between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment (±s)
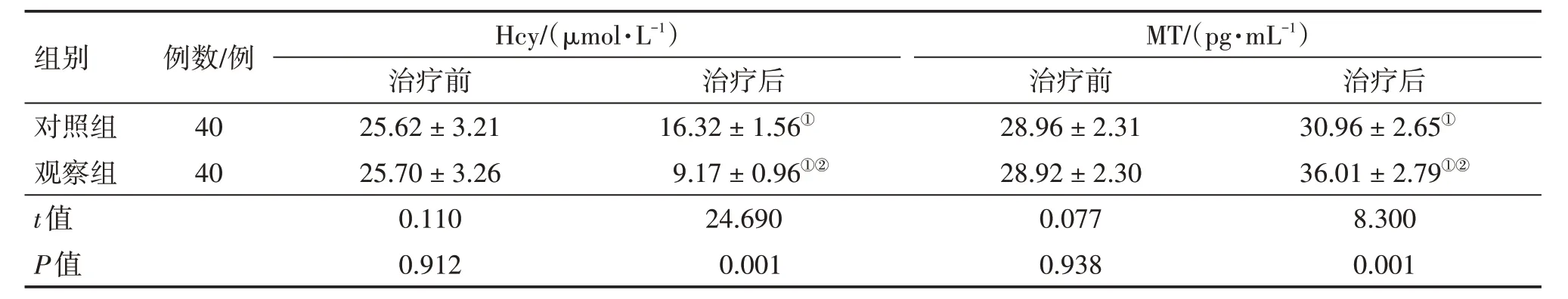
表4 2组2型糖尿病(T2DM)患者治疗前后血清同型半胱氨酸(Hcy)、褪黑素(MT)水平比较Table 4 Comparison of serum homocysteine(Hcy)and melatonin(MT)levels between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment (±s)
注:①,P<0.05,与治疗前比较;②,P<0.01,与对照组治疗后比较
组别对照组观察组,t值,P值例数/例40 40 Hcy/(μmol·L-1)治疗前25.62±3.21 25.70±3.26 0.110 0.912治疗后30.96±2.65①36.01±2.79①②8.300 0.001治疗后16.32±1.56①9.17±0.96①②24.690 0.001 MT/(pg·mL-1)治疗前28.96±2.31 28.92±2.30 0.077 0.938
2.6 2组患者治疗前后血清APN、RET、LEP水平比较表5 结果显示:治疗前,2 组患者血清APN、RET、LEP 水平比较,差异均无统计学意义(P>0.05),具有可比性。治疗后,2 组患者血清APN 水平均较治疗前升高(P<0.05),血清RET、LEP 水平均较治疗前降低(P<0.05),且观察组对血清APN 水平的升高作用及对血清RET、LEP 水平的降低作用均明显优于对照组,差异均有统计学意义(P<0.01)。
表5 2组2型糖尿病(T2DM)患者治疗前后血清脂联素(APN)、抵抗素(RET)、瘦素(LEP)水平比较Table 5 Comparison of serum adiponectin(APN),resistin(RET),leptin(LEP)levels between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment (±s)
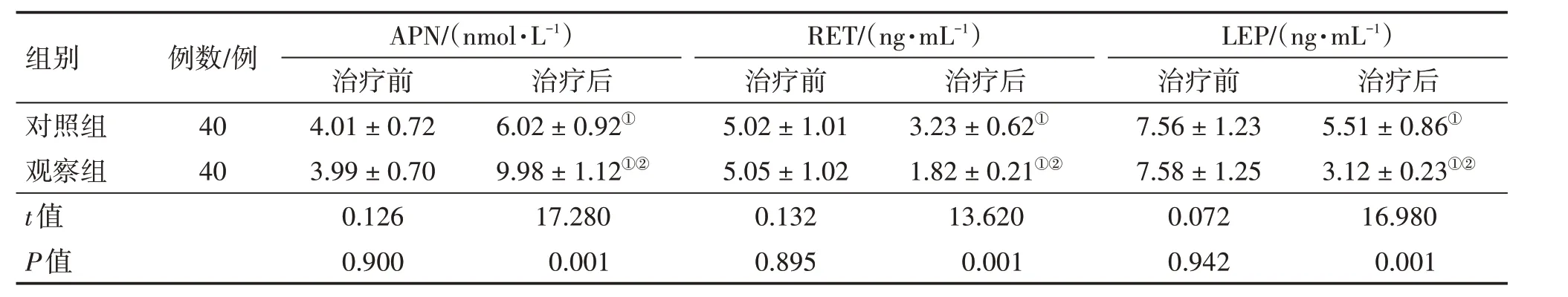
表5 2组2型糖尿病(T2DM)患者治疗前后血清脂联素(APN)、抵抗素(RET)、瘦素(LEP)水平比较Table 5 Comparison of serum adiponectin(APN),resistin(RET),leptin(LEP)levels between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment (±s)
注:①,P<0.05,与治疗前比较;②,P<0.01,与对照组治疗后比较
组别对照组观察组,t值,P值例数/例40 40 APN/(nmol·L-1)治疗前4.01±0.72 3.99±0.70 0.126 0.900治疗后5.51±0.86①3.12±0.23①②16.980 0.001治疗后6.02±0.92①9.98±1.12①②17.280 0.001 RET/(ng·mL-1)治疗前5.02±1.01 5.05±1.02 0.132 0.895治疗后3.23±0.62①1.82±0.21①②13.620 0.001 LEP/(ng·mL-1)治疗前7.56±1.23 7.58±1.25 0.072 0.942
2. 7 2组患者治疗前后血清T 淋巴细胞亚群水平比较表6 结果显示:治疗前,2 组患者血清T 淋巴细胞亚群CD4+、CD8+、CD4+/CD8+水平比较,差异均无统计学意义(P>0.05),具有可比性。治疗后,2 组患者血清CD4+、CD4+/CD8+水平均较治疗前升高(P<0.05),血清CD8+水平均较治疗前降低(P<0.05),且观察组对血清CD4+、CD4+/CD8+水平的升高作用及对血清CD8+水平的降低作用均明显优于对照组,差异均有统计学意义(P<0.01)。
表6 2组2型糖尿病(T2DM)患者治疗前后血清T淋巴细胞亚群水平比较Table 6 Comparison of serum T-lymphocyte subset levels between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment (±s)
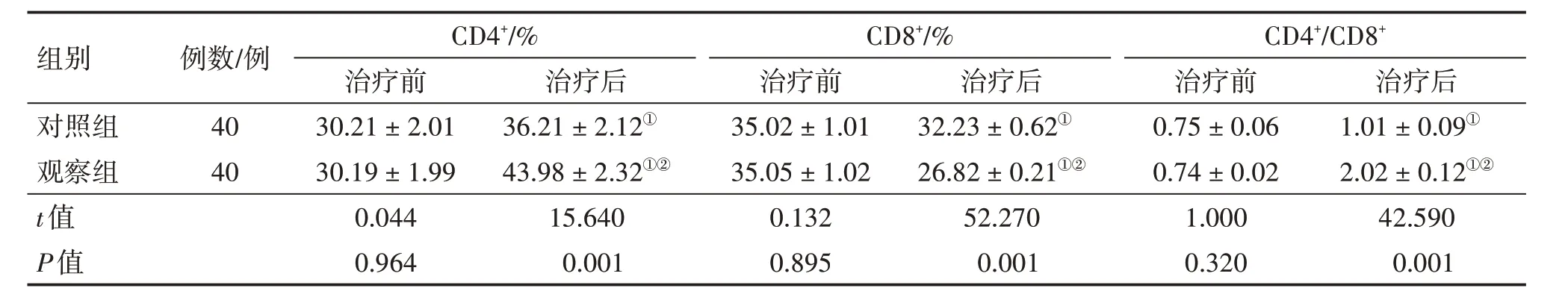
表6 2组2型糖尿病(T2DM)患者治疗前后血清T淋巴细胞亚群水平比较Table 6 Comparison of serum T-lymphocyte subset levels between the two groups of patients with type 2 diabetes mellitus(T2DM)before and after treatment (±s)
注:①,P<0.05,与治疗前比较;②,P<0.01,与对照组治疗后比较
组别对照组观察组,t值,P值例数/例40 40 CD4+/%治疗前30.21±2.01 30.19±1.99 0.044 0.964治疗后1.01±0.09①2.02±0.12①②42.590 0.001治疗后36.21±2.12①43.98±2.32①②15.640 0.001 CD8+/%治疗前35.02±1.01 35.05±1.02 0.132 0.895治疗后32.23±0.62①26.82±0.21①②52.270 0.001 CD4+/CD8+治疗前0.75±0.06 0.74±0.02 1.000 0.320
3 讨论
2 型糖尿病(T2DM)起病隐匿,不易被发现,影响早期的治疗,可导致机体内多个脏器如心脑血管、肾脏等发生病变以及免疫功能的失衡,严重者甚至可导致残疾或者死亡[10]。随着人们生活质量的不断改善,肥胖率越来越高,糖尿病的发生率也出现持续增长[11],给患者家庭和社会带来了沉重的负担[12]。故找寻一种安全有效的T2DM 治疗方法,以减轻患者的系统损害,调节患者的免疫机制,降低患者的死亡率,提高临床治愈率和安全性,具有重大的临床和现实意义。中医认为,T2DM 的主要病机为“本虚标实、虚实夹杂”,以燥热为标,阴虚为本;消渴日久,燥热伤津耗气,可出现气阴两虚、肝肾阴虚等虚证表现,故临床上应以益气养阴、滋补肝肾为主要治疗原则[13-15]。
本研究所使用的灵芝降糖方由灵芝、黄芪、女贞子、肉苁蓉、太子参、山药、茯苓、乌梅、玄参、桑叶、玉竹、天冬、麦冬等中药组成,是本院治疗肝肾虚弱、气血不足的常用方。方中以灵芝、黄芪为君药,补益肺脾,益卫固表,补气升阳,利湿利水。女贞子滋补肝肾;太子参、茯苓、山药补气益肺,健脾生津,健胃消食;玉竹解肌退热,生津止渴;玄参滋阴凉血,泻火解毒,滋肾养阴,共为臣药。肉苁蓉补肾阳,益精血;乌梅敛肺生津;桑叶清肝明目;天冬、麦冬养阴润肺,共为佐使药。全方合用,共奏益气养阴、滋补肝肾的功效。研究[5-6]表明,灵芝降糖方在降血糖方面作用显著,同时对于五心烦热、口干夜甚、胁痛、腰膝酸软等症状也有确切的改善作用,可有效促进T2DM 患者病情的恢复,是临床用药的新思路。本研究发现,治疗后,2 组患者的五心烦热、口干夜甚、胁痛、腰膝酸软、低热颧红、眩晕耳鸣、手足抽搐、皮肤干燥等各项中医证候积分均较治疗前降低(P<0.05),且观察组的降低作用均明显优于对照组,差异均有统计学意义(P<0.01)。同时,治疗后,2 组患者的腰围身高比值、腰臀比值、收缩压、舒张压均较治疗前降低(P<0.05),且观察组的降低作用均明显优于对照组,差异均有统计学意义(P<0.01)。表明灵芝降糖方可有效改善T2DM 患者的临床症状和腰围身高比值与腰臀比值,调节患者的血压水平。
白细胞介素4(IL-4)、白细胞介素10(IL-10)在机体内呈不同表达,IL-10 在人机体内呈高水平表达,调节葡萄糖的输出,抑制巨噬细胞抗原提呈功能,IL-10表达水平的降低促进IL-4等炎性因子的合成,增加了机体内的炎症反应[16-17]。脂联素(APN)可以增加机体对葡萄糖的摄取水平,增强机体氧化水平,抑制葡萄糖输出,参与糖尿病的发生与发展[18]。抵抗素(RET)、同型半胱氨酸(Hcy)水平可以独立作为一个危险因素,引起糖尿病的发生,其水平的升高显著增加了糖尿病的发病风险[19-20]。瘦素(LEP)在糖尿病的发展中起着一定的作用,调控LEP 的水平有助于控制血糖[21-22]。褪黑素(MT)具有抗炎、抗氧化、抗凋亡的功能,可以对糖尿病并发症起到一定的保护作用[23]。T 淋巴细胞亚群CD4+、CD8+、CD4+/CD8+在机体免疫中起着重要作用,其表达水平的改变可以增加糖尿病的发生几率,可作为评估机体免疫功能的重要因子[24-25]。相关研究[26-27]发现,血清中多种细胞因子水平的变化调控着T2DM 肝肾阴虚证患者的疾病严重程度,在T2DM 的发生发展中发挥着重要作用。本研究结果显示:(1)治疗后,2组患者血清IL-4、Hcy、RET、LEP 水平均较治疗前降低(P<0.05),血清IL-10、MT、APN 水平均较治疗前升高(P<0.05),且观察组对血清IL-4、Hcy、RET、LEP 水平的降低作用及对血清IL-10、MT、APN 水平的升高作用均明显优于对照组,差异均有统计学意义(P<0.01)。(2)治疗后,2组患者血清T淋巴细胞CD4+、CD4+/CD8+水平均较治疗前升高(P<0.05),血清CD8+水平均较治疗前降低(P<0.05),且观察组对血清CD4+、CD4+/CD8+水平的升高作用及对血清CD8+水平的降低作用均明显优于对照组,差异均有统计学意义(P<0.01)。表明在常规治疗联合灵芝降糖方颗粒剂治疗后,T2DM 肝肾阴虚证患者机体内的多种细胞因子得到有效调控,炎性水平得到有效降低,机体免疫功能得到有效提高,各项指标逐渐恢复正常水平,临床疗效显著。
综上所述,在常规治疗基础上联合灵芝降糖方治疗T2DM 肝肾阴虚证患者,疗效显著,可使患者的炎症因子水平得到改善,机体免疫功能得到提高,各项指标逐渐恢复正常水平。但是由于本研究纳入的样本量有限,研究结果可能存在一定偏倚,故确切的结论有待今后进一步深入研究加以证实。
