弹性髓内钉治疗学龄前儿童股骨干骨折的疗效及预后分析
2023-11-27文玉伟朱丹江王强宋宝健冯伟
文玉伟 朱丹江 王强 宋宝健 冯伟
股骨干骨折是儿童常见的下肢损伤,占所有长骨骨折的 4%[1],发病年龄呈双峰分布,好发于 2 岁和 17 岁[2]。骨折发生机制因年龄而异,机动车碰撞导致的股骨干骨折占 35%,多发生于大龄儿童,尤其是青少年;跌倒约占 33%,最常发生于 6 岁以下的儿童[3]。骨折治疗的方式与患儿的年龄和骨折的类型有关,弹性髓内钉主要适用于学龄期儿童,锁定髓内钉适用于青少年或肥胖患儿,外固定架可应用于不稳定骨折、粉碎性骨折和伴有严重软组织损伤的患儿。在学龄前儿童,治疗方式存在争论,部分学者建议非手术治疗,例如石膏或牵引[4];也有部分学者建议手术治疗,例如弹性髓内钉[5]。
由于学龄前儿童强大塑形潜能,治疗要求恢复骨折的轴线和旋转畸形,并不强求解剖复位,石膏固定就能取得满意的治疗效果。美国矫形外科学会推荐即刻髋人字石膏固定或牵引后延迟石膏固定治疗 6 个月至 5 岁儿童股骨干骨折[6]。但是,既往文章报道石膏固定的短期或长期并发症较为常见,例如骨筋膜室综合征、皮肤压伤、腓神经损伤和患儿家庭的心理焦虑[5]。为了避免保守治疗相关并发症,实现早期下床活动,越来越多的学者采用手术治疗学龄前儿童股骨干骨折[5,7-8]。德国小儿外科手术学会推荐采用弹性髓内钉治疗 3 岁以上的儿童股骨干骨折[1]。尽管大部分研究报道保守治疗和手术治疗在骨折愈合方面无差异,但是手术治疗可以早期活动,降低皮肤等相关并发症,减少家庭护理花费等[5,9]。既往部分文献报道了髓内钉治疗学龄前儿童股骨干骨折的有效性,但是很少文章分析髓内钉在学龄前儿童不同类型骨折中的治疗效果和骨折预后的相关因素。回顾分析 2016 年 1 月至 2022 年1 月,北京儿童医院应用弹性髓内钉治疗的 3~6 岁儿童股骨干骨折的临床疗效,探讨影响骨折预后的相关因素。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 年龄 3~6 岁者;( 2 ) 无其它合并损伤者;( 3 ) 随访时间至少 12 个月者。
2. 排除标准:( 1 ) 开放性骨折者;( 2 ) 病理性骨折者;( 3 ) 合并同侧下肢其它部位骨折或双侧股骨骨折者;( 4 ) 转子下、髁上、干骺端骨折者;( 5 ) 肌力异常者。
二、一般资料
本组共纳入 32 例,其中男 22 例,女 10 例;年龄 3.1~5.9 岁,平均 ( 4.5±1.1 ) 岁;左、右骨折各 16 例。按受伤机制分为低能量损伤 ( 平地摔伤、运动损伤、自行车等碰撞损伤 ) 和高能量损伤 ( 交通事故伤和 2 楼以上的高处坠落伤 ),本组高能量损伤12 例,低能量损伤 20 例。体质量指数 ( body mass index,BMI ) 11~35,平均 18.8±5.5。
三、手术方法及术后处理
术前均测量骨折远近端的长度,按照测量长度预弯弹性髓内钉,使 C 形顶点尽量处于骨折中点处以达到最稳定的复位和支撑。所有患儿采用静吸复合全身麻醉,麻醉成功后患儿仰卧于手术台上,常规消毒铺巾,牵引复位骨折,C 型臂 X 线机透视定位股骨远端,取骨骺近端切口,分离皮下组织,钻孔置入 2 枚直径合适且已预弯的弹性髓内钉 ( 髓腔直径最窄处的 1 / 3 ),旋转弹性髓内钉的方向和调整骨折断端至内固定和骨折位置满意,间断缝合切口。
术后给予单髋人字支具固定,第 2 天鼓励患儿进行踝关节主被动活动,能配合的患儿可进行股四头肌等长收缩锻炼,术后 2 周复查若有骨痂生长可进行膝关节和髋关节活动锻炼,术后 4~6 周影像学愈合后可进行负重锻炼,完全愈合后再次入院取出弹性髓内钉。
四、观察指标
收集患儿骨折类型 ( 稳定、不稳定 )、骨折位置( 上 1 / 3、中 1 / 3、下 1 / 3 )、术后即刻残留成角情况、骨折愈合时间、最终残留成角情况。随访时记录患儿负重时间、拆除髓内钉时间、膝关节和髋关节活动情况,有无并发症发生。稳定性骨折定义为横行骨折和短斜行骨折,不稳定骨折定义为长斜行或长螺旋斜骨折和粉碎性骨折[10]。影像学评估可接受的成角和双下肢不等长,采用 Flynn 标准[11-12]:冠状面成角 < 15°,矢状面成角 < 20°,双下肢不等长 ≤ 2 cm。
五、统计学处理
采用 SPSS 23.0 软件进行统计学分析,采用K-S 检验检查计量资料是否符合正态分布,对于符合正态分布的计量资料采用t检验,以x-±s表示,不符合正态分布的计量资料采用非参数检验,以{ M ( Q1,Q3 ) } 表示,对于计数资料采用χ2检验,以率表示。按照最终随访时是否残留成角分为有成角组和无成角组,采用单因素分析两组之间的差异,按照P< 0.1 标准,把具有差异的因素纳入多因素 Logistics 回归分析,明确影响最终成角的独立危险因素,P< 0.05 为差异有统计学意义。
结 果
一、基本数据
本组随访时间 12~36 个月,平均 24 个月;负重时间 4~6 周,平均 ( 5.1±0.9 ) 周;拆除内固定时间 3~15 个月,平均 7.0 个月;住院时间 2~7 天,平均 3.7 天。针道激惹 2 例,取出髓内钉后无异常反应,无深部感染发生,无非计划再手术,无不愈合、畸形愈合。最终随访时所有患儿膝关节、髋关节均恢复正常活动范围,步态无异常。按照 Flynn 标准[11-12]优 24 例,满意 8 例,差 0 例。典型病例见图 1。
二、影像学随访结果
骨折位于近端 1 / 3 者 10 例、远 1 / 3 者 6 例、中 1 / 3 者 16 例;稳定性骨折 20 例,不稳定骨折12 例。骨折影像学愈合时间 4~10 周,平均 ( 5.6±1.7 ) 周。术后即刻残留成角共计 8 例,其中冠状面成角 2 例 ( 分别为 5° 和 6° ),矢状面成角 6 例,平均 6.3° ( 4°~10° )。最终,2 例冠状面成角患儿基本无改变,1 例矢状面成角患儿得到塑形,余矢状面成角改变均不超过 2°。随访过程中,因 4~6 周下床负重后出现的冠状面成角 4 例,2 周内骨痂形成前出现的冠状面成角 1 例;新出现的矢状面成角2 例,均为 4~6 周下床负重后出现。后续随访过程中新出现的成角畸形均无再加重或塑形。最终残留成角共计 12 例,其中冠状面成角 7 例,平均 4.3°( 3°~6° ),矢状面成角 7 例,平均 5.9° ( 5°~8° ),双下肢不等长 2 例,差异分别为 0.7 cm、1.0 cm。按照 Flynn 标准,无不可接受的成角和双下肢不等长发生。
三、统计结果
按照最终是否存在残留成角分为有成角组和无成角组,单因素分析显示受伤机制、骨折位置和术后即刻存在成角两组间差异有统计学意义 (P<0.1 )。二元 Logistics 回顾分析显示骨折位置是最终残留成角的独立危险因素 ( 表 1、2 )。
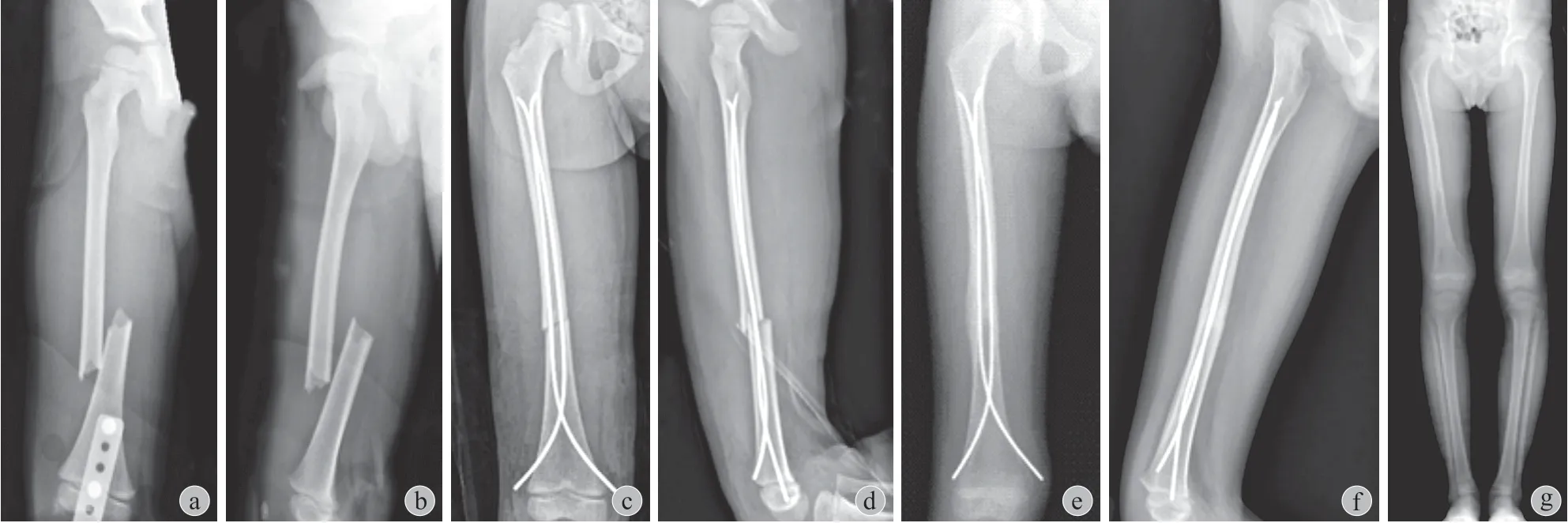
图1 患儿,男,5.8 岁,车祸致右股骨中下 1 / 3 横行骨折 a、b:X 线片示短缩约 2.5 cm;c、d:给予闭合复位髓内钉内固定,术中复位良好,短缩完全纠正;e、f:术后 6 个月复查显示股骨愈合良好,给予拆除内固定;g:最终随访时患儿双下肢差异约为 0.7 cm,下肢功能正常,无跛行和成角畸形Fig.1 A 5.8-year-old boy; femoral shaft fracture after motor vehicle accident a - b: X-ray indicated the shortening of 2.5 cm; c - d: The patient underwent closed reduction and elastic intramedullary nail treatment; Intraoperative reduction was satisfactory, and the shortening was completely corrected; e - f: X-ray showed fracture healing 6 months after surgery, and the implant was removed; g: At the final follow-up, lower limb difference was 0.7 cm and the function was normal, with no claudication or malunion
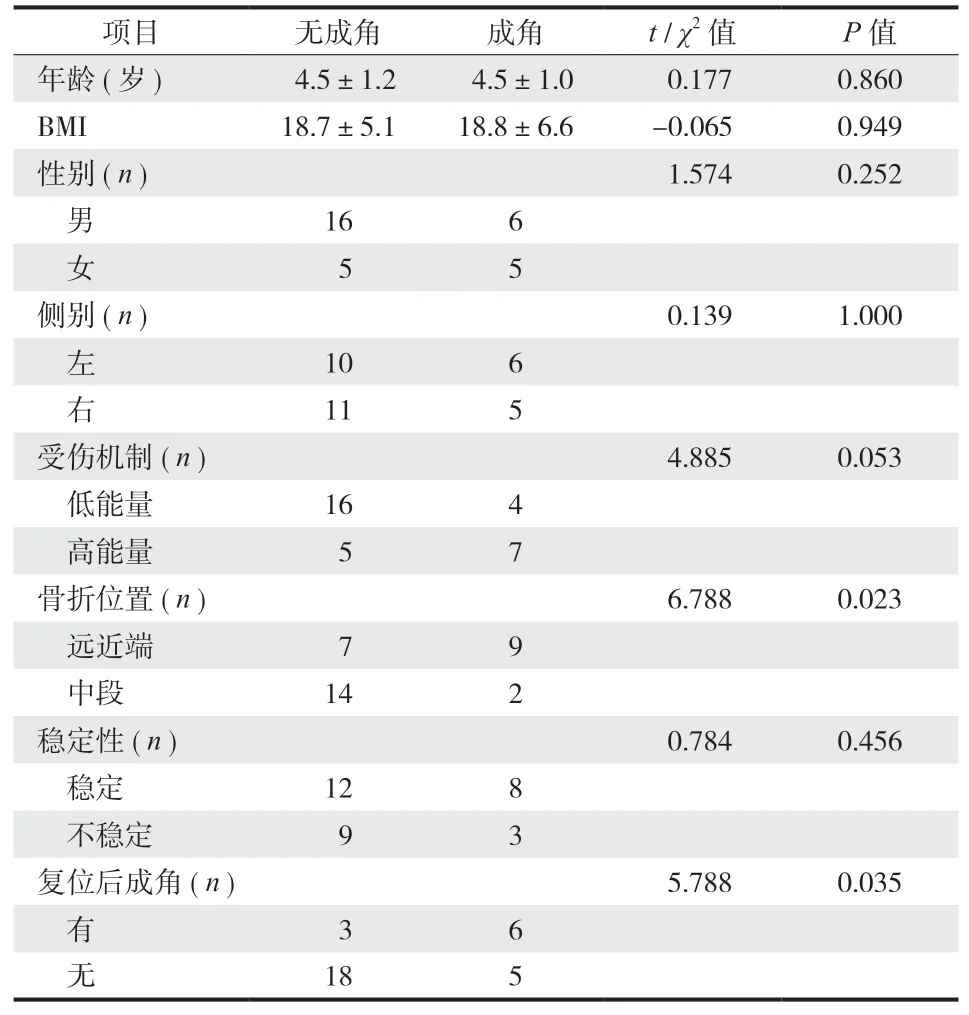
表1 影响最终残留成角的单因素分析Tab.1 Single factor analysis of final residual angulation deformity
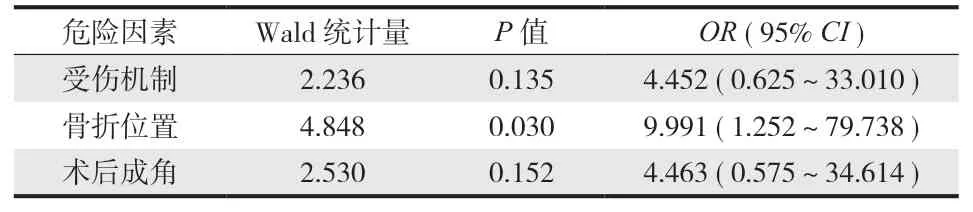
表2 影响最终残留成角的多因素分析Tab.2 Multifactor analysis of final residual angulation deformity
讨 论
股骨干骨折是儿童主要的损伤之一,发病率约为 19 / 100 000[13],占儿童骨折的 1.6%[14],男孩约为女孩的 2 倍[2]。受伤机制因年龄而异,6 岁以下最常发生于跌倒或坠落伤[14]。3 岁以下的患儿还应评估是否存在儿童虐待伤,儿童虐待伤在 3 岁以下发生率约为 12%~14%,随着年龄增长明显下降。本研究共纳入 32 例患儿,男女发病率 2.2∶1,稍高于既往研究。受伤机制以跌倒和坠落伤为主,无儿童虐待伤。交通事故伤导致的骨折约占 37.5%( 12 / 32 ),考虑和我国城镇化进展较快,车流量大,交通事故发生率高有关。
儿童股骨干骨折的治疗方案主要取决于患儿的年龄。学龄前患儿骨折愈合快、再塑形能力强,保守治疗能获得满意的临床效果,牵引后髋人字石膏固定或即刻髋人字石膏固定是主要的治疗方式。Epps 等[15]为了降低保守治疗的护理负担,采用单腿、行走髋人字石膏治疗该年龄段股骨干骨折也取得较好疗效。Flynn 等[12]对比分析行走髋人字石膏和传统石膏固定治疗儿童低能量股骨干骨折发现两者的临床效果一致,但是行走髋人字石膏可降低护理负担。
虽然保守治疗能获得良好的临床效果,但是并发症发生率较高。既往报道单髋人字石膏治疗儿童股骨干骨折的并发症发生率 5%~22%[11],主要包括骨折再移位、畸形愈合、皮肤并发症、骨筋膜室综合征、搬运护理困难等。Baghdadi 等[16]研究发现 5 岁以下的患儿在骨折后最初的 6 个月非计划再手术的发生率约为 5%,主要原因是复位丢失。在3~6 岁儿童,每增加 1 岁保守治疗后需要翻修手术的概率增加 1.3 倍[13]。近年来,随着微创手术技术的进步,社会的发展,生活、工作的节奏加快以及家长对患儿护理负担的顾虑,同时也为了减少保守治疗的相关并发症,越来越多的学者采用手术治疗学龄前儿童 ( 3~6 岁 ) 股骨干骨折。弹性髓内钉治疗儿童股骨干骨折具有疗效可靠、住院时间短、骨折愈合快、并发症少等优点,是首选治疗方法[17]。Bajelidze 等[18]对比分析髓内钉和石膏固定治疗学龄前儿童股骨骨折,认为髓内钉可以缩短负重时间,降低护理难度,是该年龄段儿童较好的治疗方式。Heffernan 等[5]也得出了同样结论,并且认为高能量损伤的患儿更应考虑采用弹性髓内钉治疗。一项对 2~10 岁儿童股骨干骨折保守治疗和髓内钉治疗的 Meta 分析认为,髓内钉可以降低成角畸形和双下肢不等长发生率,减少住院时间、辅助负重和完全负重时间,推荐弹性髓内钉治疗 2~10 岁儿童股骨干骨折[19]。国内外其他学者也得出相同结论,认为髓内钉治疗是学龄前儿童股骨干骨折安全合理的治疗选择,可以降低保守治疗的相关并发症[1,4-5,7-9,20]。周治国等[21]认为外固定架也是治疗学龄前儿童股骨干骨折的可选择方法之一,可以减少医院感染和并发症。
本研究 32 例患儿均采用弹性髓内钉治疗,术后影像学结果显示无不可接受的畸形发生 ( Flynn 标准 )。骨折愈合时间 4~10 周,平均 ( 5.6±1.7 ) 周,负重时间 4~6 周,平均 ( 5.1±0.9 ) 周,时间均短于保守治疗 ( 平均愈合时间 6.4 周,平均负重时间7.3 周[5])。既往研究显示因内植入物相关并发症导致的非计划再手术发生率约为 6%[16],本研究内植入相关并发症仅有 2 例,均为针尾激惹,患儿可耐受,待骨折愈合后取出髓内钉,均完全好转,无深部感染发生,无非计划再手术发生。最终患儿按照Flynn 优良率 100%。
既往研究显示弹性髓内钉治疗儿童不稳定股骨干骨折会增加并发症的发生率[22-23]。即使术中未发生操作失误,术后仍有可能出现断端不稳,骨折部位出现退钉现象导致术后股骨长度丢失。通过增加髓内钉的直径也不能改善轴向稳定性,反而会增加穿针困难度[23]。笔者对比了应用弹性髓内钉治疗学龄前儿童稳定性骨折和不稳定性骨折的疗效,两组之间并无差异 (P= 0.456 )。不稳定骨折并没有增加学龄前患儿最终残留成角的风险,而且没有肢体短缩的发生。考虑是由于学龄前患儿骨膜厚、多为低能量损伤、骨折愈合快,内部稳定性较大龄患儿强,可抵抗部分轴向压缩力量。此外,年轻患儿的肌肉力量较小,轴向牵拉力量小,通过良好的术前设计和预弯可获得满意的支撑。虽然股骨干骨折后肢体短缩常有发生,但是学龄前患儿塑形能力强,且骨折后也会发生过度生长,因此最终随访时双下肢不等长并不常见。
对线不良也是髓内钉治疗儿童股骨干骨折术后的常见并发症之一,既往报道发生率 0~37% 不等[24]。在本研究中,术后即刻残留成角 8 例,其中 1 例患儿在最终随访时得到塑形,余成角基本无改变。随访过程中新出现的成角 7 例,后续随访过程中均无再加重或塑形。大部分的患儿新发生成角是下床负重导致的,下床负重后轴向和侧方应力增加,若骨痂形成不充分可能引起轻度的角度移位。术前即存在成角的患儿下床负重后并没有加重,这可能和这部分患儿功能锻炼和下床负重更慎重有关。对于术后复位残留成角的患儿,笔者会延长其功能锻炼和负重时间,通常会晚于术后解剖复位患儿 1~2 周,这样会形成更为坚定可靠的桥接骨痂,降低成角进一步加重的风险。此外,新发生的成角畸形,尤其矢状面成角畸形基本全部是位于股骨远端 1 / 3。考虑可能与股骨远端 1 / 3 发生骨折后,远端骨折块受腓肠肌等肌肉力量的牵拉,会产生向后成角的力量有关。按照既往对线不良的定义 ( 各方向成角 > 5° )[25],本研究其发生率为 15.6%,与既往研究相符。
Ricci 等[24]研究显示使用弹性髓内针治疗儿童股骨近端、远端骨折会增加成角畸形的风险。本研究也显示应用弹性髓内钉治疗儿童股骨干远近端 1 / 3 骨折会增加最终成角的风险 (P= 0.030,OR= 9.991 )。弹性髓内钉治疗儿童股骨骨折是通过预弯的双 C 形配置,形成有效的三点支撑,提供抗弯曲、轴向、横行和抗旋转力量。弹性髓内钉治疗中段股骨干骨折通过选取合适直径的髓内钉 ( 髓腔的 30%~40% ),提前的预弯,容易达到有效的三点支撑,固定效果较好。对于远近端骨折,实现在骨折处达到最大弯曲度较为困难,远近端尤其是远端髓腔直径往往大于中段髓腔直径,按照中段髓腔直径选取的髓内钉并不能在远近端达到最稳定的固定,导致髓内钉固定强度不足。此外,弹性髓内钉本身不具备纠正骨折断端旋转畸形的能力,而且抗旋转和轴向能力差,也可能导致骨折出现成角和旋转畸形。本研究虽然所有成角患儿都在可接受范围,但也提示应用弹性髓内钉治疗股骨远近端骨折时术中尽量做到解剖复位,避免残留的成角进一步增大,影响患儿的功能。对于远近端骨折,术前选取相对较粗直径的髓内钉,2 枚直径相同,术中足够预弯,争取到达稳定的固定。对于远端骨折,进针点要尽量远离骨折线,同时避免损伤骨骺;近端骨折时髓内钉可置入股骨颈内,置针时采用手术锤敲入,尽量增加髓内钉的固定范围和稳定性。必要时可增加第 3 枚髓内钉,术后给予髋人字支具固定[26]。术后影像学检查至少发现两侧骨痂生长再开始功能锻炼,避免过早的功能锻炼出现骨折移位和成角的风险。
综上所述,应用弹性髓内钉治疗学龄前儿童( 3~6 岁 ) 股骨干骨折临床效果满意、并发症少、住院时间短、骨折愈合快,患儿可早期恢复正常生活,是该年龄段患儿有效的治疗方式。但骨折位于远近端 1 / 3 时会增加成角畸形的风险,因此对于远近端骨折需要更为合理的手术设计,术中尽量解剖复位,术后给予髋人字支具固定,避免早期功能锻炼以减少成角的发生。
本研究的不足之处:( 1 ) 本研究为回顾性分析,没有设立对照组,证据等级相对较低,后期需要设立对照组;( 2 ) 病例数相对较少;( 3 ) 随访时间相对较短,部分成角畸形后期可能会进一步重塑,需要更为长期的随访研究。
