1 373株重症监护病房患者分离细菌的分布及耐药性分析
2023-11-25姜钧天郑娅楠徐雪松周学颖
鄢 超,姜钧天,郑娅楠,刘 豪,徐雪松,周学颖
(吉林大学中日联谊医院,吉林 长春130033)
近年来,由于广谱抗菌药物的广泛应用,致使微生物耐药性成为日益严重的全球健康问题[1]。重症监护病房(ICU)多为病情危重、免疫力低且治疗时侵入性操作更为频繁的患者,更易被细菌所侵袭,造成院内感染[2]。为此,本研究将2020至2022年吉林大学中日联谊医院ICU检出细菌分布及耐药性进行分析研究,为临床合理选择抗菌药物提供参考依据。
1 材料与方法
1.1 材料
1.1.1菌株来源
收集2020至2022年吉林大学中日联谊医院ICU患者分离的1 373株细菌(剔除同一患者的重复菌株)。质控菌株为大肠埃希菌ATCC25922、粪肠球菌ATCC29212、金黄色葡萄球菌ATCC29213、铜绿假单胞菌ATCC27853。
1.1.2试剂及仪器
法国梅里埃公司生产的基质辅助激光解吸飞行时间质谱(MALDI-TOF MS)仪和全自动微生物鉴定及药敏系统(Vitek 2 Compact)。
1.2 方法
1.2.1鉴定及药敏试验 按照《全国临床检验操作规程》对所有送检标本进行菌种的培养及鉴定。通过MALDI-TOF MS及Vitek 2 Compact进行菌种的鉴定及药敏试验,部分菌种采用纸片扩散法及E-test法进行药敏试验。结果参照2021年美国临床实验室标准化委员会(CLSI)推荐的药敏试验标准进行判读。
1.2.2数据统计分析 使用WHONET5.6软件进行数据统计分析。
2 结果
2.1 分离细菌的分布特点
2020至2022年吉林大学中日联谊医院ICU分离的1 373株细菌中以革兰阴性菌为主,共827株(60.2%),革兰阳性菌546株(39.8%)。其中肺炎克雷伯菌占174例(12.7%)、鲍曼不动杆菌占166例(12.1%)、铜绿假单胞菌占137例(10.0%)、屎肠球菌占123例(9.0%)、大肠埃希菌占117例(8.5%)、表皮葡萄球菌占94例(6.8%)。具体菌株分布构成见表1。
2.2 菌株标本类型分布
在分离的1 373株细菌中,标本来源以呼吸道(痰和肺泡灌洗液)561例(40.9%)、血液388例(28.3%)、尿162例(11.8%)、脓液76例(5.5%)及引流液49例(3.6%)为主,不同标本类型来源构成情况见表2。在呼吸道标本中以鲍曼不动杆菌144例(25.7%)、铜绿假单胞菌101例(18.0%)、肺炎克雷伯菌96株(17.1%)为主;在血液标本中以人葡萄球菌83株(21.4%)、表皮葡萄球菌76株(19.6%)、大肠埃希菌26株(6.7%)为主;在尿标本中以屎肠球菌70株(43.2%)、大肠埃希菌37株(22.8%)、肺炎克雷伯菌15株(9.3%)为主,具体细菌分布构成情况见表3。

表2 分离细菌的类型来源

表3 主要标本类型的细菌分布
2.3 主要革兰阴性菌对抗菌药物的耐药率和敏感率
2.3.1肠杆菌目细菌 2020至2022年所分离的肺炎克雷伯菌对替加环素及黏菌素敏感性最高,耐药率均低于5%。对于喹诺酮类药物、氨基糖苷类药物以及头孢哌酮/舒巴坦和哌拉西林/他唑巴坦均具有较高的敏感性,其耐药率均低于20%。大肠埃希菌对替加环素最为敏感,3年内耐药率均为0%。对碳青霉烯类药物和阿米卡星高度敏感,耐药率均低于5%。但其对于喹诺酮类药物及复方新诺明耐药率较高,均超过60%。见表4。

表4 肠杆菌抗菌药物的耐药性及敏感性(%)
2.3.2非发酵革兰阴性菌 在所分离的非发酵革兰阴性菌中以鲍曼不动杆菌和铜绿假单胞菌为主,其中鲍曼不动杆菌对黏菌素最为敏感,3年内的耐药率均为0%,对替加环素敏感性也处于较高水平,耐药率低于20%。对碳青霉烯类药物、哌拉西林/他唑巴坦、头孢他啶及环丙沙星的耐药率均超过了80%。铜绿假单胞菌对阿米卡星、妥布霉素及环丙沙星的敏感性较高,其耐药率均低于10%。见表5。

表5 非发酵菌抗菌药物的耐药性及敏感性(%)
2.4 主要革兰阳性菌对抗菌药物的耐药率和敏感率
2020至2022年所分离的革兰阳性菌以屎肠球菌和表皮葡萄球菌为主。屎肠球菌对万古霉素及替加环素的敏感性最高,3年内其耐药率均为0%。对青霉素G、氨苄西林和左旋氧氟沙星的耐药率均超过了95%。表皮葡萄球菌对万古霉素及替加环素的耐药率也均为0%。对利福平及利奈唑胺的敏感性较高,其耐药率均低于10%。见表6。
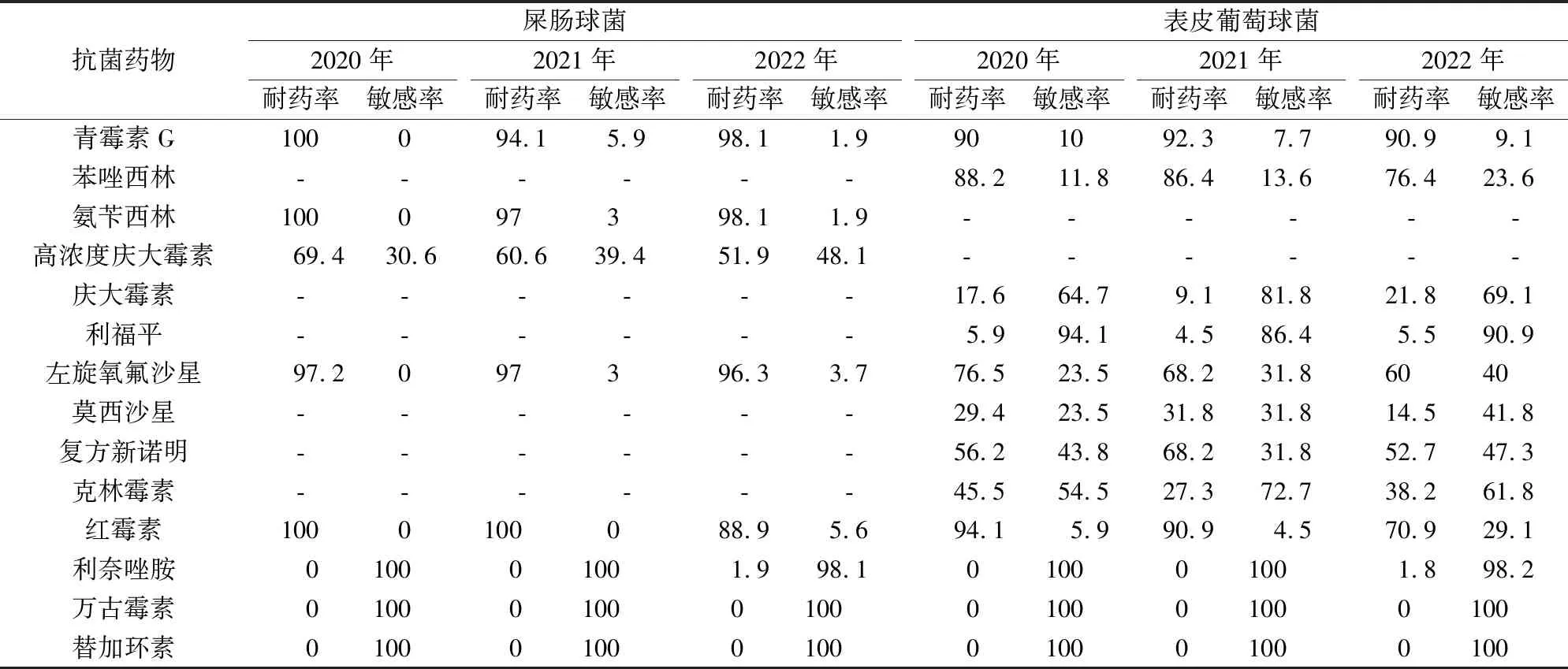
表6 革兰阳性菌抗菌药物的耐药性及敏感性(%)
3 讨论
本研究共分离ICU样本非重复细菌1 373株,其中以革兰阴性菌为主,共827株,占60.2%,革兰阳性菌546株,占39.8%。革兰阴性菌中肺炎克雷伯菌、鲍曼不动杆菌、铜绿假单胞菌、大肠埃希菌排名前列,革兰阳性菌中以屎肠球菌和表皮葡萄球菌为主。ICU样本以呼吸道标本最多,其次为血液和尿液。同时,针对主要标本类型进行细菌分布的研究,发现呼吸道标本中以鲍曼不动杆菌为主,其次是铜绿假单胞菌和肺炎克雷伯菌,这与我国医院获得性肺炎和呼吸机相关性肺炎患者常见细菌分布相一致[3]。由于长期卧床、免疫力低下并长期应用呼吸机治疗所致ICU患者更易患呼吸道感染[4]。血液标本中以人葡萄球菌为主,其次为表皮葡萄球菌和大肠埃希菌。凝固酶阴性葡萄球菌作为一种条件致病菌,常定植于黏膜及皮肤表面,ICU患者穿刺采血及侵袭性操作更为频繁,易被凝固酶阴性葡萄球菌所侵袭,需加强无菌操作规范,以降低凝固酶阴性葡萄球菌的传播[5]。尿标本中以屎肠球菌为主,其次为大肠埃希菌和肺炎克雷伯菌。肠球菌的增加可能与患者长期使用导尿管及应用广谱β内酰胺类抗菌药物相关[6-7]。
ICU患者分离的革兰阴性菌中,肺炎克雷伯菌对于黏菌素和替加环素最为敏感,耐药率低于5%。对阿米卡星及碳青霉烯类药物较为敏感,耐药率低于15%。对β-内酰胺酶抑制剂复方制剂及喹诺酮类药物的耐药率在20%左右。大肠埃希菌对碳青霉烯类药物、阿米卡星及替加环素最为敏感,耐药率均低于4%,且3年内未发现替加环素耐药的大肠埃希菌。对于头孢他啶及头孢吡肟的耐药率在30%左右。对喹诺酮类药物及复方新诺明耐药率较高,超过60%。随着耐碳青霉烯类肠杆菌(CRE)的出现,极大限制了抗菌药物选择并对并对公众健康造成了巨大威胁[8]。在本研究中,大肠埃希菌对亚胺培南与美罗培南的耐药率与2021年CHINET数据结果相一致,肺炎克雷伯菌对亚胺培南与美罗培南的耐药率低于CHINET的结果[9]。鲍曼不动杆菌对亚胺培南及美罗培南的耐药率均超过了85%。其对黏菌素及替加环素均具有较高的敏感性,并未发现黏菌素耐药的鲍曼不动杆菌。对于左氧氟沙星及米诺环素耐药率有下降趋势。铜绿假单胞菌对抗菌药物的耐药程度相对较低,但近年来碳青霉烯类药物及喹诺酮类药物的耐药率均有一定程度的上升,需给予关注,避免耐药菌的进一步传播。在所分离的革兰阳性菌中,屎肠球菌及表皮葡萄球菌对万古霉素、替加环素及利奈唑胺最为敏感,各发现1株利奈唑胺的耐药菌,并未发现万古霉素及替加环素耐药的屎肠球菌和表皮葡萄球菌。
本研究所分离的2021年ICU主要菌株的耐药性在与文献中临床分离的菌株耐药性相对比,其耐药率在多种抗菌药物中均有不同程度的提高[10]。这提示ICU相较于其他病区所分离的病原菌耐药性更强。
综上所述,ICU作为医院感染的高发场所,及时了解本地区ICU患者感染细菌的构成及耐药性,做好细菌耐药性的检测及院内感染的防控,从而合理使用抗菌药物,以达到加强感染的预防与控制的目的,对减少耐药细菌的传播具有重要意义。
