大鼠椎间融合模型的建立以及力学测试
2023-11-21陈洪筹林宏生罗美香陈诗强
陈洪筹,林宏生,罗美香,陈诗强
(1.深圳市宝安区石岩人民医院骨科,广东 深圳 518108;2.暨南大学第一附属医院骨科,广东 广州 510632)
脊柱领域中最为常见手术为脊椎融合手术,多见于颈椎不稳定、腰椎退行性滑脱及椎间盘损伤,通过脊椎融合手术展开并有效稳定椎体,进一步降低神经受压所致疼痛[1]。当前相关研究指出,如何选择融合模型并为试验结果提供可靠数据为当前学者需要解决问题之一。目前多通过动物试验模拟脊椎椎体间植骨融合手术方法[2]。从动物上开展椎体间植骨融合,其手术操作复杂性高,椎间不稳定及融合材料较少等因素制约下,模型不被学者广泛应用[3]。本次研究开展中,利用大鼠开展椎间植骨融合,配合影像学、生物力学及组织学下,验证模型可行性,为后期研究开展提供可靠实验数据。
1 材料与方法
1.1材料:2019年1月~2021年5月期间选取纯种健康雄性SD大鼠60只(由动物中心提供,8~10 w,200~250 g/只),随机分为三组,各20只,A组:植入自体骨量0.3 cm3,B组:植入自体骨量0.2 cm3,C组:不植骨(空白对照组)。所有试验大鼠集中管理,自由饮水,保证生活环境光线充足,定期通风。
1.2方法
1.2.1动物模型制作:麻醉药物为3%戊巴比妥,麻醉以腹腔注射,取背部手术区域并备皮、消毒,切口为皮肤脂棘突两侧3 mm,筋膜切开将髂骨暴露,钝性分离取1.5 cm×1 cm髂骨块,延伸切口尾骨根部,分离并取出平髂后上棘连线外椎体(第一尾椎)后,取出上下相邻椎间盘,配合牙科磨钻打磨暴露松质骨,对上下椎体位置置入植入物,间距固定7 mm。制备植骨床,髂骨、椎体制作成0.3 cm3(A组)、0.2 cm3(B组)、0.0 cm3(C组、空白对照),颗粒状骨置入其中,4-0可吸收线封闭关闭切口。术后处理:每12 h予以丁诺菲止痛,维持2 d,术后3 d常规青霉素钠肌内注射,并自由饮食,常规术后10 d拆线。对试验期间,并发症发生及死亡、伤口愈合情况进行观察。
1.2.2评价方法:①骨相关细胞因子试验:分别在术后动物模型后0、3、5、7、14、30 d抽取静脉血总计3 ml,分别监测鼠骨钙素(BGP)、骨碱性磷酸酶(BALP)、转化生长因子β(TGF-β)、骨形态蛋白(BMP-2)、血管内皮生长因子(VEGF)的光密度值(OD值)。试验采取酶联免疫分析试剂盒开展,将获取血液样本放置在自然温室下,自然放置凝固后,并以3 500 r/min离心10 min,取得血清放置在-20℃冰箱中冷冻保存,等待检测。当血样标本取全后,依据试剂盒说明书进行各项指标检测;②放射学检查:术后1、2、3个月在麻醉后,DR X线放射学对各个时间点展开检查。依据有无骨形成、假关节/融合评分,由3个未参与试验医生观察,依据放射学评分表进行评分:0分:无骨形成;1分:有少量新生骨形成或明确假关节;2分:中等量新生骨形成,明确假关节;3分:形成良好新生骨,可能假关节;4分:良好新生骨形成,可能假关节;5分:确定融合;③组织学观察:4%多聚甲醛固定,5%硝酸脱钙梯度脱水,透明,石蜡包埋,矢状位切片,厚度为5 μm,HE、Masson染色后镜下观察;④生物力学验证:半定量法:触诊法作为常见方式,利用手触摸脊柱融合节段活动情况,并辨别融合效果,判断是否存在假关节。有限元分析方法:通过三维CT并对提供数据造模,开展有限元分析,对相邻椎间盘以及上下接触面应力情况分析。
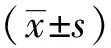
2 结果
2.1大鼠试验结局:试验手术实施期间,术中失血只数为4只(A组3只,B组1只),术后感染死亡2只(A组1只,B组1只),5只中术后3 d有血肿,反复抽吸痊愈。3 d内补齐所有死亡动物。融合率:4 w后随机处死一半大鼠,手触检查:A组融合率为1只(10.00%),B组、C组未出现融合,6 w后处死另外一半大鼠,A组融合4只(40.00%),B组融合为4只(40.00%),C组为0只(0.00%)。
2.2组织学观察:6 w后观察三组切片标本结果,A组、B组中,融合组织有丰富骨桥,呈现成熟骨吸收,为类骨样组织为表现,互相连接形成骨小梁,被发育良好骨髓腔包绕。A组、B组未融合组:伴有新骨形成,少量新生骨、成熟骨组织,骨髓腔内未完全再通,分布大量纤维样组织,C组排列大量紊乱胶原纤维,未见到新生骨组织。
2.3A组、B组术后不同时间段骨相关细胞因子分析:两组BGP、BALP、TGF-β、BMP-2、VEGF水平分别在术后0、3、5、7、14、30 d比较,差异无统计学意义(P>0.05)。见表1,表2。

表1 A组术后不同时间段骨相关细胞因子分析

表2 B组术后不同时间段骨相关细胞因子分析
2.4三组不同时间段的X线评分:A组、B组术后2 w、术后3 w、术后4 w X线评分高于C组,差异有统计学意义(P<0.05)。见表3。
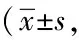
表3 三组不同时间段的X线评分分,n=20)
3 讨论
脊椎外科领域中,融合手术成为常见一类治疗手段,但当前临床应用过程中,仍然存在较多问题未解决,如自体骨来源受限、取骨区域并发症、假关节形成等[4]。当前为进一步解决上述问题,多数学者做出相应研究。遵循研究对象,可分为临床研究与动物实验研究。但当前各项研究实施及应用中,局限性较大,由于实验开展中非控制性因素较多,其研究结果会对实验结果造成干扰,引起偏倚[5]。动物实验开展中,往往具备下述几点优势:遵循相同动物种类、年龄、性别以及体重等所致结果因素可控性较高,此时个体之间所致差异性较小。同时,基于外科技术所致因素控制下,局部环境一致,可准确对疗效改变进行评价。利用组织学方法,定性、定量评价试验中获取生物学结果[6]。利用破坏生物力学试验对机械完整性评估。目前研究针对大鼠脊柱融合模型以外侧路融合为主,临床多采取上述椎间融合,但与临床不符,本次研究依据大鼠脊柱解剖特点,设计全新脊柱融合模型制作方法[7]。
本次研究中,以大鼠第一尾椎作为动物模型建立部位,而上述部位暴露椎体后,极易取出,由于附着周围肌肉组织中,伴有丰富血液利于术后恢复,融合骨块生长速度较快。为此,靠近下方椎体未出现融合情况[8]。对其原因分析指出,与椎体位置较深不易取出相关联,且手术实施中会对神经、血管造成损伤,依据上述因素综合考虑,可取此处椎体更佳。上述结果显示,外侧入路融合手术整体成功率较高,表明本次试验成功。通过组织学检查,A组与B组融合组织中,表现出丰富骨桥、成熟骨吸收,特征表现为类骨样组织,两者相互连接后形成骨小梁,并被发育良好骨髓包围[9]。C组以大量排列紊乱胶原纤维为主,未见到新生骨组织。此时经组织学检查后清晰观察新生骨及骨量,但切片以外组织上无法明确观察,会丢失融合块信心[10]。针对上述因素,利用手触检查后,可有效辨别是否融合,经X线检查,X线对融合判断存在一定局限性,且在动物试验中,X线并非为判断融合金标准,而是为一项参考标准。因此,试验实施期间需配合其他检查项目联合进行,确定准确性[11]。大鼠椎间融合模型开展,据统计以后外侧路融合中,假关节发生率为26.00%,而兔子后外侧路融合中假关节发生率为33.00%~37.00%[12]。研究结果表明,对大鼠进行自体骨移植椎间融合情况分析,6 w后融合率40%,假关节比率为60%。进一步指出,非自然融合下具备成骨性,相比较自然融合,利用骨诱导材料或具有成骨性药物所获取结果中,经手术方式与融合技术联合下,可提供融骨成功率,减少并发症率,与临床椎间融合相符[13]。证实本次试验开展具有一定临床意义,后续可用于临床,但仍需进一步深入研究探讨。
综上所述,本次试验模型中,将手术方式与融合技术相结合,进一步提高融合成功率,减少并发症率,与临床椎间融合相符。
