应激性高血糖联合SOFA评分对脓毒症患者的预后价值
2023-11-14库尔班江吐尔逊
梁 旭,库尔班江·吐尔逊
(新疆医科大学第二附属医院急诊科,新疆 乌鲁木齐 830000)
脓毒症(sepsis)是指由于宿主对感染的反应失调而导致的危及生命的器官功能障碍[1]。脓毒症可导致多器官功能衰竭,进一步发展可致患者死亡,故脓毒症的早期管理对患者的预后至关重要[2]。应激性高血糖(stress hyperglycemia,SH)是指在危重症期间发生的复杂变化而导致的血糖短暂升高[3]。有研究发现[4],脓毒症患者常伴有应激性高血糖,而且是脓毒症预后不良的独立危险因素。此外,序贯器官衰竭评分(sequential organ failure assessment,SOFA)是临床常用的病情严重程度评分系统,对评估脓毒症患者疾病严重性及死亡风险有一定价值,该评分系统包含的6个器官系统的评估[5]。脓毒症患者死亡率高、预后差,死亡率从5%~50%不等[6]。有研究表明[7],早期脓毒症患者与晚期脓毒症患者死亡率存在显著性差异,但目前缺少早期特异性的评估指标。因此,本研究拟探讨应激性高血糖联合SOFA评分对脓毒症患者预后的评估价值,以期尽早识别风险较高的患者。
1 资料与方法
1.1 一般资料 回顾性分析2015年7月-2022年7月新疆医科大学第二附属医院重症医学科收治的176例脓毒症患者。纳入标准:①符合脓毒症和脓毒性休克的第三个国际共识定义(脓毒症-3)[8];②应激性高血糖:非糖尿病患者入院后2次以上,满足空腹血糖≥7.0 mmol/L或随机血糖≥11.1 mmol/L;③新疆医科大学第二附属医院为首诊医院;④临床资料完整。排除标准:①患有精神类疾病;②患有血液病疾病;③患有主要脏器功能障碍;④患有恶性肿瘤;⑤近期接受过放化疗;⑥既往存在糖尿病。根据患者是否存活分为生存组72例和死亡组104例。本研究已通过医学伦理委员会审批,患者及其家属对本研究知情同意。
1.2 方法 收集患者入院资料,记录患者的年龄、性别、病史、心率、平均动脉压、身高、体重、BMI等基本资料及住院时血糖浓度及SOFA评分。记录治疗情况(血管活性药物、机械通气等)及28 d存活情况。所有患者在入住ICU时和空腹8~10 h晨起抽取静脉血细胞标本及生化分析标本,针对生化分析标本,离心20 min(3000 r/min),分离血清、血浆后在-20℃下保存用于检测。采用罗氏日立8000全自动生化分析仪测定血糖浓度、肌酐、胆红素,严格按照说明书进行。血细胞分析标本采用EDTA抗凝血,通过全自动血液分析仪(MindrayBC-5390)检测外周血细胞计数(白细胞、血小板),获取SOFA评分相关指标,严格按照说明书进行。在入住ICU开始治疗前,行SOFA评分评估患者的病情严重程度,SOFA评分包括6大部分,总分0~24分,分值越高,病情越严重。
1.3 统计学方法 采用SPSS 27.0软件对所得数据进行分析,满足正态性的计量资料以()表示,采用t检验;计数资料以[n(%)]表示,组间比较采用χ2检验;偏态分布的计量资料以[M(IQR)]表示,采用非参数Mann-WhitneyU检验。采用Spearman相关性分析应激性高血糖及SOFA评分与脓毒症患者预后的相关性。采用单因素Logistic回归分析探讨脓毒症患者死亡的影响因素。采用多因素Logistic回归分析探讨脓毒症患者死亡的独立影响因素。绘制受试者工作特征(ROC)曲线分析应激性高血糖及SOFA评分对脓毒症患者的预测价值,曲线下面积(AUC)表示预测价值,并计算ROC、AUC及95%可信区间(95%CI),确定截断值,计算敏感度、特异度、约登指数。P<0.05表示差异有统计学意义。
2 结果
2.1 两组一般资料比较 脓毒症患者28 d的死亡率为59.09%(104/176),两组性别、高血压、冠心病、身高、体重、BMI、心率、平均动脉压比较,差异无统计学意义(P>0.05);死亡组年龄、感染部位、机械通气比例、活性血管药物比例、应激性高血糖水平、SOFA评分高于生存组,差异有统计学意义(P<0.05),见表1。
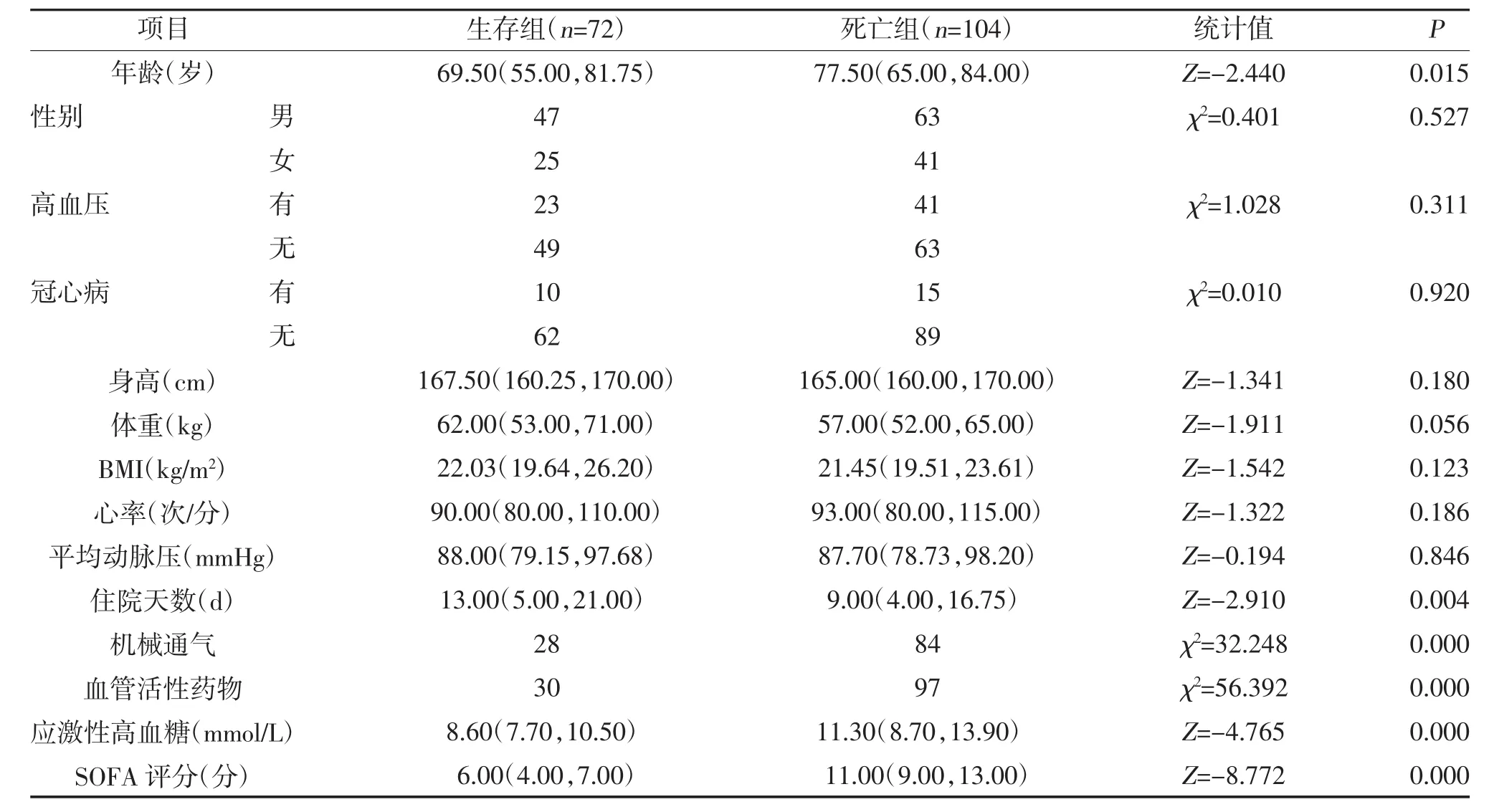
表1 两组一般资料比较[M(IQR),n]
2.2 脓毒症患者应激性高血糖水平与SOFA评分的相关性 经Spearman积矩相关分析结果表明,脓毒症患者应激性高血糖与SOFA评分呈正相关(rs=0.299,P<0.05)。
2.3 脓毒症患者预后的单因素Logistic回归分析 结果显示,年龄、住院天数、机械通气比例、血管活性药物比例、应激性高血糖浓度、SOFA评分是脓毒症患者预后的影响因素(P<0.05),见表2。将年龄、性别、心率等构建单因素Logistic回归方程。结果发现,年龄、住院天数、机械通气、血管活性药物、血糖浓度、SOFA评分对脓毒症患者的影响具有统计学意义;年龄越大、住院天数越长、有机械通气、使用血管活性药物、血糖浓度越高、SOFA评分越大,脓毒症患者的预后越差。
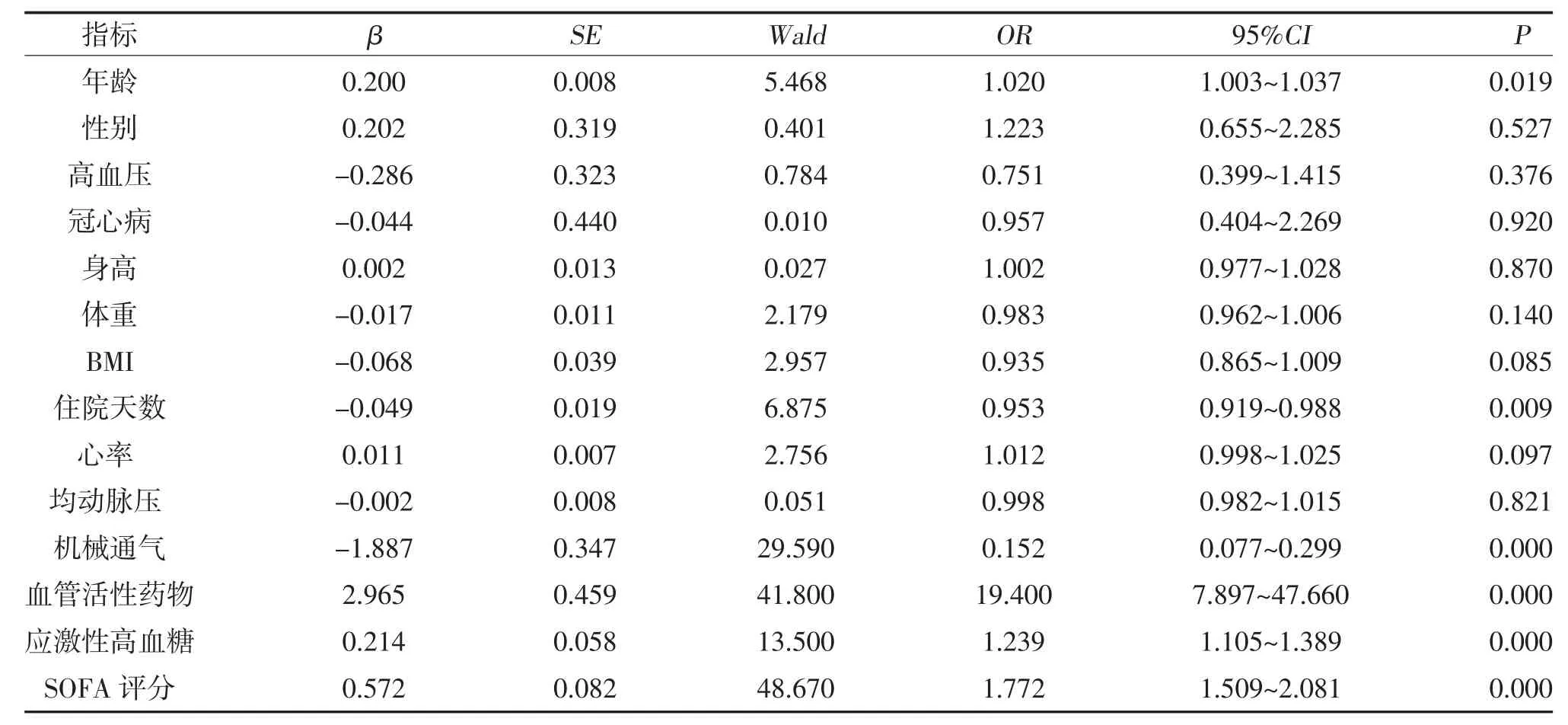
表2 脓毒症患者预后的单因素Logistic回归分析
2.4 脓毒症患者预后的多因素Logistic回归分析 将单因素Logistic回归分析中有统计学意义(P<0.1)的变量进行多因素Logistic回归分析,结果显示,血管活性药物、应激性高血糖、SOFA评分是脓毒症患者死亡的独立危险因素,见表3。将年龄、SOFA评分等构建多因素Logistic回归方程,结果发现SOFA评分、应激性高血糖、血管活性药物对脓毒症患者的影响具有统计学意义。可见,SOFA评分、应激性高血糖、血管活性药物是脓毒症患者死亡的独立危险因素。
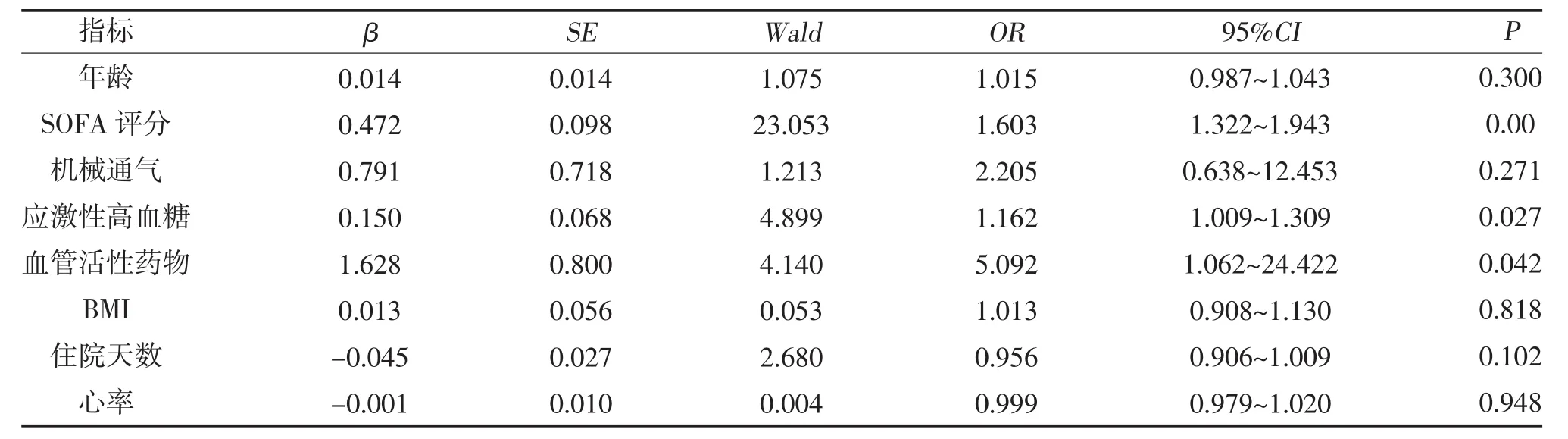
表3 脓毒症患者预后的多因素Logistic回归分析
2.5 应激性高血糖、SOFA评分及两者联合对脓毒症患者死亡的预测价值 应激性高血糖和SOFA评分联合预测脓毒症患者死亡风险的AUC高于两个指标单独预测,见表4、图1。
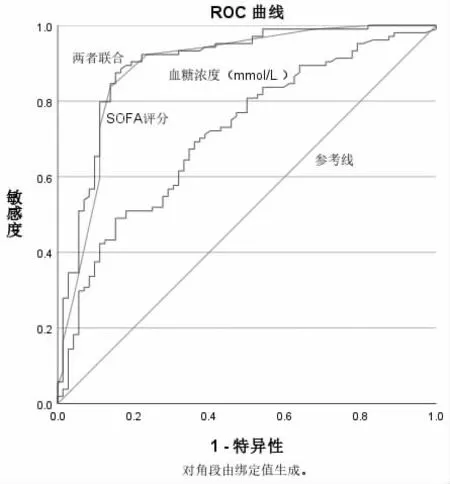
图1 应激性高血糖、SOFA评分及两者联合对脓毒症患者死亡预测的ROC曲线
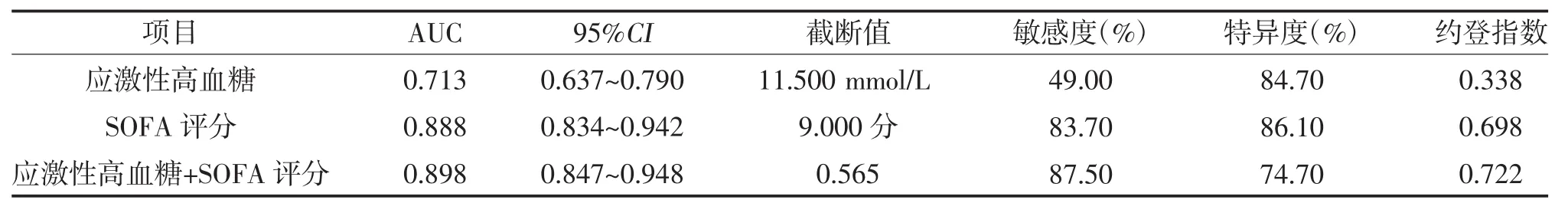
表4 应激性高血糖、SOFA评分及两者联合对脓毒症患者死亡的预测价值
3 讨论
应激性高血糖常见于脓毒症患者[9]。血糖浓度过高会导致脓毒症患者预后较差。有相关研究表明[10,11],脓毒症在短时间内死亡的概率为17.00%~70.75%。而在本研究中,脓毒症患者28 d的死亡率为59.09%,说明脓毒症患者的病死率较高,预后不良,积极主动寻找早期能够预测脓毒症患者预后的相关指标,及早的进行评估和治疗,在一定程度上能够改善脓毒症患者的预后。
本研究结果表明,应激性高血糖浓度>11.500 mmol/L、SOFA评分>9.000分是脓毒症患者死亡的危险因素。应激性高血糖是指机体在发生创伤以及炎症感染等情况下,短期血糖异常升高的一种现象[12,13],具体的相关原理或许是机体自身的促进分解代谢激素(包括糖皮质激素、胰高血糖素、生长激素、儿茶酚胺等)、细胞因子和一些炎性介质的增多,继续发展可导致外周组织胰岛素促发的葡萄糖摄取和利用能力下降[14],从而导致应激性高血糖的发生。目前研究发现[15,16],应激性高血糖也可发生在自发生性脑出血患者、急性胰腺炎器官衰竭患者等发生重大创伤应激情况中。因此,应激性高血糖可以预测脓毒症患者的预后。本研究中,死亡组应激性高血糖水平较生存组升高(P<0.05),表明应激性高血糖在死亡组患者中呈现高表达,或许与机体炎症反应有关,导致体内糖代谢紊乱,进一步发展为高血糖状态。
SOFA评分即序贯器官衰竭评估,最初被描述为脓毒症相关器官衰竭评估,该评分在评估一系列危重疾病急性发病率方面的效用很早就被认可[17],是目前临床使用较多的评分,主要用于评估疾病的严重程度,通过评估6个器官系统来评估患者疾病的严重程度[18],分值越高,病情越重。SOFA评分不仅对诊断脓毒症、评估病情有一定价值[19],而且对预测脓毒症患者的预后[20]也具有一定的价值,如果采用多种评估方法进行联合评估或许会获得更好的预测效果。本研究结果表明,脓毒症患者死亡组的应激性高血糖浓度水平、SOFA评分与生存组有差异。进一步使用多因素的Logistic回归分析显示,SOFA评分、应激性高血糖是脓毒症患者死亡的独立危险因素。Spearman积矩相关分析结果表明,应激性高血糖与SOFA评分呈正相关,随着应激性高血糖的水平不断变化也会影响SOFA评分。另外,ROC曲线显示,入院时应激性高血糖浓度联合SOFA评分预测脓毒症患者28 d死亡风险的价值高于两个指标单独预测。因此,应激性高血糖对脓毒症患者的预后有一定的预测价值,与SOFA评分联合检测有助于提高预测的准确性。
综上所述,应激性高血糖水平升高和SOFA评分升高可能提示脓毒症患者病情较重及预后不良,两者联合检测对评估脓毒症患者预后具有较高的指导意义。但本研究为单中心研究,纳入的病例数有限,剔除了部分不符合研究标准患者,其结果可能存在一定的偏倚。因此,仍需多中心、扩大样本量的研究进一步评价应激性高血糖及和SOFA评分对脓毒症患者预后的评估价值。
