种植时机对老年合并牙周感染患者种植治疗的影响
2023-11-07王彦梅周允芝何家才
王彦梅 周允芝 何家才
(安徽医科大学口腔医学院 安徽医科大学附属口腔医院 安徽省口腔疾病研究重点实验室,安徽 合肥 230032)
慢性牙周炎是口腔科常见的疾病,是导致患者牙列缺损缺失的主要原因〔1〕,尤其是老年患者,由于免疫功能低下及对口腔卫生清洁认识不足等原因,更易导致罹患慢性牙周炎,影响生活质量〔2〕。近年来,多采用口腔种植技术对牙列缺损缺失进行修复,不仅具有良好的舒适度,而且能很好地满足患者对美观和咀嚼功能的需求〔3〕,但对于由慢性牙周炎所导致牙列缺损的患者,是否适合实施口腔种植治疗仍存在争议。有研究认为〔4〕,采用种植修复技术对稳定期慢性牙周炎造成的牙列缺损进行修复,修复后的近期疗效值得肯定。但有部分学者表明〔5〕,进行口腔种植后,种植体周围炎和牙周炎致病菌有关,且致病菌可能会导致牙槽骨吸收,造成种植体松动,以致脱落,从而降低种植成功率。然而,有研究表明〔6〕牙周炎致病菌和种植体周围炎之间并没有必然的联系,种植前对牙周炎进行有效治疗,将疾病控制在稳定期,可以显著降低种植体的失败率,提高种植体固位稳定性,取得较好的临床效果。根据种植时机的不同可将种植治疗分为延期种植、早期种植和即刻种植〔7〕,延期种植治疗周期长,但风险偏低,是在拔除患牙后16 w或更长时间将种植体植入〔8〕,即刻种植是指在患牙拔除后即刻植入种植体,虽然愈合期短,但相较于延期种植,其手术次数少,然而引起牙周炎的致病微生物可能会对骨整合产生干扰〔9〕,从而影响种植成功率。本文旨在深入探讨种植时机对老年合并牙周感染患者种植治疗的影响。
1 资料与方法
1.1一般资料 选取安徽医科大学附属口腔医院自2021年3月至2022年1月的86例老年牙周感染患者。纳入标准〔10〕:①患者均符合慢性牙周炎诊断标准;②慢性牙周炎病史>1年;③无种植禁忌证;④近1个月内未使用抗菌药物;⑤年龄65~75岁。排除标准〔10〕:①患牙牙根位置、角度欠佳者;②有严重心、肝、肾等重要脏器功能障碍者;③有凝血功能障碍者;④有糖尿病或骨质疏松等疾病者;⑤有吸烟史且难以戒断者;⑥患者有精神疾病,存在严重的认知障碍。以双盲、随机的方法将患者均分为两组,患者均知情了解并配合本次研究。对照组男20例,女23例,平均年龄(69.48±3.16)岁,病情:轻中度36例,重度7例,病程1~2年,平均(1.68±0.35)年,患牙分布:上前牙12例,上前磨牙5例,上磨牙6例,下前牙10例,下前磨牙6例,下磨牙4例,种植体43枚(均为单牙种植)。观察组男25例,女18例,平均年龄(68.18±3.24)岁,病情:轻中度35例,重度8例,病程1~2年,平均(1.52±0.43)年,患牙分布:上前牙11例,上前磨牙4例,上磨牙8例,下前牙13例,下前磨牙4例,下磨牙3例,种植体43枚(均为单牙种植)。两组一般资料差异无统计学意义(P>0.05)。
1.2干预方法 患者均在种植前接受系统的牙周治疗,于治疗后4 w,通过世界卫生组织(WHO)牙周指数〔11〕对患者牙周状况进行评估,评估后符合种植适应证则可进行种植修复术。对照组进行延期种植:对患者进行全面口腔检查,龈上采用洁治,龈下采用刮治,使用浓度为3%的过氧化氢溶液对牙周袋进行充分冲洗,确保将牙周炎控制在稳定期。术前采用X线片对患者牙列缺损情况进行检查,再将患牙拔除后对牙槽窝及其周围肉芽组织进行彻底清理,于清理后在牙槽窝处钉入小钛钉,作为定位点,16 w后于此点预备种植窝,采用黏膜下愈合的方式植入种植体,并用4-0可吸收线进行间断缝合,减少术中创伤,顺利完成手术。术后1 w内予患者漱口液含漱,保持其口腔清洁,常规使用抗生素进行预防性抗感染,术后3~4个月完成修复。观察组在拔除患牙后即刻进行种植,其余同对照组。
1.3种植成功率及术后1年种植体留存率 种植成功标准为:种植体无松动,且周围牙槽骨横向骨吸收小于其厚度的1/3,且X线检查提示种植体周围无透射区;患者无明显疼痛、异物感,可正常咀嚼,无种植体相关感染;种植体半年内未脱落〔12〕。于术后1年随访,观察患者种植体留存情况,记录结果并汇总分析。
1.4探诊深度(PD)检测〔13,14〕在术前及术后3、6、12个月,使用专用探针,测量并记录袋底和种植体唇舌面近中、中央及远中黏膜边缘的距离,对结果进行汇总分析,取平均值,平均值越高表明出现感染的可能性越大。
1.5种植体松动度及牙龈出血指数(BI)比较〔15〕以水平移动距离为参考,测量并记录种植体松动度;使用专用探针检测牙龈出血指数。
1.6红色美学量表(PES)〔16〕在修复后3、6、12个月,采用PES将患牙与对侧同名健牙比较,比较变量包括牙龈高度、颜色、质地、龈缘外形和牙槽嵴缺损情况等,每个变量0~2分,总分0~14分,分值越高提示美学效果越好。
1.7种植体颈部骨吸收量〔17〕分别在术前和术后各时间点,采用平行投照的方式拍摄患者根尖片,对患者种植体肩台和种植体-骨结合最高点之间的距离进行测量并记录,计算术前和术后各时间点距离之差,骨吸收量的数值即为距离差值,差值越大,表明术后恢复越好。
1.8生活质量影响程度量表(OHIP-14)〔18〕在修复后3个月采用OHIP-14对患者生理疼痛、社交障碍、功能障碍及身心障碍进行评分,每项得分0~4分,所得评分越低表明生活质量越好。
1.9统计学处理 采用SPSS26.0软件进行t检验、χ2检验。
2 结 果
2.1两组种植成功率及术后1年种植体留存率比较 观察组与对照组种植成功率(均为100%)及种植体留存率〔41例(95.35%)、40例(93.02%)〕无统计学差异(P>0.05)。
2.2两组术前及术后各时点PD比较 术前两组PD差异无统计学意义(P>0.05),术后3、6、12个月观察组显著高于对照组(P<0.01),见表1。

表1 两组术前及术后各时点PD比较
2.3两组种植体松动度及BI比较 两组种植体松动度及修复后6个月BI差异无统计学意义(P>0.05),观察组修复时BI显著高于对照组(P<0.05),见表2。
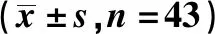
表2 两组种植体松动度及BI比较
2.4两组术后各时点PES评分比较 观察组术后3个月PES评分显著高于对照组(P<0.05),两组术后6、12个月PES评分差异不显著(P>0.05),见表3。
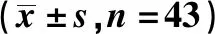
表3 两组术后各时点PES评分、颈部骨吸收量比较
2.5两组术后不同时间点种植体颈部骨吸收量比较 两组术后各时点种植体颈部骨吸收量无显著差异(P>0.05),见表3。
2.6两组OHIP-14评分比较 观察组生理疼痛、社交障碍、功能障碍、身心障碍评分显著低于对照组(P<0.001),见表4。
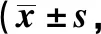
表4 两组OHIP-14评分比较分,n=43)
3 讨 论
慢性牙周炎是常见的口腔慢性疾病,具有感染性和破坏性,引起牙周炎的致病微生物会侵犯牙槽骨及牙齿支持组织,也因此导致中老年人群的牙列缺损〔18〕。目前对牙列缺损进行修复的主要技术是口腔种植修复,且根据种植时间的不同,分为即刻和延期种植〔19〕。有研究报道〔20〕,牙周健康者在拔牙后进行口腔种植修复,长期疗效比牙周炎患者显著,这是由于引起牙周炎的致病微生物,对种植后骨整合有一定程度干扰,会降低种植体的成功率。因此,曾经认为重度慢性牙周炎患者不适宜进行即刻种植。但也有研究发现〔21〕,即刻种植与延期种植的远期疗效并没有显著差异,且即刻种植可以避免延期种植需要二次手术的问题,不仅如此,即刻种植还可以有效避免拔除患牙后面临的牙槽骨过度吸收问题。尽管如此,在进行种植修复术时为保持种植后种植体初期有良好的稳定性,应尽量减少术中拔牙时所造成的创伤,减少创伤也对创面缝合有利,从而减少种植后感染的发生率。有研究证实〔22〕,术前和术后有效控制感染是提高种植成功率的关键,同时,对残留在牙槽窝内的肉芽组织进行彻底清除也是成功的重要因素〔22〕。
本研究显示,延期与即刻种植均有较好的种植效果。牙周探诊是临床上用来检查牙周炎的一种常用方法,当PD>4 mm时,表明存在感染,PD越大,提示有较高的种植体周围炎发生率〔23〕。本研究显示相比于延期种植,即刻种植所造成的PD较大。此外,提示患者种植体周围组织均无明显细菌感染,可以看出种植前后对患者进行感染控制均取得了良好效果。本文结果提示即刻种植牙龈出血量高于延期种植,分析原因在于延期种植延长了牙槽窝愈合时间,有助于种植的初期稳定,减少牙龈出血。
随着种植技术的不断发展,人们进行种植修复不仅注重于恢复咀嚼功能,同时也更加注重口腔的美学效果〔24〕。可以使用牙龈PES评分对种植体周围的软组织健康状态进行评估。本研究结果表明即刻种植相较于延期种植,可以更快取得较好的美学效果,分析原因在于即刻种植不仅可以减少牙槽骨的吸收,有效避免了附着龈的丧失,同时也有助于软组织的重塑,利于种植体周围的软组织恢复〔25〕。本研究还表明,即刻种植与延期种植均对种植体颈部骨吸收有较好的促进作用。观察组修复后3个月的OHIP-14评分显著低于对照组,原因在于相比于延期种植,即刻种植可以缩短治疗时间,减少手术次数,因此可以减轻患者疼痛,提高患者的生活质量。
综上,老年慢性牙周炎患者在病情处于稳定期后,进行拔牙后即刻种植与延期种植均可以取得良好的临床疗效,即刻种植会导致较大的PD和牙龈出血量,但可以缩短治疗时间,提高生活质量。延期种植与即刻种植均需在种植前根据患者具体情况,选择适合的治疗方案,控制牙周炎使其处于稳定期,术中彻底清理牙槽窝组织,术后嘱患者含漱口水清洁口腔,合理使用抗生素对感染进行控制,以确保种植效果。
