急性缺血性脑卒中患者预后不良的影响因素及生存分析研究
2023-11-06何丽丽马鹏珍谢颖桢宋文英古金晓王秋月梁笑笑陈婷婷李伟荣
何丽丽,马鹏珍,谢颖桢,宋文英,古金晓,王秋月,梁笑笑,陈婷婷,李伟荣
(1. 北京中医药大学东直门医院,北京 100700; 2. 北京中医药大学房山医院,北京 102401;3. 太原市中心医院,山西 太原 030009)
脑卒中作为我国成人致死致残的首位病因,严重影响着人们的生活质量及生命健康。据报道,脑卒中患者3个月~1年的复发率为6.8%~14.7%[1]。其中,大约80%的脑卒中可归为缺血性脑卒中[2],因此缺血性脑卒中的预防管理对改善患者预后至关重要。目前临床上对缺血性脑卒中的二级预防管理多是集中在对危险因素的控制,本研究在传统危险因素的基础上,结合中医证候及疾病严重程度、影像学特点研究缺血性脑卒中患者预后不良影响因素,并构建预测模型,旨在探索个体化和更有效的二级预防模式。
1 资料与方法
1.1诊断标准 ①西医诊断标准:以《中国急性缺血性脑卒中诊治指南2018》[3]为依据。②中医诊断标准:以国家中医药管理局医政司脑病急症协作组1996年制定的《中风病诊断与疗效评定标准(试行)》[4]为依据。③缺血性中风复发的判定标准:a. 患者原有神经功能缺损加重或出现新的神经功能缺损,且持续存在时间>24 h,并且排除出血转化,有影像学证据;b.影像学检查显示梗死病灶的增加,从发病时的1个变为多个,或原有病灶面积增大;c. 患者复发时未于初次就诊医院医治,经电话随访时告知临床医生,并出现复发症状;d. 随访过程中患者出现急性心肌梗死、脑出血。符合上述任何一项即可判定为复发。
1.2纳入标准 ①符合中医中风病和西医脑卒中诊断标准;②发病7 d内;③年龄35~85岁;④签署知情同意书,配合临床资料采集。
1.3排除标准 ①短暂性脑缺血发作患者;②脑出血或蛛网膜下腔出血患者;③由脑肿瘤、脑外伤、镰状细胞疾病、血管夹层、血液病等引起卒中者;④严重感染、严重肝肾功能损害者;⑤精神障碍或严重痴呆者;⑥拒绝签署知情同意书,不配合调查者。
1.4研究对象 研究病例为2020年9月—2021年10月于北京中医药大学东直门医院、北京中医药大学房山医院、太原市中心医院收治的323例急性脑梗死患者。本研究经北京中医药大学东直门医院医学伦理委员会审核通过(DZMEC-KY-2018-15)。
1.5研究方法 对所有患者进行为期1年的随访,收集以下资料。①一般资料:包括姓名、性别、年龄、基础疾病、烟酒史、诱因、入院血压;②中医症状:对中风发病7 d内的患者于入院当天采集患者四诊信息,并经《缺血性中风证候诊断量表》进行证候判断[5];③量表学评价:收采患者Essen卒中风险评分量表(ESRS)、神经功能缺损评分量表(NIHSS)评分;④影像学检查:经头颅MRI或CT判断为急性缺血性脑梗死,并对新发梗死灶数量进行单发(<2个)或多发(≥2个)区分(分为单发梗死灶组和多发梗死灶组)。最后排除数据不全15例,失访31例(9.59%),共获得有效病例277例。
1.6预后评估 根据改良Rankin量表(mRs)评估患者预后,将患者分为预后良好组(mRs评分0~2分)204例和预后不良组(mRs评分3~6分者和复发者)73例;随访过程终点事件定义为复发和全因死亡。对不同预后患者影响因素进行单因素及多因素分析,并构建预测模型,采用ROC曲线对影响因素及预测模型进行预测价值分析;分析梗死灶数对患者预后的影响,采用Kaplan-Meier生存曲线评价不同梗死病灶数患者的生存率。
1.7统计学方法 采用SPSS 25.0 统计软件进行统计分析。计数资料采用频数和百分比表示,组间比较采用卡方检验。计量资料符合正态分布的采用均数±标准差表示,组间比较采用两独立样本t检验;不符合正态分布或方差齐性检验的资料采用M(Q1,Q3)表示,组间比较采用非参数秩和检验。多因素分析采用Logistic回归分析。所有的统计学检验均采用双侧检验,P<0.05 为差异有统计学意义。
2 结 果
2.1不同预后患者影响因素单因素分析 将年龄、性别、诱因、基础疾病、烟酒史、入院血压、NIHSS评分、ESRS评分、梗死病灶数、中医证候纳入研究进行单因素分析。与预后良好组比较,预后不良组患者年龄偏大,以女性多见,既往多有冠心病、房颤、缺血性脑卒中/短暂性脑缺血发作,史,脑梗发作次数多,NIHSS评分及ESRS评分高,梗死病灶多发,但吸烟饮酒史比例低,差异均有统计学意义(P均<0.05);2组患者诱因、入院血压、中医证候比较差异均无统计学意义(P均>0.05)。见表1。

表1 急性缺血性脑卒中不同预后患者影响因素单因素分析
2.2不同预后患者影响因素多因素分析 纳入单因素分析有差异因素构建多因素Logistic回归方程,发现年龄[OR=1.054,95%CI(1.012~1.096),P<0.05]、梗死病灶数[OR=3.627,95%CI(1.778~7.166),P<0.001]、NIHSS评分[OR=1.092,95%CI(1.006~1.189),P<0.05]对不同预后患者的影响差异有统计学意义,见表2。由此得出预测模型为Y=-6.532+0.052年龄+1.288梗死病灶数+0.088NIHSS评分。
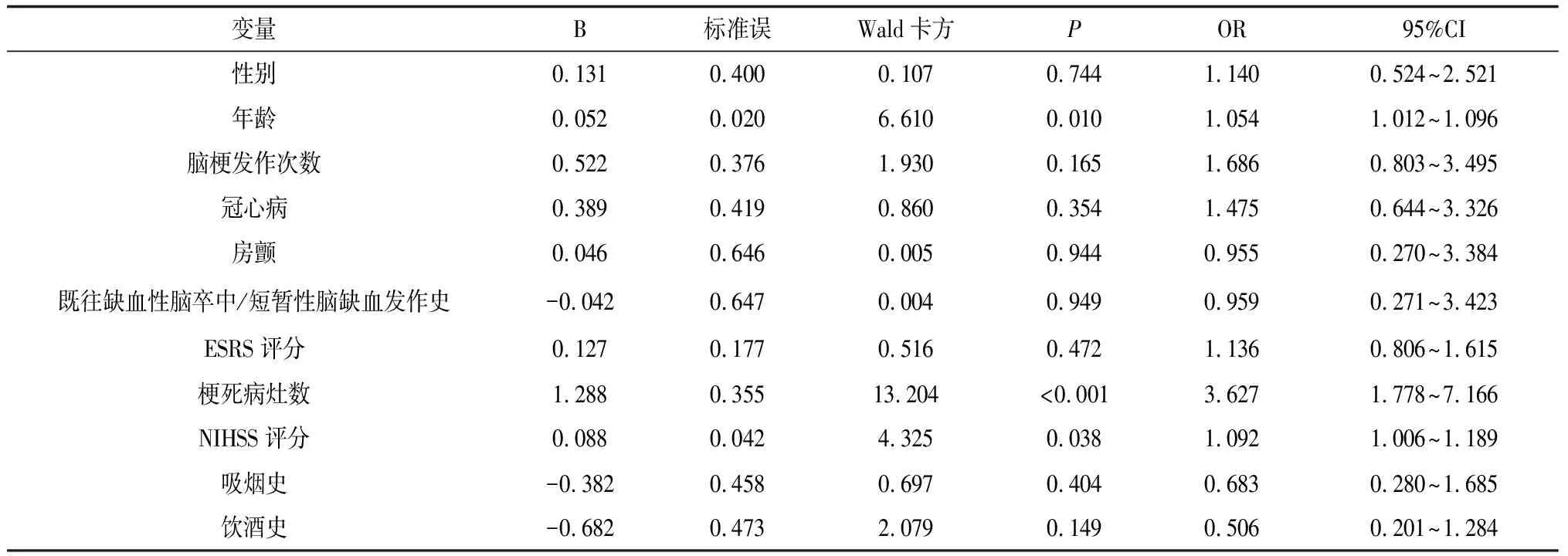
表2 急性缺血性脑卒中不同预后患者影响因素Logistic回归分析
2.3不同影响因素及预测模型对预后不良患者的预测价值 将年龄、梗死病灶数、NIHSS评分和预测模型进行ROC曲线分析,结果显示预测模型对预后不良患者的预测能力[AUC 0.787,95%CI(0.729~0.845)]高于年龄[AUC 0.728,95%CI(0.658~0.798)]、NIHSS评分[AUC 0.670,95%CI(0.598~0.743)]和梗死病灶数[AUC 0.657,95%CI(0.585~0.729)](P均<0.05),且预测模型预测的敏感度为68.5%,特异度为77.8%,最佳截断值为-0.574。见图1。
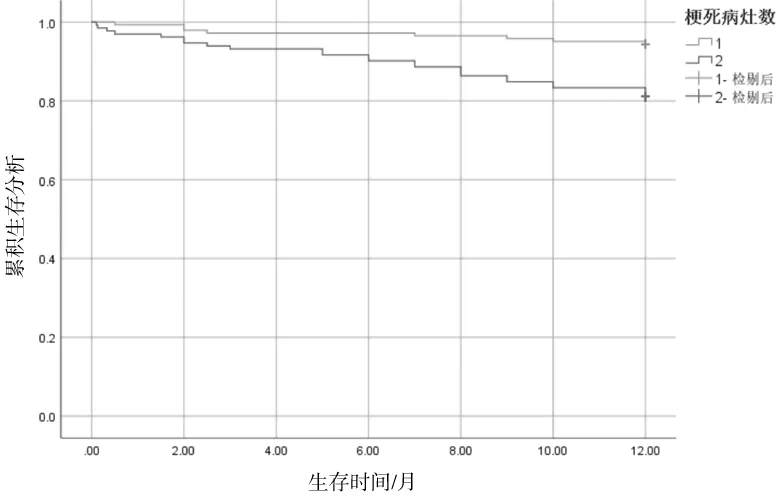
图1 不同影响因素及预测模型ROC曲线
2.4梗死病灶数对脑梗死患者预后的影响
2.4.1不同梗死病灶数患者的临床资料比较 多发梗死灶组患者既往房颤史比例、NIHSS评分均高于单发梗死灶组患者(P均<0.05),中医证候气虚证、阴虚证差异虽未见统计学意义,但高于单发梗死灶组患者;单发梗死灶组患者中风证患者占比高于多发梗死灶组患者,差异有统计学意义(P<0.05);2组患者年龄、性别、烟酒史、入院血压、ESRS评分比较差异均无统计学意义(P均>0.05)。见表3。

表3 不同梗死病灶数患者临床资料比较
2.4.2不同梗死病灶数患者的随访结果比较 在277例急性脑梗死患者1年的随访时间内,共35例(12.63%)患者发生了终点事件,其中23例(8.3%)患者复发,12例(4.3%)患者死亡。2组患者复发率、全因死亡率和复合终点事件率比较差异均具有统计学意义(P均<0.05),且多发梗死灶组显著高于单发梗死灶组。见表4。

表4 不同梗死病灶数患者终点事件比较 例(%)
2.4.3不同梗死病灶数患者终点事件生存分析 随着时间的延长,多发梗死灶比单发梗死灶患者复发事件生存率下降明显(Log-rankP<0.05),多发梗死灶比单发梗死灶患者复合终点事件(全因死亡和复发)生存率下降明显(Log-rankP<0.01)。见图2、图3。
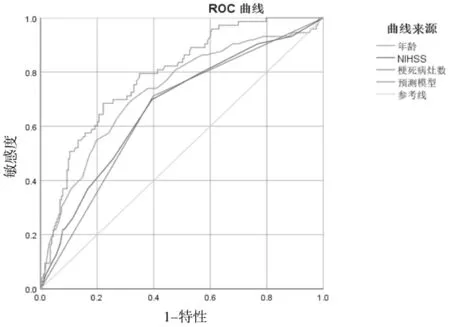
图2 复发事件生存分析函数

图3 复合终点事件生存分析函数
3 讨 论
3.1年龄、疾病严重程度与预后 年龄是影响卒中患者预后的不可干预因素之一。中医认为缺血性脑卒中是本虚标实之证,病机为气血亏虚导致血瘀不畅,经脉失养,脑络受阻,内虚邪中,从而出现偏瘫、口角歪斜、言语不能等症状。《内经》早已认识到人体衰老的生理变化,“年四十,阴气自半也,起居衰矣”,说明中年以上人群是中风高发人群。有研究显示[6],年龄是非糖尿病患者首发缺血性卒中后1年时转归不良的独立预测因素。高龄会显著增加非洲裔加勒比人群首发卒中后1年的转归不良风险[7]。在未确定来源的栓塞性中风中,年龄是患者复发和死亡的有力预测因子,与<60岁患者相比,>80岁患者预后不良风险是其3~8倍[8]。NIHSS是一种用于评估中风严重程度的可量化量表,被广泛用于中风严重程度和预后评价研究。有研究表明,入院NIHSS评分与中风的短期预后和长期预后相关。入院时NIHSS评分与出院时mRs评分相关,入院时NIHSS评分增加是缺血性卒中患者预后不良的危险因素[9]。入院时NIHSS评分也与3年后血管源性死亡相关[10]。对于高龄急性缺血性脑卒中患者,NIHSS评分>4分是其复发的独立危险因素[11]。本研究经过单因素和多因素分析均显示,年龄和入院NIHSS评分是缺血性脑卒中患者1年预后不良独立危险因素,与既往研究结果类似。这可能是因为高龄患者基础疾病较多,动脉粥样硬化程度较重,并发症较多,导致患者预后较差;入院NIHSS评分较高患者神经功能缺损较重,病情严重导致患者预后不佳。
3.2梗死病灶数与预后 既往有研究影像学参数与脑梗患者严重程度与预后的关系。有研究表明[12],梗死体积与NIHSS评分显著相关,尤其在前循环梗死中,说明梗死体积越大,患者病情越重。与单侧脑桥梗死相比,双侧脑桥梗死病情更重,NIHSS评分高,基底动脉重度狭窄或闭塞,多伴其他部位梗死[13]。而病情严重程度与患者预后密切相关。在短暂性脑缺血发作和轻型卒中患者的随访研究中发现,梗死数量是ABCD2评分为低风险患者1年卒中复发的独立预测因素[14]。通过对急性缺血性中风患者长期随访观察发现,颅内多部位梗死患者其复发风险是单部位梗死患者的4.328倍,多部位梗死是患者复发的独立危险因素[15]。
多发梗死灶患者危险因素及病因分析显示,年龄、高血压、心房颤动是多发梗死灶的危险因素,动脉粥样硬化血栓形成是一侧半球多发梗死灶患者主要病因,心源性栓塞是双侧半球多发梗死灶主要病因[16]。与非房颤卒中相比,房颤卒中患者以双侧受累、多发梗死灶为特点[17]。低灌注性脑梗死是动脉粥样硬化型脑梗死中导致多发梗死灶的主要原因,低灌注性脑梗死影像学特点病灶多在皮质及交界区[18]。有研究显示,双侧脑梗死的短期转归不良率较高,NIHSS评分较高是双侧脑梗死患者转归不良的独立危险因素[19]。
多发梗死灶也与中医证候特点密切相关。急性期脑梗死磁共振DWI序列影像学表现与中医辨证相关性研究显示,气虚血瘀和阴虚风动证以多发病灶为主,风火上扰证和风痰阻络证以单发病灶为主[20]。脑分水岭梗死是低灌注脑梗死的典型表现,据研究分析,脑分水岭梗死与气虚证密切相关[21]。探讨脑分水岭梗死急性期中医证候与预后的关系,预后不良组入院NIHSS评分、气虚证、脑灌注成像提示低灌注者明显多于预后良好组,是脑分水岭梗死预后不良的独立危险因素[22]。
本研究显示,多发梗死病灶数是急性脑梗死患者1年预后不良的独立危险因素,同时也是终点事件(包括复发、全因死亡、复合终点事件)的影响因素,多发梗死病灶的患者1年的累计生存率较单发梗死灶患者下降明显;房颤和入院NIHSS评分高是多发梗死病灶患者的临床特点,中医证候以气虚和阴虚证为主。
综上所述,本研究将入院发病严重程度、中医证候、影像学参数考虑在内,得出年龄、入院NIHSS评分、梗死病灶数是急性脑梗死患者预后不良的独立危险因素,联合预测价值高于单独各项预测价值。同时发现多发梗死灶患者的临床特点以气虚、阴虚证候多见,多存在房颤,且入院病情较重,预后较差。
利益冲突:所有作者均声明不存在利益冲突。
