游离上臂外侧皮瓣修复舌癌术后软组织缺损的临床应用
2023-11-03崔捷陈杰黄文孝魏明辉朱伟谕梁龙飞钟外生
崔捷,陈杰,黄文孝,魏明辉,朱伟谕,梁龙飞,钟外生
(1.国家癌症中心 国家肿瘤临床医学研究中心 中国医学科学院北京协和医学院肿瘤医院深圳医院 头颈外科,广东 深圳 518000;2.湖南省肿瘤医院 中南大学湘雅医学院附属肿瘤医院 头颈外科,湖南 长沙 410013)
舌癌是最常见的口腔恶性肿瘤,根治性手术获得了较为满意的5年生存率,但是手术造成舌软组织缺损,影响舌的功能和外观。对于舌缺损超过1/3以上的患者,常需要皮瓣修复重建舌缺损。游离上臂外侧皮瓣由于其质地柔软,厚度合适,供区损伤小的优点,在头颈部缺损修复的应用逐渐增多。本研究回顾性分析2019年6月—2021年9月应用游离上臂外侧皮瓣一期修复32例舌癌切除术后舌组织缺损经验,现总结报道如下。
1 资料与方法
1.1 临床资料
收集2019年6月—2021年9月收治的32例舌癌患者,男25例,女7例,其中16例患者体重指数大于24%。病理类型:高分化鳞癌24例,中分化鳞癌8例;病灶均位于舌腹侧,大小2.5 cm×1.5 cm~5.0 cm×3.5 cm,术后病理按照AJCC第八版分期:pT2N0MO 15例;pT2N1MO 5例;pT2N2MO 5例;pT3N0MO 3例;pT3N1MO 1例;pT3N2M0 3例。
1.2 手术方法
原发灶切除和游离上臂外侧皮瓣的制备由两组医生同时分开进行。
1.2.1 原发灶切除组 术前根据患者B超、增强CT/MRI检查,颈部淋巴结cN0患者24例,行患侧Ⅰ~Ⅲ区和/或健侧Ⅰ区淋巴结清扫;cN+患者8例,行患侧Ⅰ~Ⅴ区和健侧Ⅰ~Ⅲ区淋巴结清扫。然后消毒口腔,采取不裂开下唇的手术方式切除患侧半舌,术中保留0.5~1.0 cm宽的口底黏膜、肌肉,保留患者牙齿,将颈部淋巴结清扫的标本连同患侧口底肌肉、颌下腺、舌下腺及舌癌病灶整块切除。术中切缘送快速病理检查,证实切缘阴性后,重新消毒、铺巾。
1.2.2 游离上臂外侧皮瓣的制备 分成4个步骤: ①皮瓣设计。术前多普勒血流探测仪确定上臂外侧区域穿支血管位置,皮瓣轴线位于三角肌止点与肱骨外上髁之间的连线后方1 cm,根据舌缺损面积和形状设计皮瓣。 ②皮瓣切取。患者取仰卧位,将上臂内旋,手掌放于腹部,保持肘部处于屈曲45°~60°的状态。切开皮瓣后缘至肱三头肌外侧头表面,向前解剖至肌间隔(即肱三头肌外侧头与肱肌、肱桡肌的间隙),此时可见血管穿支进入皮瓣,穿支数目2~4个,沿穿支血管向血管蒂分离。切开皮瓣前缘,直至肱肌、肱桡肌的表面,结扎血管蒂的远端,皮瓣完全游离后沿肱骨骨膜表面分离筋膜血管蒂。在肱肌与肱桡肌之间,可见桡侧副动脉的前支与桡神经伴行,结扎桡侧副动脉前支,沿桡侧副动脉向上解剖,若需要血管蒂较长时,可切开三角肌止点,追踪至桡侧副动脉起点处的肱深动脉。结扎离断血管蒂后将皮瓣用肝素盐水纱布包裹转移至舌缺损处。供瓣区予以彻底止血后,留置负压引流管,逐层缝合。③舌体修复与血管吻合。将皮瓣放置于患侧颈部,4-0可吸收缝线从颈部将皮瓣与舌根间断缝合,再将皮瓣通过口底缺损牵引至口腔,并缝合固定,于显微镜下将上臂皮瓣血管动脉与受区甲状腺上动脉或面动脉吻合,伴行静脉与受区颈内静脉端侧吻合和/或面静脉端端吻合,确认皮瓣血运良好,血管蒂无迂曲、卡压和扭转,彻底止血、冲洗,留置负压引流管,分层缝合和关闭颈部伤口。④术后处理。术后卧床休息,头部局部制动72 h,予抗凝、解痉、抗感染、营养支持等治疗,给予雾化吸入和口腔护理,24 h后缓慢给予鼻饲营养。术后24 h内每1 h观察1次,术后48~72 h每3 h观察1次,72 h后则改为6 h观察1次,观察伤口有无出血,以及皮瓣的颜色、质地、皮温、毛细血管充盈试验、皮瓣对针刺的出血反应。
1.3 统计学方法
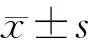
2 结果
术后颈部淋巴结转移pN1患者6例,pN2患者8例。对于Ⅲ、Ⅳ期患者建议术后辅助放疗,本组17例患者中有14例患者在术后4~6周接受放疗和化疗的辅助治疗。
32例患者游离上臂外侧皮瓣制备顺利,皮瓣大小为7.5 cm×4.0 cm~14.0 cm×6.0 cm,平均血管蒂长度(8.24±1.37)cm,平均厚度为(0.85±0.40)cm;穿支数量为2~4支;皮瓣动脉口径(1.43±0.41)mm,静脉口径(2.15±0.52)mm。吻合动脉:甲状腺上动脉30例,面动脉2例;吻合1条静脉26例,吻合2条静脉6例。供区均直接拉拢缝合,31例皮瓣顺利成活,1例患者术后6 h出现皮瓣颜色苍白,床旁观察考虑动脉危象,急诊行皮瓣探查,术中发现为动脉吻合口栓塞,重新吻合动脉后,皮瓣血运恢复。1例患者术后第4天因静脉血栓导致皮瓣坏死,改用游离股前外侧皮瓣再次修复成功。皮瓣一期成功率96.9%(31/32),术后未发生其他严重并发症。术后患者平均住院9(6~24)d。术后随访7~22个月,平均11个月,随访期间舌局部无复发,口腔内皮瓣外形良好,发音较清晰,能顺利进食半流质饮食或普食。上臂供区切口线性瘢痕愈合,肘关节及腕关节活动正常,上肢肌力无影响,前臂轻度的感觉减退,患者可耐受。
3 典型病例
患者,男,36岁,身高172 cm,体重97 kg,因发现左侧舌缘肿块1月余入院,外院行舌肿物活检示:高分化鳞状细胞癌。诊断为左舌鳞状细胞癌 pT2NOM0 Ⅱ期。手术方式:左侧舌癌联合根治加左侧游离上臂外侧皮瓣修复术,肿瘤位于舌体腹后部分,术中保留了舌尖。游离上臂外侧皮瓣大小为10.0 cm×5.0 cm。血管吻合:皮瓣动脉与甲状腺上动脉端端吻合,静脉采用2.0 mm血管吻合器与面总静脉端端吻合。术后头部制动、抗炎、抗凝、静脉及胃管予以营养支持等处理。术后1周拔除胃管,术后10 d顺利出院。术后6个月复查,口腔内皮瓣外形良好,上臂切口愈合良好。见图1。

4 讨论
舌是重要的发音和进食器官,舌体的活动是说话和保持口腔卫生的基础,因此在确保安全切缘的舌癌根治术的同时,应尽量保留正常舌体组织,以改善舌癌患者术后功能。意大利学者Calabrese等[1-2]于2009年提出了舌癌切除的“间室外科”理念(compartmental tongue surgery, CTS), 即切除原发肿瘤及周围可疑肿瘤浸润或转移淋巴、肌肉、血管、腺体等组织,并且选择合适的修复方式重建舌解剖和功能缺损。经过10年来发展,舌癌间室外科切除技术得到了验证和普及。本研究中患者肿瘤局限在患侧,手术切除患侧半舌及口底肌肉、颌下腺、舌下腺和颈部淋巴结。6例舌缘后段肿瘤患者,手术保留了舌尖部组织,向后切除轮廓乳头线后方约1 cm处,所有患者保留了牙齿以及0.5~1.0 cm宽的口底黏膜和肌肉,需要修复的舌缺损组织约占舌体体积的50%。针对这样大的舌缺损范围,是否行游离皮瓣修复以及如何选择皮瓣进行修复是头颈外科医师面临的选择。很多学者[3-4]给出了肯定的答案,Ji等[3]认为,当舌部缺损面积达到50%及以上时,皮瓣修复以恢复舌的体积和功能非常必要,提高残舌的活动度和言语的清晰度。Takatsu等[4]认为尤其是针对保留了部分舌尖的患者,皮瓣修复增加了残舌的活动性,使得患者术后有更好的发音效果。
舌缺损修复方式很多[5-6],游离股前外侧皮瓣称为万能皮瓣,在头颈部软组织缺损中修复早已证实出其独特的优越性,在临床舌组织缺损的修复工作中广泛应用。然而,很多男性患者大腿外侧毛发较多,移植到口腔内,腿毛不容易脱落,影响口腔内黏膜感觉和遗留食物残渣出现口臭,甚至要拔毛,此外患者股前外侧穿支皮瓣相对臃肿,移植口腔术后暂时影响张口和口腔口咽部通气,加上术后舌活动受限,需行气管切开,增加了创伤和感染的风险,患者术后住院时间延长。
1982年中国学者Song等[7]第一次介绍上臂外侧皮瓣,1984年美国学者Katsaros等[8]对该皮瓣的解剖和临床应用进行了详细阐述,游离上臂外侧皮瓣有着许多皮瓣共同的优点:①皮瓣血管解剖恒定,制备简单;②皮瓣质地软,厚度适合,特别适合修复口腔内软组织缺损;③供区切口可拉拢缝合,无明显功能障碍。但是游离上臂外侧皮瓣在头颈部缺损修复的应用发展缓慢[9],包括舌癌术后缺损修复在内的应用和文献报道较少,最主要因素是皮瓣血管管径较细,增加了血管吻合的难度和皮瓣术后坏死的风险。虽然游离上臂外侧皮瓣血管管径较细和血管蒂较短,但是手术中尽可能牵开肱三头肌外侧头和三角肌肌间隙,解剖肱深动脉到肱骨下方。对于女性或者相对瘦的男性,肌肉没有那么发达,血管蒂很容易解剖到肱骨下方。对于较肥胖的患者,上臂肌肉发达,皮下脂肪较厚,解剖空间较小,此时应尽量向上解剖,到达肱深动脉,因为越靠近主干血管,皮瓣动静脉的管径越粗。文献报道[10],在动脉灌注的尸体标本上,改良制备以肱深动、静脉为血管蒂的上臂外侧皮瓣,动脉外径为(2.24±0.66)mm,静脉外径为(2.22±0.52)mm。笔者曾对2具尸体4侧上肢的上臂血管解剖也证实肱骨下方肱深动脉管径达到2.0 mm以上。本组病例手术中测量显示,皮瓣动脉(1.43±0.41)mm,50%患者静脉汇合,最大管径(2.15±0.52)mm,动脉管径跟甲状腺上动脉远端较为匹配,32例患者中93.75%患者选择了甲状腺上动脉作为供血动脉。随着该皮瓣解剖学深入研究,显微修复重建外科技术的不断提高,血管吻合质量越来越高,游离上臂外侧皮瓣移植术后发生血管危象的风险越来越小。游离上臂外侧皮瓣血管蒂相对较短,吻合后的血管蒂比较顺直,不容易扭曲和受压,相应减少了术后皮瓣危象的风险。此外,考虑皮瓣远端薄,近端稍厚的特点,在修复舌体时,远端修复舌尖,近端修复舌后段,有助于舌修复术后更好的外观。本组患者皮瓣术后成功率96.9%;Marques等[11]报道210例游离上臂外侧皮瓣修复头颈部软组织缺损,9例皮瓣出现坏死,皮瓣成功率95.7%;Pastars等[12]报道游离上臂外侧皮瓣修复34例T3、T4期口腔癌,术后1例皮瓣坏死,皮瓣成功率97.1%;国内李赞等[13]报道游离上臂外侧皮瓣修复9例口腔癌术后缺损,廖桂清等[14]报道游离上臂外侧皮瓣修复10例舌癌术后缺损,术后皮瓣均全部成活。笔者结合自身临床经验和尸体解剖研究认为游离上臂外侧皮瓣是一种轴型筋膜皮瓣,术中无需解剖穿支,而且穿支数量较多,本组患者上臂外侧肉眼可见的较大穿支平均是3支,穿支之间互相吻合,一旦一个穿支出现异常,其他穿支也能通过毛细血管网供应皮瓣的血运,故很少出现皮瓣部分坏死,减少了舌癌术后口底漏等并发症的发生。
每种皮瓣都有其独特的优缺点和适应证, 国内外很多学者[15-16]将游离上臂外侧皮瓣和游离前臂皮瓣进行比较,Hara等[15]认为游离上臂外侧皮瓣优于前臂皮瓣是因为供区切口可以一期关闭,并发症少且轻微;Shuck等[16]认为游离上臂外侧皮瓣是薄而柔韧的筋膜皮瓣,血管蒂长度适宜,供区一期关闭,并发症小,在头颈部重建中很好的代替了前臂皮瓣。国内彭歆等[17]认为跟前臂皮瓣对比,游离上臂外侧皮瓣有其独特的优点:①桡侧副动脉为上肢非主要供血动脉,切除后不影响上肢供血;②游离上臂外侧皮瓣供区更为隐蔽,创面可直接拉拢缝合,无需植皮,愈合后遗留线性瘢痕。郑王虎等[6]比较不同皮瓣对口腔、口咽肿瘤术后缺损一期修复效果,其中43例游离股前外侧皮瓣、45例游离前臂皮瓣、15例游离上臂外侧皮瓣,结果显示在口腔功能重建方面,游离上臂外侧皮瓣优于游离股前外侧皮瓣;在术后外观方面,游离上臂外侧皮瓣优于前臂皮瓣。
综上所述,游离上臂外侧皮瓣质地薄软,能够较好的保留残舌的外形和功能,是修复舌癌术后半舌缺损的良好选择。近年来随着对皮瓣供区保护的重视,游离上臂外侧皮瓣由于供区并发症少,将逐步为更多的头颈外科医生所接受。
