营养风险程度对胰十二指肠术后并发症的影响
2023-11-03李悦郑平颜华英张明齐玉梅天津市第三中心医院天津300171
李悦,郑平,颜华英,张明,齐玉梅(天津市第三中心医院,天津 300171)
胰十二指肠切除术(pancreaticoduodenectomy,PD)作为外科领域难度较高、创伤较大的手术之一,是治疗十二指肠癌、壶腹部癌、胆总管下端癌、早期胰头癌等疾病经典且有效的术式。该术式也因为消化器官切除范围大、吻合口多,术后严重并发症较多,极易出现不良的临床结局。虽然随着医疗水平及科学技术的不断进步,PD术后死亡率下降至6%以下,但术后并发症的发生率仍较高[1-2]。多项研究表明,围手术期营养治疗能降低患者死亡率及术后并发症发生率[3-4]。术前营养不良更是与术后并发症发生密切相关,故早期识别营养风险、营养不良对患者预后十分重要[5]。本文通过一项回顾性研究分析营养风险筛查工具Nutrition Risk Screening 2002(NRS2002)在术前评估中的应用情况,探讨不同程度的营养风险对术后并发症的影响。
1 资料与方法
1.1 病例资料 选取2021年1月-2022年12月天津市第三中心医院肝胆外科行PD术并接受营养科个体化营养治疗的90例患者为研究对象,所有患者入院24h内行NRS2002营养风险筛查。纳入标准:①行标准胰十二指肠切除术(whipple术式),并以Child方法重建消化道,未切除其他器官。②年龄18-80岁。③NRS2002评分表和营养医嘱单均可在病历中查得。本研究经医院伦理委员会审批通过。
1.2 治疗方法
1.2.1 营养风险 营养风险评估采用NRS2002评分表,包括营养状况、疾病状况及年龄,计算总得分为三项分数之和。NRS2002<3分为无营养风险,≥3分表示有营养风险,≥5分定义为高营养风险[6]。根据评分结果,将入组患者分为A组(NRS2002<3分,22例)、B组(NRS2002 3-4分,43例)、C组(NRS2002≥5分,25例)。90例患者中68例存在术前营养风险,发生率为75.6%。
1.2.2 术后治疗情况 从手术记录获得患者的手术时间及术中出血量情况。所有术后患者均给予抗感染、抑酸、抑制胰酶分泌治疗。术后第一日开始应用个体化全合-肠外营养治疗,并根据进食情况给予肠内营养同时下调肠外营养,并逐步过渡至全肠内营养。
1.2.3 实验室检查 术前化验患者静脉总胆红素(total bilirubin,TB)、谷丙转氨酶(alanine aminotransferase,ALT)和血清白蛋白(albumin,ALB),术后定期复查。
1.2.4 术后并发症 术后并发症包括胰瘘、胆瘘、乳糜瘘、术后出血、腹腔内感染、胃排空延迟、肺部感染、切口感染等。并发症的诊断、治疗均参照国内外制定的指南及专家共识[7-8],并按照Clavien-Dindo分级标准进行分级划分。
1.3 统计学分析 采用SPSS26.0统计软件进行统计分析。用K-S检验正态分布变量。正态分布的连续性变量以均值±标准差表示。单因素方差分析进行正态分布数据的多组间比较,计数资料比较采用卡方检验。P<0.05表示差异有统计学意义。
2 结果
2.1 一般情况 三组患者在性别、有无共患病疾病方面无明显差异(P>0.05),年龄方面可以看出B组、C组平均年龄均较A组高(P<0.05)(见表1)。

表1 三组患者一般情况比较
2.2 手术情况及术后病理 三组患者的手术时长、术中出血量以及术后病理分型均无明显差异(P>0.05)(见表2)。

表2 三组患者手术情况比较
2.3 化验情况 三组患者出院前总胆红素均较术前明显下降(P<0.05);A组和C组出院前谷丙转氨酶明显下降(P<0.05);白蛋白方面,只有A组术前和出院前水平无明显差异(P>0.05),其他具有营养风险的两组出院前白蛋白水平均较术前低(P<0.05)(见表3)。

表3 三组患者术前与出院前化验对比
2.4 术后并发症和临床结局情况 90例患者共58例术后出现并发症,其中胰瘘15例、胆瘘6例、出血15例、胃排空障碍14例、腹腔感染26例、切口感染2例、乳糜瘘1例、消化道瘘1例。B组和C组总体术后并发症发生率均较A组高,两两对比,可以看到A组和C组之间存在统计学差异(P<0.05)。术后住院时长方面可以看到C组明显长于A组,二者对比具有统计学意义(P<0.05)。B组出现1例死亡病例(见表4)。
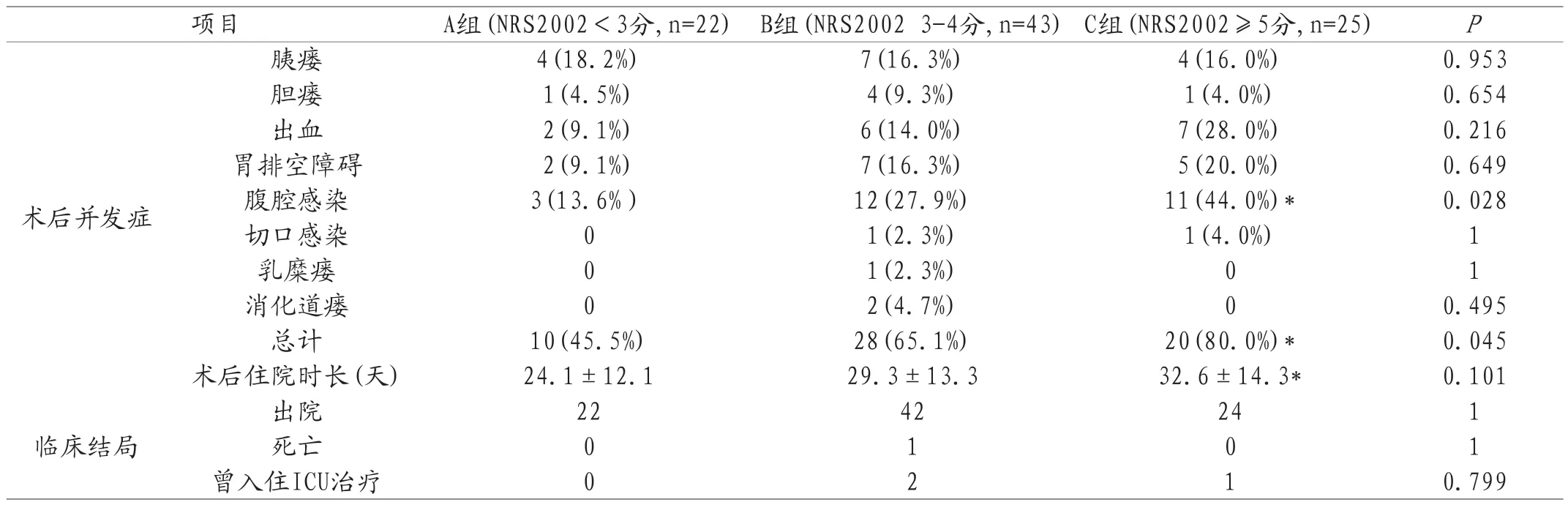
表4 三组患者术后并发症及临床结局情况对比
3 讨论
随着生存环境和个体生活方式的改变,胰腺癌、壶腹周围癌等恶性病的发病率呈逐年上升趋势[9],中国常见恶性肿瘤患者营养状况调查显示胰腺癌营养不良发生率高达90%[10]。营养不良会使机体对疾病抵御能力和对手术的耐受能力降低,增加术后并发症发生率。研究[5]表明,营养不良或有营养风险的患者行PD术,术后死亡率、并发症发生率及住院费用方面均较高,且住院天数较长。因此,入院后即行营养风险筛查,具有风险的患者需及早进行营养治疗以此降低风险度,这是降低PD术后严重并发症发生率的重要举措。
欧洲肠外肠内营养学会(ESPEN)及中华医学会肠外肠内营养学分会(CSPEN)推荐NRS2002作为住院患者营养风险筛查的首选方法。该评分评估人体测量、疾病严重程度导致蛋白质需求量变化、年龄和饮食摄入情况这四个方面的内容。研究表明NRS2002可早期识别营养状况受损的患者,这种方法简单、易操作,适合住院患者初步筛查,尤其适合临床医生使用,并且敏感度和特异度均较好。研究调查了我国24个省部分三甲医院的临床营养科现状,发现78.14%的医院已开展营养风险筛查工作。
本研究发现PD术前营养风险发生率非常高(75.6%),考虑行PD患者均为消化系统肿瘤,该类肿瘤导致患者消化和免疫功能受损,出现恶心、厌食、消化道梗阻或者肝功能下降等症状导致摄入不足,从而患者极易合并营养不良。从本研究还可以看出,具有营养风险的患者出院前白蛋白水平均较术前下降,而无营养风险患者的白蛋白水平术前和出院时无明显差异,说明术前存在营养风险患者术后营养状况维持更难,术后对白蛋白水平的影响更大,所以术前降低营养风险十分重要。
与无营养风险组相比,高营养风险组并发症总发生率升高、术后住院时间明显延长(P<0.05),说明高营养风险和术后并发症发生、住院时长有相关关系。NRS2002评分可预测PD术后并发症发生率及恢复情况,从而提前警示临床医生并使其注重营养治疗。但单个术后并发症中只有腹腔感染高营养风险组发生率高,其他并发症三组间无明显差异,可能是由于样本量较小,今后应扩大样本量进一步探索营养风险与术后并发症、临床结局的关系。