不同手术方式治疗甲状腺癌的临床疗效分析
2023-10-30李振华江春容张卫卫
李振华,江春容,张卫卫,杨 松,李 平
(1.华中科技大学同济医学院附属协和洪湖医院 洪湖市人民医院甲乳外科,湖北 洪湖,433200;2.华中科技大学同济医学院附属协和洪湖医院 洪湖市人民医院耳鼻喉头颈外科;3.华中科技大学同济医学院附属协和洪湖医院 洪湖市人民医院普通外科)
甲状腺乳头状癌是头颈部常见的恶性肿瘤之一,由于受多因素影响(辐射、遗传),甲状腺恶性肿瘤发病率迅速增长[1],其中女性发病率明显高于男性[2],针对甲状腺恶性肿瘤的手术方式也出现多样化,传统手术方式为颈部弧形切口的单侧甲状腺+峡部切除+同侧中央组淋巴结清扫术,术后颈部疤痕增生,降低了患者的生活质量,甚至影响心理健康[3]。随着医疗科学技术的发展,人们追求美观及术后“无痕”意愿增强,腔镜下甲状腺手术(包含经口腔前庭入路、经胸乳入路及经腋窝入路等)得到发展并逐渐成熟[4-5]。本研究回顾分析我院开展的3种甲状腺癌手术的临床疗效,以期为临床术式选择提供参考,现将结果报道如下。
1 资料与方法
1.1 临床资料
本研究回顾分析2018年4月至2021年5月我院收治的96例甲状腺乳头状癌患者的临床资料,其中男36例,女60例,主要因体检或感颈部不适行颈部B超检查发现,术后随访1年。术前均行甲状腺功能、甲状腺及颈部淋巴结超声、甲状腺细针穿刺活检。纳入标准:(1)患者有美容需求;(2)单侧分化型甲状腺癌,且病灶≤2 cm;(3)无口腔畸形、感染。排除标准:(1)有颈部手术或放疗史;(2)影像学检查提示中央区淋巴结转移明显,甲状腺癌侧颈淋巴结或远处转移;(3)高度怀疑周围器官侵犯;(4)伴有其他系统并发症不能耐受全身麻醉。
1.2 手术方法
1.2.1经口腔前庭入路
(1)麻醉与体位:全麻成功后,患者取仰卧位,肩部抬高,颈部轻度过伸,头部头圈固定,棉垫保护眼睛及鼻部。(2)皮肤消毒:上至鼻翼水平,下达双乳头水平,外至斜方肌前缘后方、上臂中线及腋前线。(3)口腔消毒:咽部纱布填塞,活力碘加0.9%氯化钠1∶1混合液消毒口腔。(4)切口选取及腔隙建立:下唇系带前方距牙龈根部约8.0 mm处做长约10 mm横切口,口轮匝肌下方切开颏肌至下颌骨,注入膨胀液(1∶500 000肾上腺素的0.9%氯化钠溶液),皮下隧道器在颈阔肌深面与颈前静脉间分离,穿刺10 mm Trocar,建立CO2气腹,压力控制在6~8 mmHg,分别于左、右两侧磨牙前靠近唇侧穿刺5 mm Trocar(图1),颈阔肌深面游离皮瓣,下方达胸骨上窝,两侧至胸锁乳突肌(图2)。(5)腺叶、峡部切除及淋巴结清扫:切开颈白线,分离甲状腺与带状肌间隙,超声刀离断甲状腺中静脉,切断甲状腺及峡部(图3),游离环甲间隙,显露甲状腺上极,紧贴腺体离断上极血管,沿甲状腺被膜仔细分离,保护喉上神经外支、上位甲状旁腺及其血供。入喉处仔细分离并充分显露喉返神经,自上而下切除单侧甲状腺及峡部,切除的组织装入标本袋取出,术中送快速冰冻切片证实甲状腺乳头状癌,行患侧中央组淋巴结清扫,彻底止血,冲洗创面,气管旁放置负压引流管经锁骨下穿刺引出并固定,3-0可吸收线关闭颈白线,退镜检查隧道出血情况,3-0可吸收线缝合下唇切口,弹力绷带加压包扎下颌部,术毕。
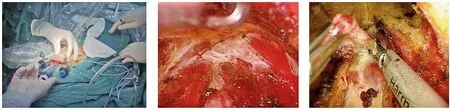
图1 观察孔及操作孔位置 图2 分离腔隙,下至锁骨上窝,显露双侧胸锁乳突肌并向两侧扩展空间 图3 提起锥状叶切开甲状腺峡部并清扫喉前淋巴结
1.2.2经全乳晕入路
(1)麻醉与体位:全麻成功后,患者取仰卧位,肩部抬高,颈部轻度过伸,头部头圈固定,棉垫保护眼睛及鼻部。(2)皮肤消毒:上至下唇水平,下达双乳头水平,外至斜方肌前缘后方、上臂中线及腋前线。(3)切口选取及腔隙建立:分别于右侧乳晕12点方向及左侧乳晕10点方向做5 mm切口为操作孔,右侧乳头3点方向做10 mm切口为观察孔(图4),注入膨胀液(1∶500 000肾上腺素的0.9%氯化钠溶液),皮下隧道器经胸壁在颈阔肌深面达颈前,穿刺10 mm Trocar,建立CO2气腹,压力控制在6~8 mmHg,超声刀及电钩游离颈阔肌深面皮瓣,上方达环状软骨,两侧至胸锁乳突肌(图5)。(4)腺叶、峡部切除及淋巴结清扫:同经口腔前庭入路(图6)。

图4 观察孔及操作孔位置 图5 自胸壁向上双侧锁骨头找到胸锁乳突肌,并向两侧扩展空间 图6 提起峡部并纵行切开,最后切除锥状叶及喉前淋巴结
1.2.3传统组
麻醉、体位及皮肤消毒同上述两组。颈部取约6 cm弧形切口,逐层切开皮肤、皮下脂肪,切开颈阔肌,游离皮瓣,沿颈白线分离颈前肌群,充分暴露甲状腺,超声刀及电刀分离、钳夹、切断、结扎单侧甲状腺上极及上动静脉、中静脉、甲状腺下极及下动静脉,充分显露喉返神经后,切除单侧甲状腺及峡部,并清扫同侧中央组淋巴结;术野充分止血,观察无活动性出血后,气管旁放置负压引流管,清点纱布器械无误,逐层缝合切口,固定引流管。
1.3 术后处理
术后12 h开始进半流食,经口腔前庭组术后予以0.9%生理盐水漱口,术后48 h内预防性使用抗生素。气管旁负压引流管引流量≤20 mL/d时,予以拔管并出院。
1.4 观察指标
记录3组手术时间、术中出血量、淋巴结清扫数量、术后12 h与24 h疼痛评分、引流量、术后住院时间、美容满意度、术后并发症(皮下积液、声音嘶哑、饮水呛咳、低钙血症、甲状旁腺功能减退等)等指标。通过门诊、电话等方式进行随访,记录患者美容满意度、复发情况。切口疼痛评分采用视觉模拟评分法,总分10分,分数越低表示疼痛越轻;美容满意度于术后三个月进行评估,分为1分(非常满意)、2分(满意)、3分(一般)、4分(不满意)、5分(非常不满意)。1~3分认为患者对切口愈合满意,根据满意人数/总人数得出美容满意度。
1.5 统计学处理

2 结 果
2.1 一般资料的比较
本研究共纳入96例甲状腺乳头状癌患者,其中48例行传统手术(传统组),24例经口腔前庭入路(前庭组)、24例经全乳晕入路(乳晕组)行腔镜手术。3组患者一般资料差异无统计学意义(P>0.05),具有可比性,见表1。
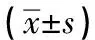
表1 3组患者一般资料的比较
2.2 术中指标的比较
三组手术均获成功,手术时间差异有统计学意义(P<0.05),术中出血量、淋巴结清扫数量等差异无统计学意义(P>0.05),见表2。

表2 3组患者手术相关指标的比较
*P<0.05 vs. 其他两组。
2.3 术后指标的比较
3组术后12 h与24 h疼痛评分、引流量、住院时间等差异无统计学意义(P>0.05),见表2;3组术后吞咽梗阻、总并发症发生率及美容满意度差异有统计学意义(P<0.05);术后其他并发症差异无统计学意义(P>0.05),见表3。
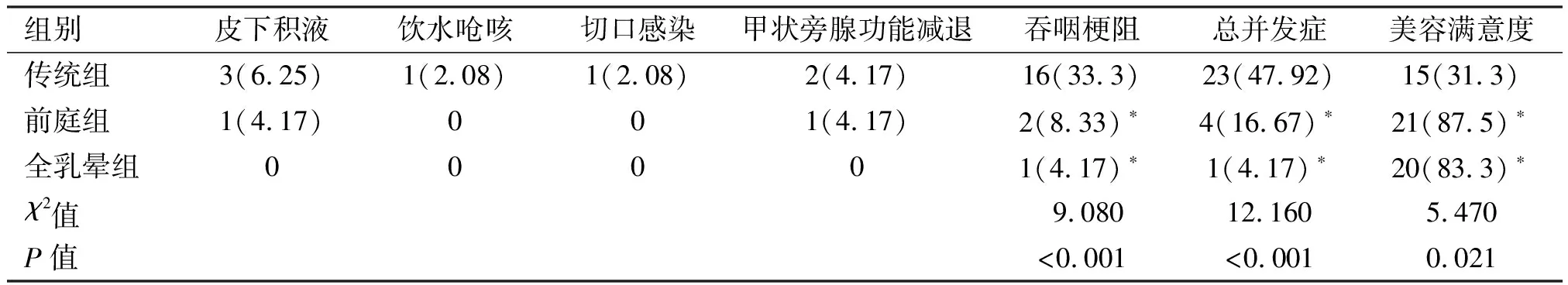
表3 3组患者术后并发症及美容满意度的比较[n(%)]
3 讨 论
甲状腺乳头状癌为分化型甲状腺癌最常见的病理分型,具有疾病进展缓慢、患者生存期较长、病死率较低等特点,但仍可对患者身体造成严重后果。目前针对甲状腺乳头状癌的治疗包括手术治疗、分子靶向治疗、放射治疗、生物治疗等,首选治疗方式仍为手术[6-7]。随着医疗技术的不断发展,同时患者对自身生活质量要求的不断提高,腔镜应用于甲状腺手术成为必然,自1997年Hüscher顺利开展并报道腔镜下甲状腺手术以来[8],腔镜甲状腺手术经历十余年的发展,逐渐形成腋窝入路、腋窝乳晕、胸乳入路、完全乳晕入路、经口入路等多种术式[9],在达到传统手术治疗效果的同时,也能达到术后“无痕”,受到患者的欢迎,并成为外科医生努力的方向。
本研究结果显示,3组术中出血量、淋巴结清扫数量、术后12 h与24 h疼痛评分、术后24 h引流量、住院时间等差异无统计学意义,手术时间、术后总并发症及美容满意度差异有统计学意义。传统组手术时间明显短于其他两组,前庭组与乳晕组差异无统计学意义,原因主要考虑为术者的手术熟练度;传统手术熟练度高,学习曲线短;而腔镜甲状腺手术需要更长的学习曲线,腔隙的建立尤为重要且费时;随着手术熟练程度的不断提高,手术时间会逐渐缩短。传统组与腔镜组术后总并发症差异有统计学意义,主要为术后吞咽梗阻感,可能与传统手术需切断颈阔肌,术后产生粘连或疤痕增生所致。腔镜组美容满意度明显高于传统组,经口腔前庭入路的手术切口位于口腔,经全乳晕入路手术切口位于双侧乳晕色素沉着处,切口愈合后疤痕不明显,可达到“无痕”效果,相较传统手术美容满意度更好。侯建忠等[10]通过Meta分析报道经全乳晕入路腹腔镜与传统手术方式在手术操作、术后并发症方面差异无统计学意义;而Wang等[11]报道经口腔前庭入路的手术时间明显多于传统手术,而术后并发症、复发率等差异无统计学意义;Park等[12-13]也报道了经口腔前庭入路在术后疼痛、患者满意度方面存在优势;杜德良等[14]报道全腔镜下甲状腺手术的术中、术后优势明显。
腔镜甲状腺切除过程中应注意以下几点:(1)腔隙建立前膨胀液的使用:使术区组织水肿起到压迫止血的作用,注入的膨胀液内含有肾上腺素,可收缩血管,使皮下隧道的建立过程中减少出血,利于术野解剖层次清晰及手术的顺利开展。(2)术野的暴露:腔镜下甲状腺切除本身即存在一定的手术盲区,通过使用甲状腺专用皮肤拉钩可充分暴露手术区域,减少喉返神经及甲状旁腺的损伤。(3)术中CO2压力维持在6~8 mmHg,术后常规排出周围皮下组织中残存的CO2,同时予以低流量吸氧,可减少高碳酸血症的发生。(4)术毕退镜前常规仔细检查术野,退镜的同时观察皮下隧道有无活动性出血,术后常规加压下颌部或胸部,并放置负压引流管,避免术后血肿形成压迫气管导致窒息,亦可减少皮下瘀斑。
随着腔镜甲状腺手术的逐渐成熟,除美容满意度较高外,其优势还在于高清放大的镜头可使视野更加清晰,减少了对周围血管、神经及甲状旁腺的损伤[15],一定程度上降低了术后并发症发生率,尤其甲状腺全切+双侧中央组淋巴结清扫术的患者。其难点在于:(1)合理选择及严格掌握手术适应证[16-17],通过术前精准评估尽可能选择分期早且具有美容要求的患者;(2)术前评估不准确,术中发现肿瘤侵犯周围组织或腔镜下无法控制的出血,应合理选择中转手术[18];(3)术中保护喉上及喉返神经,建议术中使用神经监测定位[19-20],减少神经损伤(牵拉、离断及热损伤等);(4)术中保护甲状旁腺及其血供,减少术后甲状旁腺功能减退的发生。
综上所述,我们认为三种术式治疗甲状腺乳头状癌均是安全、有效的,术式选择应根据患者全身状况、肿瘤分期及意愿综合考虑,合理选择手术方式,同时严格掌握适应证。由于本研究样本量较少且为回顾性报道,可能存在选择性偏倚,我们期待更多多中心、大样本的临床研究,进一步探索并指导临床。
