PLR、NLR、MLR、PDW 与前列腺癌骨转移及相关临床特征的关系研究
2023-10-29李轩宇胡彬马伟立张溪牟廉洁崔功静
李轩宇 胡彬 马伟立 张溪 牟廉洁 崔功静
据GLOBOCAN 2020 全球癌症统计数据表明,前列腺癌(PCa)居男性恶性肿瘤发病率第二位,居男性恶性肿瘤死亡率第五位,PCa 已成为危害老年男性健康的主要疾病之一[1]。PCa 发病隐匿,无明显临床表现,较多患者发现时已出现转移。PCa 最常转移的部位是骨[2],因此如何早期发现骨转移是临床诊治PCa 的重点。有研究表明,血液炎症指标与PCa 关系密切,包括血小板/淋巴细胞比值(PLR)、中性粒细胞/淋巴细胞比值(NLR)、单核细胞/淋巴细胞比值(MLR)、血小板分布宽度(PDW)等,在PCa 诊断及治疗预后方面均有较高价值[3~6],但与骨转移的研究并不多。我们回顾性收集本院101 例PCa 患者资料,分析PLR、NLR、MLR、PDW与PCa 骨转移及常见临床特征的关系,以期为临床诊疗PCa 提供参考。
1 材料与方法
1.1 一般资料收集我院2017 年4 月~2022 年9 月共101 例PCa 患者的临床资料。纳入标准:①病理确诊PCa;②均在确诊1 周内行血常规检查;③均有确切的影像学检查结果。排除标准:①病理结果不明确;②无影像学检查结果;③既往有除PCa 之外的恶性肿瘤史;④有影响血液学指标的相关疾病,如急慢性感染、血液疾病等。101 例患者中,Gleason评 分≤6 分37 例(36.63%),Gleason 评分=7 分33例(32.68%),Gleason 评 分≥8 分31 例(30.69%);≤T2a 30 例(29.70%),T2b 27 例(26.74%),≥T2c 44例(43.56%);无淋巴结转移71 例(70.30%),淋巴结转移30 例(29.70%);无远处转移85 例(84.16%),有远处转移16 例(15.84%);无骨转移58 例(57.43%),骨转移43 例(42.57%)。
1.2 方法与仪器确诊PCa 1 周内清晨空腹抽血检验,测得PLR、NLR、MLR。患者Gleason 评分由穿刺活检病理得出,cT 分期、远处转移及骨转移情况由彩超、CT、MRI 及PET-CT 检查评估得出。
1.3 统计学方法采用SPSS 22.0 统计学软件,通过受试者工作特征(Receiver operator characteristic,ROC)曲线确立PLR、NLR、MLR 及PDW 诊断骨转移截点、敏感度、特异度;计量资料采用n(%)表示,组间比较采用χ2检验;采用Logistic 回归分析与骨转移相关的因素;P<0.05 为差异有统计学意义。
2 结果
2.1 PLR、NLR、MLR、PDW 预测PCa 骨转移的ROC 曲线PLR 截点为190.50,曲线下面积(Area under the curve,AUC)为0.835,敏感度为62.8%,特异性为93.1%;NLR 截点为2.82,AUC 为0.757,敏感度为76.7%,特异性为70.7%;MLR 截点为0.55,AUC为0.659,敏感度为55.8%,特异性为74.1%;PDW截点为15.85,AUC 为0.610,敏感度为60.5%,特异性为62.1%,见图1。

图1 PLR、NLR、MLR、PDW 预测PCa 骨转移的ROC 曲线
2.2 PLR、NLR、MLR、PDW 与临床特征的关系以>截点为高值,≤截点为低值。以PLR 190.50 为截点值,PLR 高低值组的Gleason 评分、cT 分期、远处转移和骨转移差异有统计学意义(P<0.05),在淋巴结转移方面差异无统计学意义(P>0.05)。以NLR 2.82 为截点值,NLR 高低值组的Gleason 评分、cT 分期及骨转移差异有统计学意义(P<0.05),在远处转移和淋巴结转移差异无统计学意义(P>0.05)。以MLR 0.55 为截点值,MLR 高低值组在远处转移和骨转移之间差异有统计学意义(P<0.05),在Gleason 评分、cT 分期、淋巴结转移差异无统计学意义(P>0.05)。以PDW 15.85 为截点值,PDW 高低值组在骨转移差异有统计学意义(P<0.05),在Gleason评分、cT 分期、远处转移和淋巴结转移差异无统计学意义(P>0.05),见表1。
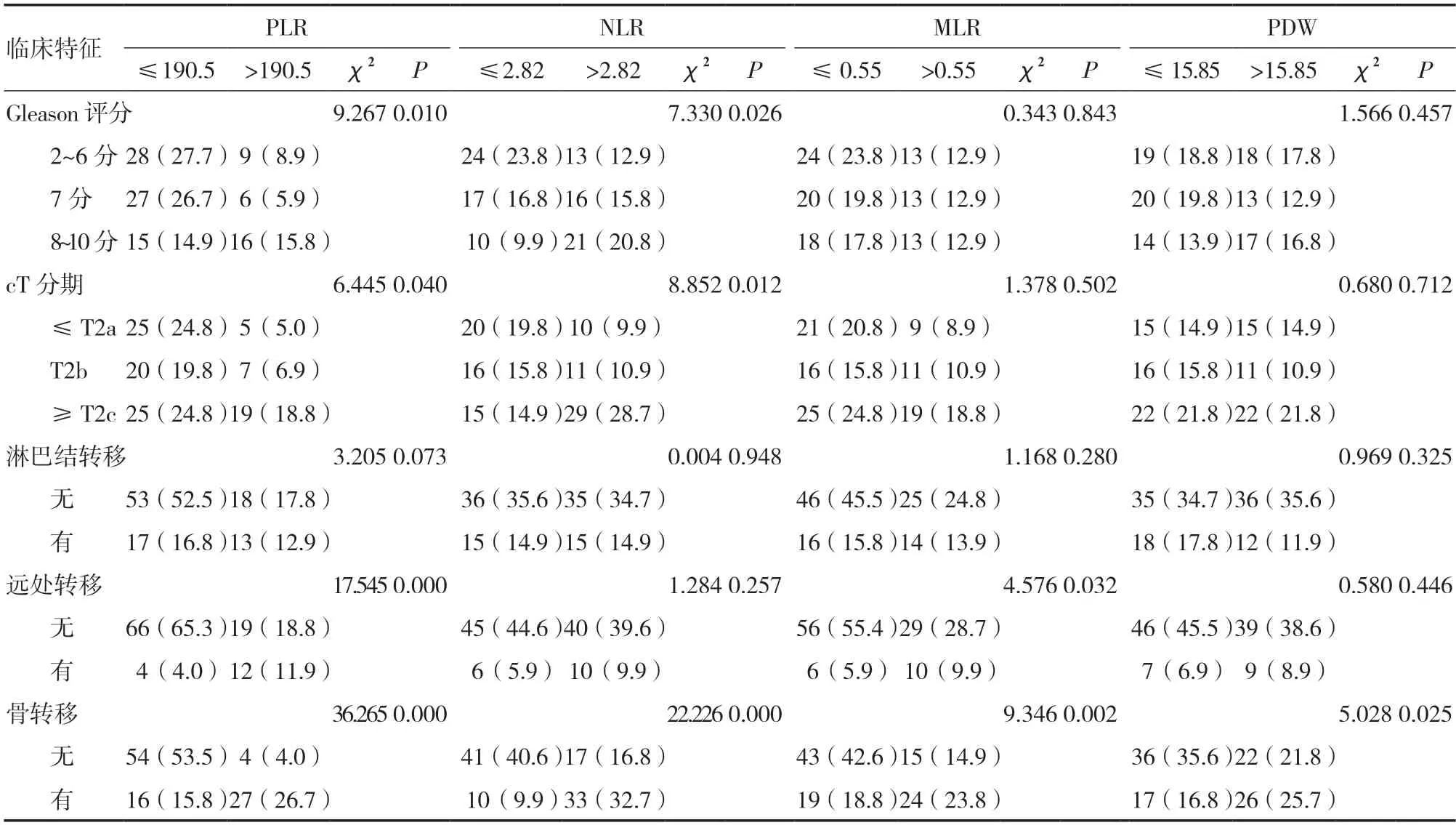
表1 PLR、NLR、MLR、PDW 与临床特征的关系[n(%)]
2.3 骨转移发生的多因素Logistic 回归分析将各组作为自变量纳入骨转移的发病因素,将骨转移作为因变量(无骨转移为0,有骨转移为1)进行多因素Logistic 回归分析。结果示:PLR 和PDW 与骨转移发生呈正相关,是预测骨转移发生的危险因素,NLR和MLR 不作为骨转移发生的预测因素。见表2。

表2 骨转移发生的多因素Logistic 回归分析
3 讨论
炎症与肿瘤之间被证明有密切联系[7],近年来有关炎症指标与各组织器官肿瘤关系探索逐渐增多。中性粒细胞可通过产生促血管内皮生长因子,促进癌细胞增殖、血管生成和转移[8],活化的血小板同样可增加肿瘤细胞的转移和增殖风险,并且癌细胞也可诱导血小板活化形成恶性循环促进肿瘤发展[9]。同样有研究表明,血小板与肿瘤细胞之间的相互作用更取决于血小板的体积大小,因为较大的血小板有更多的功能性物质,所以PDW 在临床中常用[10]。循环中的单核细胞通过释放趋化因子和生长因子诱导肿瘤组织内巨噬细胞分化为M2 肿瘤相关巨噬细胞,产生促肿瘤生长、血管生成、扩散、基质重塑和适应性免疫反应抑制等促肿瘤功能,而淋巴细胞通过诱导细胞毒性细胞死亡和抑制肿瘤增殖而具有抗肿瘤活性[11]。
Adhyatma 等[12]研究126 例前列腺增生症和172 例PCa 患者,研究结果显示两组PLR(160.27±98.96 vs 169.55±78.07)、NLR(3.57±3.23 vs 4.22±2.59)差异有统计学意义(P<0.05),对可疑患者的PCa 预测有较高价值。Zhang 等[13]回顾性分析74 例无骨转移PCa 患者和51 例有骨转移患者的临床资料,比较两组临床和实验室特征差异,结果显示,两组间NLR、PLR 差异有统计学意义(P=0.044,P=0.030),NLR 和PLR 在伴有骨转移的PCa 患者中明显升高,对PCa 骨转移的诊断具有重要价值。吕志勇等[14]回顾性收集78 例PCa 患者的临床资料,以PLR 150,NLR 2.8 为临界值,高低值组NLR、PLR 在不同Gleason 评分、临床分期及远处转移方面差异有统计学意义(P<0.05),相关性分析显示,NLR、PLR 值与Gleason 评分、临床分期呈正相关,NLR、PLR 可以作为评估PCa 分期及预后的生物学指标。亓鸣[15]纳入PCa 患者610 例,取PLR 和NLR的最佳截点值为121.42、2.58,结果显示,高PLR 组(PLR≥121.42)330 例,低PLR组(PLR<121.42)280 例,高NLR 组(NLR ≥2.58)320 例,低NLR 组(NLR<2.58)290 例,高 低PLR 及NLR 值在肿瘤分期、骨转移、Gleason 评分差异均有统计学意义(P<0.05)。闫传武等[16]研究术前PLR与PCa 患者临床特征及行根治术后生存时间的相关性,共纳入164 例PCa 患者,结果显示术前PLR高低值在Gleason 评分、临床分期、淋巴结转移、远处转移、分化程度、浸润深度差异有统计学意义(P<0.05)。本研究中以PLR 190.50 为截点值,PLR高低值组在Gleason 评分、cT 分期、远处转移和骨转移之间差异有统计学意义(P<0.05),这与上述研究结果类似,但是PLR 选取截点不同,可能是因为我们是以骨转移为指标确立的截点,而与以上确立截点的指标不同所致,但无论是我们的还是上述的研究结果都表明了PLR 与PCa 特征的密切相关性。另以NLR 2.82 为截点值,NLR 高低值组在Gleason 评分、cT 分期及骨转移差异有统计学意义(P<0.05),这也和多数研究结果相似,但我们的研究结果显示高低值组NLR 与远处转移无关,目前有关NLR 与PCa 远处转移的研究较少,在此方面仍需进一步探讨。
MLR 已被证明是一种新的炎症指标,其作为一个简单的生物标志物,已被认为与各种癌症预后不良有关[17]。MLR 在PCa 中的研究极少,Xu等[18]纳入了病理诊断为PCa 的患者100 例和符合纳入标准的健康对照者103 例,对MLR 的诊断价值进行了分析,研究结果显示,与对照组相比,PCa患者的MLR 明显增高,其淋巴细胞水平明显降低(P<0.05),进一步分析MLR 诊断PCa 曲线下面积为0.852,高于血NLR、PLR 及其他血液指标。其最佳截点值为0.264,特异性为87.4%,灵敏度为72.0%,表明MLR 可能是PCa 的另一个很好的预测指标,有助于降低临床假阳性率。目前尚未见MLR与PCa 临床特征的研究,我们以骨转移为研究对象,得出MLR 0.55 为截点值,MLR 高低值组在远处转移和骨转移之间差异有统计学意义(P<0.05),在Gleason 评分、cT 分期、淋巴结转移方面差异无统计学意义(P>0.05),但Logistic 回归分析显示MLR 不作为PCa 骨转移的相关因素,这仍需进一步论证。PDW 在肿瘤中的作用目前尚无统一意见,Zhang 等[19]研究表明,高PDW 与胆囊癌独立相关,是预测早期胆囊癌发生的重要因素。Sakin 等[20]研究表明,PDW 降低可能是早期直肠癌的不利预后因素。Xia 等[21]将11 项研究的2 625 例癌症患者纳入研究,Meta 分析结果表明,高PDW 与低总生存期(HR=1.54,95%CI:1.18~2.00)显著相关,尤其是乳腺癌(HR=1.21,95%CI:1.07~1.36)和咽鳞癌(HR=3.06,95%CI:1.68~5.57)。此外研究结果还表明PDW 高水平与淋巴结转移明显相关(OR=1.43,95%CI:1.04~1.99),因此作者认为PDW 是一种有效、方便的肿瘤预后指标,而我们的结果也认为PDW 在PCa 的诊断及骨转移中有一定意义,但目前仍缺乏相关研究支持。
综上所述,炎症指标与肿瘤的相关性毋庸置疑。目前有关PLR 及NLR 的研究较多,大多数认为高PLR 与NLR 值与肿瘤的不良结果有密切联系,包括在PCa 中也有此表现。而MLR 及PDW 在PCa 中的研究较少,且其意义尚有争论,因此需更多的研究来证实其关系。但随着研究的深入,这些炎症标记物有望成为临床预测肿瘤的新指标。
