急性髓系白血病化疗后口腔黏膜炎风险预测模型的构建
2023-10-29陈小双高攀科刘艳花邵静韩效林李敬东高正杰
陈小双 高攀科 刘艳花 邵静 韩效林 李敬东 高正杰
急性髓系白血病在成人和儿童中均可高发,早期强效化疗联合骨髓移植是主要的治疗方案,根据原始白血病细胞比例和分型可指导临床选择恰当的化疗方案[1]。化疗常见的并发症主要有血细胞减少、贫血、感染、出血、肝肾损伤、骨髓抑制、脱发、消化道不适等,其中急性口腔黏膜炎的发生率较高,为30%~65%,严重者占10%~28%[2,3]。严重的口腔黏膜炎可引起剧烈疼痛,影响患者生活质量和化疗依从性,增加继发感染和治疗费用,影响预后[4]。因此,早期评估口腔黏膜炎的发生风险,正确识别高危患者,对加强口腔护理、降低黏膜炎发病率具有十分重要的意义。常规护理仅关注疾病和治疗,忽视了个体的差异性,导致治疗效果不甚满意。基于此,本研究通过分析急性髓系白血病患者静脉化疗后口腔黏膜炎发生的危险因素,并构建定量风险预测模型指导临床管理,体现护理的针对性,有助于节约护理资源,提高护理工作效率,也提升患者的就医满意度。
1 材料与方法
1.1 一般资料回顾性分析2021 年5 月~2022 年5月我院确诊的急性髓系白血病患者共282 例,其中男152 例,女130 例,平均年龄(65.53±7.26)岁;慢性期100 例,加速期90 例,急变期92 例。根据治疗期间是否发生口腔黏膜炎将其分为黏膜炎组和无黏膜炎组。
纳入标准:①年龄>18 岁;②符合急性髓系白血病的诊断标准[5];③根据病理分型选择恰当的化疗药物;④接受护理管理,签署知情同意书,取得我院医学伦理学审批(编号:XXRY-2020A048),临床资料完整。排除标准:①髓系白血病慢性期,非髓系白血病;②对化疗药物不耐受;③严重肝肾功能障碍、营养代谢性疾病、自身免疫性疾病。
1.2 观察指标①比较两组患者的一般临床资料,包括性别、年龄、体质指数、原发口腔疾病(义齿、智齿、拔牙史、口腔溃疡、扁桃体炎)、口腔卫生(良好与较差,经口腔探查进行评估,参照WHO 口腔健康调查基本方法第四版[6],主要包括简化软垢指数和简化牙石指数,由专科医师进行评价);②比较两组患者的肿瘤特征,包括白血病分期[5](慢性期、加速期和急变期)、疾病分型[M0~M2、M3(急性早幼粒细胞白血病)、M4~M5 以及其他];③比较两组患者的治疗情况,包括化疗方案[DA(柔红霉素+阿糖胞苷)、亚砷酸或维甲酸、其他]、化疗疗程;④比较两组患者的血常规,主要包括白细胞计数、血小板计数、血红蛋白;⑤比较两组患者的并发症,主要包括贫血、感染、血细胞减少、骨髓抑制、肝肾损伤。
1.3 口腔黏膜炎诊断口腔黏膜定义为3mm 厚的组织壁,包括颊黏膜面、颊龈、固有龈、舌龈、舌系带、牙槽黏膜、唇黏膜、唇龈、唇系带、口腔黏膜面、舌沟前黏膜面、硬腭黏膜面以及软腭的下黏膜表面。口腔黏膜炎主要临床表现为大面积红斑性口炎、糜烂及明显溃疡。根据WHO 分级标准分为0~4 级,其中0 级为无变化;1 级为轻度疼痛,无需镇痛;2 级为斑片状黏膜炎,中度疼痛,需镇痛;3 级为传染性黏膜炎,剧烈疼痛;4 级为溃疡、出血或坏死[7]。
1.4 统计学方法采用SPSS 20.0 统计学软件进行数据处理,符合正态分布的计量资料采用均数±标准差表示,组间比较采用t检验,不符合正态分布的计量资料采用四分位法表示,比较采用秩和检验,计数资料采用例数和百分数表示,比较采用卡方检验;多因素Logistic 回归分析筛选危险因素,采用逐步后退法;R 软件构建列线图模型,受试者工作曲线(ROC)分析预测效能,以曲线下面积(AUC)表示;绘制校准曲线进行Hosmer-Lemeshow 拟合优度检验;P<0.05 为差异有统计学意义。
2 结果
2.1 两组临床资料的比较282 例患者化疗后发生口腔黏膜炎122 例,发生率为43.3%。其中Ⅰ~Ⅱ级74例(26.2%,74/282),Ⅲ~Ⅳ48 例(17.0%,48/282)。与无黏膜炎组相比,黏膜炎组患者年龄增加、体质指数降低、原发口腔疾病增多、口腔卫生更差、白血病加速期和急变期增多、化疗疗程增加、白细胞计数升高,差异有统计学意义(P<0.05),见表1。
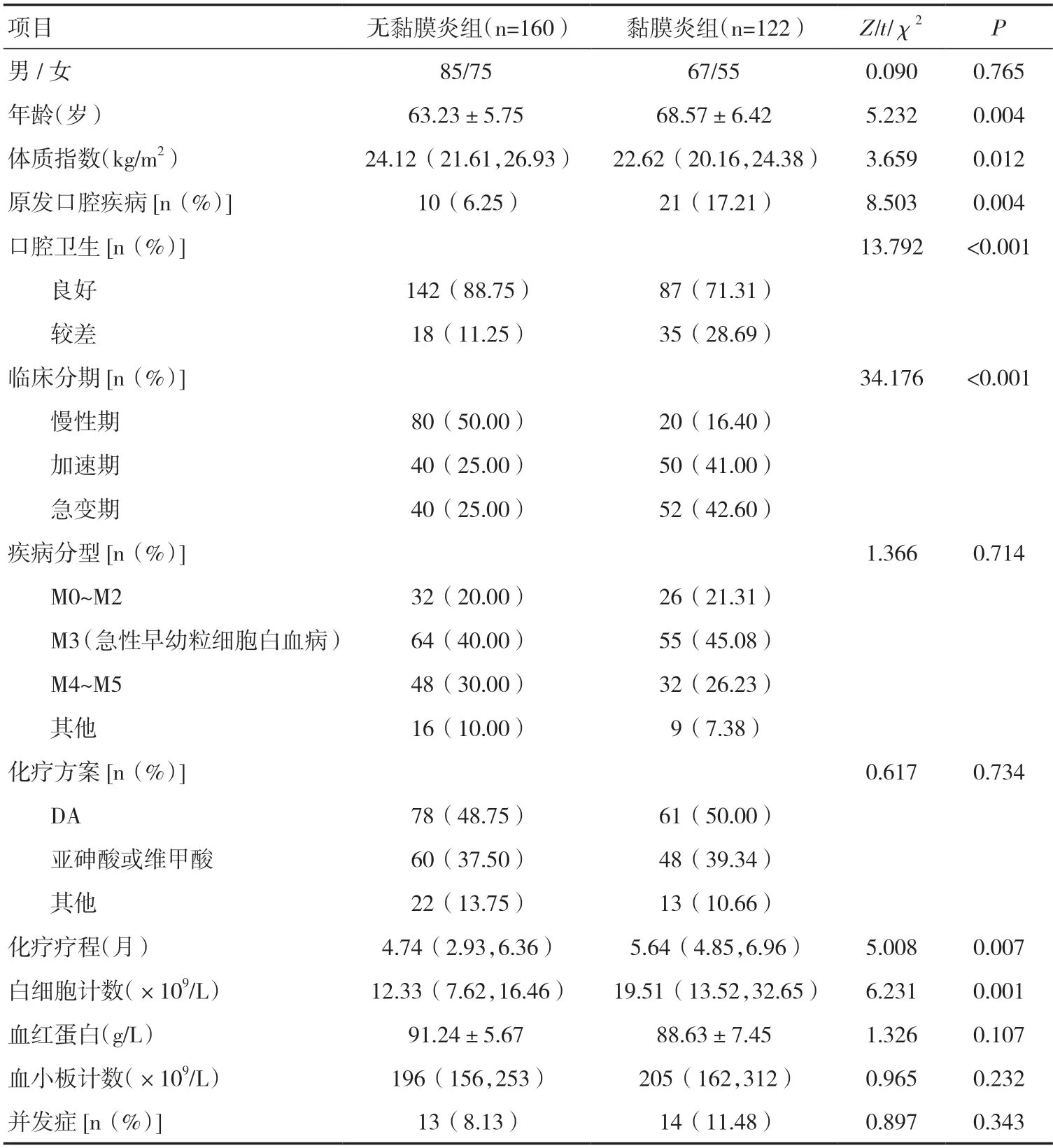
表1 两组临床资料的比较
2.2 口腔黏膜炎危险因素的Logistic 回归分析将上述比较差异有统计学意义的指标作为自变量,黏膜炎作为应变量纳入多因素Logistic 回归模型。自变量赋值:年龄(≥60 岁=1,<60 岁=0),口腔卫生(差=1,良好=0),分期(慢性期=0,加速期=1,急变期=2),白细胞计数(≥20.0×109/L=1,<20.0×109/L=0)。分析显示,年龄≥60 岁、口腔卫生差、急变期和白细胞计数≥20.0×109/L 是口腔黏膜炎发生的独立危险因素(P<0.05),见表2。
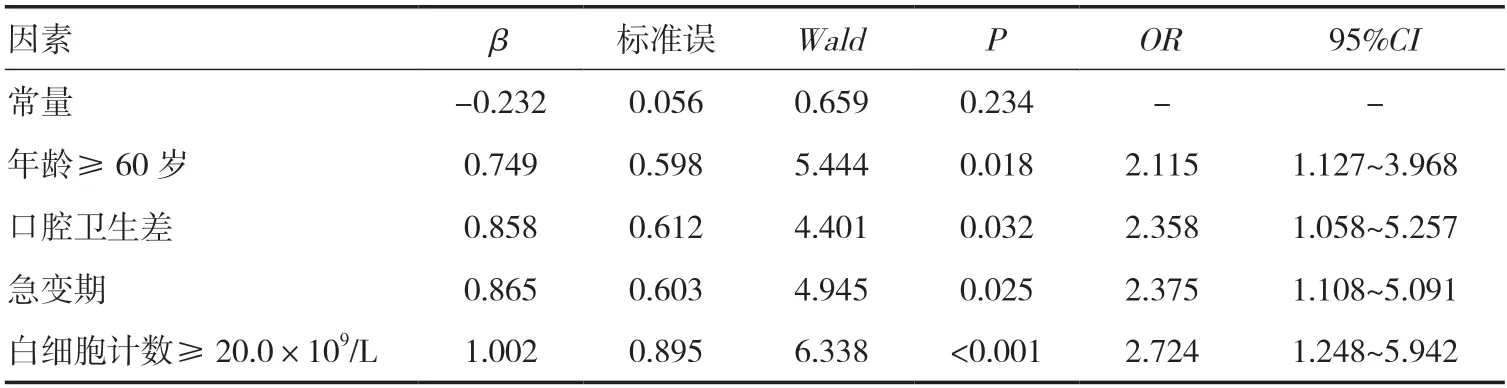
表2 口腔黏膜炎危险因素的Logistic 回归分析
2.3 口腔黏膜炎列线图预测模型的建立根据年龄、口腔卫生差、临床分期和白细胞计数主要危险因素,采用R 软件绘制预测口腔黏膜炎风险的列线图(见图1),依据列线图模型中各自变量对结局变量的影响程度,对每个自变量取值水平进行赋分,年龄<60 岁=0 分,60~70 岁=26 分,≥70 岁50 分;口腔卫生好=0 分,口腔卫生差=30 分;临床分期慢性期=0 分,加速期=35 分,急变期=78 分;白细胞计数<20.0×109/L=0 分,白细胞计数≥20.0×109/L=95 分。随着年龄增大,口腔卫生差、临床分期高和白细胞计数增多,列线图模型相应评分增加;各项评分相加即得到模型总分。
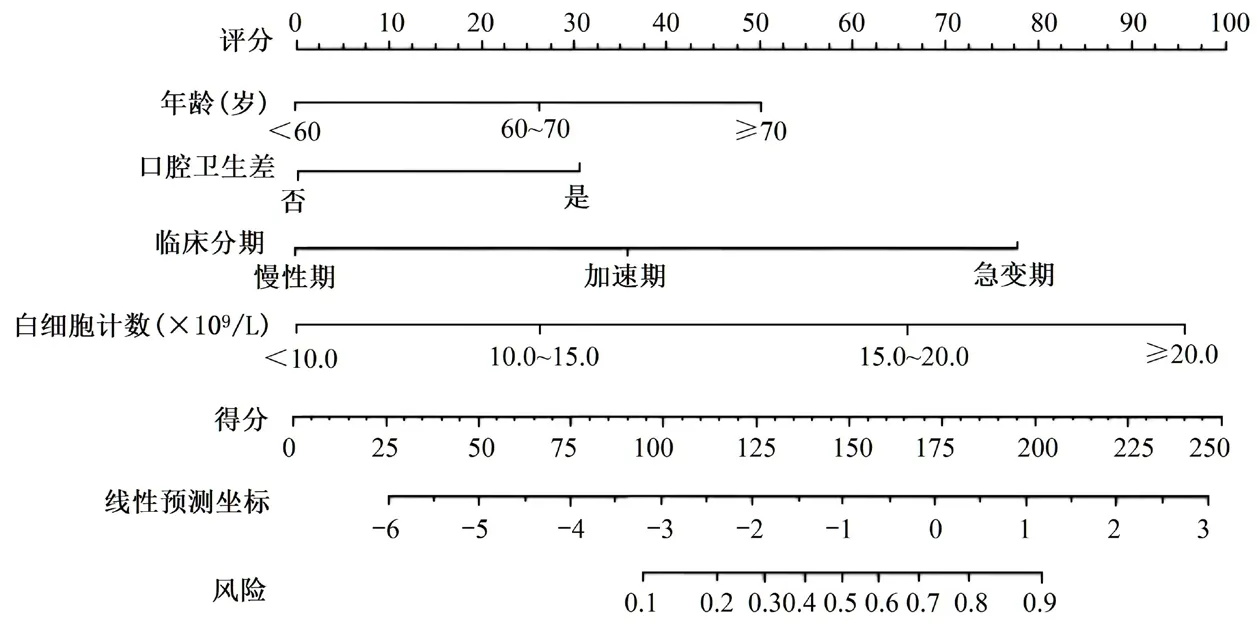
图1 口腔黏膜炎的列线图模型
2.4 口腔黏膜炎列线图预测模型的验证ROC 显示,模型预测口腔黏膜炎的AUC 为0.846(95%CI:0.775~0.899,P<0.001),敏感度为75.6%,特异性为71.3%(见图2)。对模型进行校准(见图3)后Hosmer-Lemeshow 检验显示,拟合优度良好(χ2=0.956,P=0.655)。
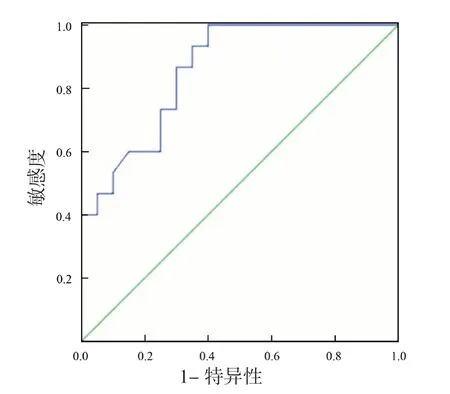
图2 列线图预测口腔黏膜炎的ROC 曲线

图3 列线图模型的校准曲线
3 讨论
秦晓萌等[8]对中国人群癌症放化疗并发口腔黏膜炎的危险因素进行了meta 分析,结果显示,口腔环境差、义齿、口腔pH 值≤6.5、口腔疾患、吸烟史、肿瘤分期Ⅲ~Ⅳ、口腔自洁习惯差、白细胞计数≥20.0×109/L、年龄≥60 岁是黏膜炎发生的独立危险因素。但是研究中未区分具体的肿瘤类型以及治疗方案,可能对结果产生一定影响。因此,本研究重点分析急性髓系白血病患者采用全身静脉化疗后发生口腔黏膜炎的危险因素,并以此指导临床管理。
研究显示,口腔黏膜炎的发生率为43.3%,其中Ⅰ~Ⅱ级74 例(26.2%,74/282),Ⅲ~Ⅳ级48 例(17.0%,48/282),提示,急性髓系白血病化疗后口腔黏膜炎的发生率较高,并且中重度(Ⅲ~Ⅳ级)占较高比重。口腔黏膜炎是恶性肿瘤放化疗的常见并发症,与肿瘤临床分期、用药方案和疗程以及患者的免疫力等多个因素密切相关[9,10]。中重度黏膜炎多伴随严重感染和剧烈疼痛,导致患者治疗依从性下降,甚至被迫中断治疗,是药物疗效不佳的重要影响因素[11,12]。因此,需重点筛查口腔黏膜炎高危患者并进行针对性临床和护理干预,以降低黏膜炎发生率,提高药物疗效。与无黏膜炎组相比,黏膜炎组患者年龄增加、体质指数降低、原发口腔疾病增多、口腔卫生更差、白血病加速期和急变期增多、化疗疗程增加、白细胞计数升高,差异均有统计学意义(P<0.05)。年龄增加尤其是≥60 岁患者机体免疫力下降,口腔卫生重视程度下降,同时可能伴随多种基础疾病(如高血压和糖尿病),需要口服多种药物,扰乱了正常的口腔和消化道环境[13]。低体质指数意味着化疗药物浓度相对提高,也可能影响药物的代谢能力[14]。口腔疾病和口腔卫生是影响口腔局部环境的重要因素,口腔疾病常见有义齿、智齿、拔牙史、口腔溃疡、扁桃体炎,口腔卫生不佳多见长期吸烟、糖尿病、刷牙不科学[15,16]。白血病加速期和急变期提示肿瘤的恶性程度,恶性程度越高的患者往往机体免疫力下降越严重,对口腔黏膜的损害更严重,口腔环境更差[17]。化疗疗程越长意味着身体多个系统的功能损伤越严重,相关并发症如感染、贫血、血细胞减少、骨髓抑制、肝肾损伤等风险越高[18]。白细胞计数是血常规中重要的生化指标,也是临床最易获得评估机体感染风险的敏感性指标。白细胞计数越高尤其是≥20.0×109/L 提示机体严重感染的风险越大[19]。
口腔溃疡主要发生在诱导缓解期,与化疗方案和强度、化疗疗程、患者年龄和白血病类型等相关。本研究在充分比较上述因素的基础上采用回归分析,结果显示,年龄≥60 岁、口腔卫生差、急变期和白细胞计数≥20.0×109/L 是口腔黏膜炎发生的独立危险因素(P<0.05)。以此构建定量列线图模型,ROC 显示,模型预测口腔黏膜炎的AUC 为0.846,敏感度为75.6%,特异性为71.3%;对模型校准后检验显示拟合优度良好。提示,列线图模型对指导临床正确识别口腔黏膜炎发生风险具有较好的准确性。一线护理人员与患者的接触最为频繁,能够第一时间了解患者口腔黏膜炎的发生情况,并进行合理的风险分层。针对低风险患者加强口腔卫生宣教,指导患者选择软毛牙刷和恰当的含漱液,通过健康讲座、宣传手册等形式增强口腔自护能力,加强饮食,提高身体免疫力。针对中高风险患者,应及时告知医生,必要时调整化疗方案,采用预防性抗生素、局部镇痛和抑制炎症的药物降低口腔黏膜炎的发生风险[20]。针对中重度黏膜炎患者,一方面加强心理疏导,减轻焦虑和抑郁情绪,增强战胜疾病的信心,积极配合临床治疗和护理管理;另一方面采用胃肠内或者静脉营养治疗,增强免疫力。因此,通过分析口腔黏膜炎的危险因素,并提供针对性护理管理能够节约护理资源,提高护理工作效率,体现个性化的护理理念[21]。
当然,本研究也存在一定局限性:为回顾性研究,存在病例资料选择的偏倚性,可能影响结果的稳定性,需通过临床前瞻性对照试验对本研究结果进行验证;本研究纳入患者中M3 型白血病占1/3以上,此型患者诱导缓解期口腔溃疡发生率低,可能影响结果的可靠性,下一步需要对具体分型进行比较;此外,未能进一步分析利用列线图模型指导护理管理带来的临床获益,具体应用到临床实践中还有许多需要注意的问题。
综上所述,急性髓系白血病患者化疗后口腔黏膜炎的发生风险较高,其中年龄≥60 岁、口腔卫生差、急变期和白细胞计数≥20.0×109/L 是口腔黏膜炎发生的独立危险因素,依此建立列线图模型有较好的预测效能和较好的临床应用价值。
