改良式深部吸痰对颅脑损伤术后人工气道呼吸患者的影响
2023-10-28潘丽萍
谢 鹏,潘丽萍,郭 琪
(1.万载县人民医院 江西万载336100;2.吉安市儿童医院)
颅脑损伤多因交通事故、坠落、跌倒等对患者脑部造成直接或间接伤害,是神经外科常见疾病,具有病情变化快、并发症较多的特点,致残率及病死率较高[1]。因神经系统功能损伤、脑组织损伤等病理性变化,患者吞咽、咳嗽等反射行为减弱,导致呼吸道分泌物增多,若未能及时予以清除,易诱发误吸或坠积性肺炎等不良事件[2-3]。给予颅脑损伤患者辅助吸痰护理是维持患者呼吸道畅通的重要护理干预措施。但由于在吸痰过程中,吸痰导管需深入患者气道,对气管及喉部传入神经产生刺激,引起咳嗽反射,进而造成患者颅内压(ICP)升高、脑灌注压下降,严重者会加重患者颅脑损伤情况[4]。有研究指出,改良式深部吸痰即吸痰管头端插至气管插管或气切套管长度后再插入1~2 cm,既达到了深部吸痰的效果,又能减少吸痰管对气管黏膜造成的损伤,避免刺激性咳嗽、痰痂堵塞及肺部感染[5]。有研究表明,改良深部吸痰与深部吸痰效果无明显差异,而其并发症、气道黏膜损伤与浅吸痰无差别。本研究探讨改良式深部吸痰法在颅脑损伤行人工气道呼吸患者中的应用价值。现报告如下。
1 资料与方法
1.1 临床资料 自2021年1月我院对颅脑损伤行人工气道呼吸患者实施改良式深部吸痰。选取2019年1月1日~2020年12月31日40例颅脑损伤行人工气道呼吸并给予常规吸痰法护理的患者纳入对照组。将2021年1月1日~2022年8月31日40例颅脑损伤行人工气道呼吸并给予改良式深部吸痰法护理的患者纳入观察组。纳入标准:①经CT或MRI诊断为颅脑损伤者;②年龄18~75岁者;③行开颅手术者;④经皮气管切开或经口导管插管者;⑤家属对本研究知情同意者。排除标准:①伴慢性呼吸道疾病者;②心脑血管病史者;③肺部感染或气道出血者;④参与其他研究者。观察组男28例、女12例,年龄(41.66±2.49)岁;颅脑损伤类型:脑挫裂伤9例,颅内出血14例,高血压脑出血17例;人工气道方式:气管插管24例,气管切开16例。对照组男25例、女15例,年龄(42.32±2.37)岁;颅脑损伤类型:脑挫裂伤10例,颅内出血11例,高血压脑出血19例;人工气道方式:气管插管23例,气管切开17例。两组患者的性别、年龄、颅脑损伤类型、人工气道方式等一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理原则。
1.2 方法 两组患者均给予常规对症治疗、常规体位护理、神经外科护理;根据统一吸痰指征[6]标准给予按需吸痰,吸痰管为同一型号,吸痰负压为20~40 kPa。所有患者吸痰操作均由神经外科相同护理年资并熟练掌握吸痰操作的护士执行。两组患者均护理至出院。
1.2.1 对照组 给予常规吸痰法护理。护理人员进行吸痰操作时将吸痰管插至遇到阻力后再上提0.5~1.0 cm,此时插入深度应为距离门齿36~38 cm,当患者出现呛咳反应时进行吸痰操作。
1.2.2 观察组 给予改良式深部吸痰法护理。吸痰操作时先将吸痰导管插入气管插管头端后再向前插入1~2 cm,此时插入深度应为距离门齿34~36 cm,当患者出现呛咳反应时进行吸痰操作。
1.3 评价指标 ①比较两组人工气道呼吸第2天吸痰总次数、痰液吸净时间、屏气时间。②比较两组人工气道呼吸第2、7天临床肺部感染积分(CPIS)[7]评分及痰液阳性率。患者行人工气道呼吸后第2、7天,使用CPIS评估患者肺部感染情况,总分0~12分,得分越高说明患者肺部感染越严重。吸出痰液进行痰培养,观察并统计培养细菌阳性率。③比较两组人工气道呼吸第2天吸痰前后动脉血二氧化碳分压(PaCO2)、平均动脉压(MAP)、动脉血氧饱和度(SaO2)。患者行人工气道呼吸后第2天吸痰前、吸痰后,使用血气电解质分析仪(型号:BG-800E)检测患者PaCO2;使用心电监护仪(型号:STAR8000E)监测MAP、SaO2。④比较两组不良反应发生率,包括气道黏膜损伤、低血氧症、支气管痉挛、呼吸机相关肺炎(VAP)、心律失常。

2 结果
2.1 两组人工气道呼吸第2天吸痰总次数、痰液吸净时间、屏气时间比较 见表1。
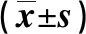
表1 两组人工气道呼吸第2天吸痰总次数、痰液吸净时间、屏气时间比较
2.2 两组人工气道呼吸第2、7天CPIS评分及痰液阳性率比较 见表2。

表2 两组人工气道呼吸第2、7天CPIS评分及痰液阳性率比较
2.3 两组人工气道呼吸第2天吸痰前后PaCO2、MAP、SaO2比较 见表3。
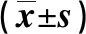
表3 两组人工气道呼吸第2天吸痰前后PaCO2、MAP、SaO2比较
2.4 两组不良反应发生率比较 见表4。

表4 两组不良反应发生率比较[例(%)]
3 讨论
颅脑损伤主要临床症状为脑组织受损、颅内压增高、脑水肿等,严重者会诱发脑疝[8]。颅脑损伤患者因脑部受损,出现昏迷、意识模糊等情况,其咳嗽等反射功能因此减弱,难以自主将呼吸道分泌物排出,在气道及肺部积累后易诱发坠积性肺炎等[9]。为保证颅脑损伤患者呼吸道通畅,维持脑组织有效供氧,常需要对患者进行吸痰护理,以清理气道分泌物。但吸痰导管插入会引发患者咳嗽反射,造成颅内压升高,严重者会造成患者继发性脑缺血,加重其神经系统损伤程度,对患者预后造成严重影响[10]。此外,若不能对患者气道分泌物进行及时有效的清除,会增加患者误吸风险,造成细菌大量定植,诱发肺部感染。因此,如何科学有效地实施气道吸痰,在保证吸痰效率与安全性的同时,降低患者颅内压波动值,是目前颅脑损伤患者人工气道管理的重点研究方向之一。
有研究认为,将吸痰时间控制于10 s内,缩短吸痰导管对气道的刺激时间,有利于控制患者ICP波动范围,减轻吸痰对患者造成的不良影响[11];患者因吸痰导管刺激产生咳嗽反射时,气道压力、肺内压等急剧升高,在咳嗽反射前患者屏气时间可反映患者气道压力增高程度;患者气道压力增高常引起胸内压上升,进而对静脉回流产生阻碍,最终导致患者脑脊液压力增高,对患者脑组织产生损伤[12]。本研究结果显示,观察组痰液吸净时间、屏气时间短于对照组(P<0.1),观察组行人工气道呼吸第2天吸痰后MAP、PaCO2水平低于对照组(P<0.05)。推测是由于改良式深部吸痰法对患者气道黏膜刺激较小,吸引痰液诱发的咳嗽反射较常规吸痰法轻,故可有效降低颅脑损伤患者因吸痰操作导致气道内压力上升程度,对患者机体具有较好的保护能力,安全性高,与毕娜等[13]研究结果一致。梁丽平等[14]研究发现,给予颅脑损伤患者改良式深部吸痰可减轻吸痰过程对患者造成的伤害。结果显示,观察组不良反应发生率低于对照组(P<0.05),提示改良式深部吸痰不会增加患者肺部感染风险,且改良式深部吸痰法可有效降低患者气道黏膜损伤发生率,安全性较高。另外,本研究存在一定的局限性,样本数量较低,且研究数据受到患者家属配合度、经济状况等因素的影响,故结论仍需较大样本量的随机对照研究进一步验证。
综上所述,改良式深部吸痰可保持颅脑损伤行人工气道呼吸患者呼吸道通畅,降低因吸痰导管造成气道黏膜损伤风险,有利于患者ICP维持稳定,降低因吸痰操作造成的不良反应发生率,对患者预后影响较小,具有较好的安全性,值得临床应用推广。
