基于JBI临床证据转化的骨科住院患者便秘管理循证实践
2023-10-28张小蒙王灵晓
张小蒙,王灵晓,张 琴,黄 莉
(南方医科大学珠江医院 广东广州510282)
便秘主要表现为持续排便困难、排便不尽感或排便次数减少。其中排便困难包括排便量少、干结、排便费时和费力、排便不尽感,甚至需要用手法帮助排便。排便次数减少指每周排便次数少于3次或长期无便意[1]。便秘是骨科住院患者常见的并发症之一,发生率为50%~70%[2],主要由于生活习惯的改变、情绪、药物、饮食等因素所致[3]。便秘如管理不善则会使患者肠内毒素被吸收,出现恶心、呕吐、食欲下降、失眠、诱发心脑血管疾病,甚至导致肠梗阻发生等,从而延长住院时间,影响术后快速康复,降低患者的生活质量[4]。本研究旨在将骨科住院患者便秘管理的最佳证据应用于临床护理实践中,提高护士识别便秘风险和对便秘患者的管理能力,降低骨科住院患者的便秘发生率。现报告如下。
1 资料与方法
1.1 临床资料 选择本院骨科中心128例住院患者作为研究对象。纳入标准:骨科手术住院患者;年龄≥18岁;患者知情同意,依从性较好。排除标准:结直肠器质性病变致便秘者;慢性便秘者;神经源性肠道功能障碍者;脊柱疾病者;依从性差,不能按要求遵循便秘管理者。选取2020年9月1日~11月30日69例患者设为对照组,男35例、女34例,年龄(49.61±17.82)岁;手术部位:上肢11例,下肢58例;卧床时间(3.22±1.56)d。选取2021年2月1日~4月30日59例患者设为观察组,男27例、女32例,年龄(50.14±19.76)岁;手术部位:上肢12例,下肢47例;卧床时间(3.36±1.70)d。两组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理原则。
1.2 方法
1.2.1 对照组 采用常规便秘管理方法,包括对患者进行便秘预防和管理的健康教育,如饮食指导、腹部按摩,药物使用等常规护理,未形成规范统一的标准,护士往往凭借临床经验进行健康教育与护理。
1.2.2 观察组 在常规护理的基础上,遵循澳大利亚Joanna Briggs Institute(JBI)的最佳证据临床应用程序,对健康教育的内容进行标准化、分阶段管理,同时对护士进行规范化培训,采用便秘风险评估量表(CRAS)[5]进行便秘评估,对引起患者便秘的原因进行分析、记录,规范泻药的使用。于2020年9月1日~2021年4月30日对骨科住院患者进行便秘管理,包括证据应用前的基线审查、证据临床应用及证据应用后再审查3个阶段。
1.2.2.1 组建证据应用项目小组 小组成员共7名:1名为JBI循证中心的导师,负责循证项目的系统培训及证据的提供;1名为护理部主任,负责保障项目的资源及循证项目过程的指导;2名为病区护士长,其中1名护士长为循证项目组长,负责制订项目计划及策略,同时协调各部门间的协作与人力资源的支持;3名为病区护士,其中骨科专科护士1名,负责对护士的培训及数据的收集分析。护士培训选择关节骨科与创伤骨科病房护士32名,其中男1名、女31名,年龄22~45岁;职称:主管护师3名,护师16名,护士14名;受教育程度:本科21名,大专11名。由循证小组中的2名成员对全体护士进行基于循证的便秘预防与管理最佳证据实践内容培训。
1.2.2.2 最佳实践证据的获取与总结 本次骨科住院患者的便秘管理证据总结来源于JBI循证保健中心,通过检索JBI数据库中住院患者便秘评估与管理的证据总结及证据应用推荐意见,共获得两篇证据总结,包含7条最佳证据实践。采用JBI证据推荐级别系统(2014版)[6]对证据进行评价,最佳证据总结及推荐级别见表1。

表1 住院患者便秘评估与管理最佳证据
1.2.2.3 确立审查指标 基于JBI循证保健中心现有的最佳证据,结合临床情况与专业判断,共制订了5条审查指标。指标1为使用标准化工具NRAT[7]或CRAS评估住院患者的便秘情况;指标2为了解详细的病史,以确定便秘患者的病因;指标3为提供关于便秘预防与管理的患者教育;指标4为便秘的初期管理,包括饮食和生活方式的改变(例如逐渐增加膳食纤维的摄入量,充足的液体摄入量以及适量的物理锻炼);指标5为如果初期管理失败,则为患者提供大便成形的泻药或渗透性泻药。
1.2.2.4 数据收集与结果评价 根据确立的5条审查指标收集数据。①访谈法:访谈护士是否能够识别便秘风险并正确使用便秘评估量表(NRAT/CRAS)评估(标准1),是否了解便秘初期对患者进行饮食和生活方式的指导具体包括哪些内容(标准4);访谈患者是否有护士对自己进行口头或书面健康教育(标准3),便秘初期是否有护士对其进行饮食和生活方式的指导(标准4)。②查看护理记录或电子病历是否有引起患者便秘的病史与记录(标准2),查看护理记录是否使用CRAS进行评估(标准1),查看医嘱对初期管理无效的便秘患者是否给予大便成形的泻药或渗透性泻药(标准5)。③知识问卷调查法:通过自行设计的便秘预防知识问卷,分别对护士及患者进行评估,了解护士与家属对便秘知识的掌握情况。实施证据前进行基线审查,2020年9月1日开始由小组成员逐条进行质量审查。
1.2.2.5 证据的临床应用 根据审查结果,了解骨科住院患者的便秘管理情况,查找其与审查标准之间的差异,小组成员基于审查结果提炼出障碍因素,包含以下内容:临床未使用标准化的便秘风险评估工具进行便秘风险评估;医护人员缺乏便秘预防及管理的相关知识;患者缺乏便秘相关知识,部分患者不愿意使用泻药;科室缺乏骨科患者便秘管理的流程与指引。审查小组根据障碍因素进行分析,提出相应对策,寻求可利用的有效资源,包括护理部和医生的支持、培训等管理资源,将现有的最佳证据应用到实践变革的过程中。①使用标准化的便秘风险评估工具。根据JBI证据循证中心的最佳证据推荐,使用标准化工具(NRAT/CRAS)进行便秘风险评估。NRAT评估内容包括医疗状况、患者的药物、厕所设施、行动能力、营养摄入量和每日液体摄入量,分数越高表明患者发生便秘的风险越高。但目前该量表的内容尚无有效性和可靠性测试。CRAS是一种基于系统评价结果开发的评估工具,其便秘风险评估项目主要包含患者循环功能、自理能力、生理心理状态和药物应用4个维度,共10个条目,分为3个风险等级,1~2分为低危、3~4分为中危、≥5分为高危,分数越高说明便秘风险越高,该量表的Cronbach′s α为0.91,CVI为0.82[8]。有研究表明,CRAS的标准涵盖了一半已识别的风险因素,而其他工具提供的信息很少与便秘风险因素相关[9]。因此,选用CRAS进行便秘风险评估,同时制订了该量表的使用指引,并对护士进行培训,护士完全掌握后方可进行评估。于入院时、术前、术后1 d、术后2 d、术后3 d、出院前、病情变化时对骨科住院患者进行便秘风险评估。②开展便秘预防及管理的相关知识培训。小组成员基于JBI循证的便秘知识及参考便秘相关指南共识等[1,10-11]制订护士便秘知识培训内容,包括便秘的概念、病因、评估与检查方法、便秘的健康指导等内容,对医生进行便秘用药知识培训,以PPT的形式对医护人员进行统一培训,并通过问卷星的形式进行考核,以提高其掌握程度。护理组长每天对护士的执行情况进行质控,专门设立1名便秘质控员每个月对便秘管理落实情况进行2次质控分析,护士长进行监督管理,每周审查1次,并将审查结果反馈给护士,以保障持续质量改进。③加强对患者便秘的健康教育。护士对患者进行阶段性便秘知识教育,入院24 h内完成便秘评估,指导患者使用排便日记进行自我监测。根据评估情况进行口头或书面健康教育,发放便秘预防健康教育手册,给予饮食指导,纤维素摄入>25 g/d,液体摄入量2000~3000 ml/d[2],实施腹部按摩、肛门括约肌训练术、盆底肌训练术等运动疗法。向患者讲解药物治疗的目的及作用方法,消除患者床上排便的顾虑。健康教育联合肠道管理可提高患者认知度和自我效能感,减轻便秘症状,减少便秘发生,改善生活质量[12]。④修订科室便秘评估与管理的流程指引。制订便秘风险评估工具(CRAS)的使用指引,修订骨科便秘预防与管理的流程与指引,同时制作预防便秘的健康教育宣传手册、药物使用指引。对3 d未排大便者(禁饮食情况除外),采用药物干预:第一步,给予大便成形的泻药,如车前子、糠、甲基维素等;第二步,第一步无效则启用渗透性泻药,如聚乙二醇、乳果糖、镁类泻剂等;第三步,第二步无效则启用刺激性泻药,如番泻叶、比沙可啶等;第四步,以上步骤无效时建议请专科医生会诊后处理。对于粪便硬结或栓塞患者,可先进行润滑性泻药(如甘油、液状石蜡)或清洁灌肠,之后再采用容积性或渗透性泻药;对于慢性传输型便秘,可采用促动力剂(普芦卡必利等);若便秘仍未缓解,可采用直肠指力刺激促进患者排便。另外,完善护理文书书写,护理记录单上需记录患者便秘相关病史、便秘处理情况及效果等内容。
1.3 评价指标 比较两组5条审查指标执行情况及便秘发生率。由小组成员采用单盲法进行评价,符合审查标准记“是”,不符合记“否”,不确定记“不确定”。便秘诊断标准采用Mantegazzi等[13]提出的便秘诊断标准。①满足一项及以上即可诊断:3 d内没有排便;排便困难;排便时疼痛。②满足两项及以上即可诊断:排便量减少;腹痛,腹胀,食欲缺乏。③使用了灌肠剂。
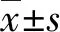
2 结果
2.1 两组5条审查指标执行情况比较 见表2。

表2 两组5条审查指标执行情况比较(例)
2.2 两组患者便秘发生率比较 对照组发生便秘35例(50.7%),观察组发生便秘14例(23.7%),观察组便秘发生率低于对照组(χ2=9.81,P=0.002)。
3 讨论
3.1 便秘管理最佳证据应用可提高护士对便秘知识的掌握程度,规范其行为 便秘是骨科卧床患者常见的护理问题之一,基线审查结果显示,护士未对患者进行便秘风险评估,护理人员不了解基于循证的便秘相关知识,在对患者便秘预防与管理的健康教育方面没有形成统一的规范。本研究基于JBI循证中心的住院患者便秘评估与管理的最佳证据实践,对医护人员进行统一培训,修订了便秘的护理常规,制订了便秘评估与管理的指引以及健康教育手册,同时规范了药物的使用,骨科围术期患者发生便秘后应合理选择导泻药物[14],遵医嘱指导患者用药,不能滥用,以防导致恶性循环[15]。本研究结果显示,观察组5条审查指标执行情况优于对照组(P<0.05)。
3.2 便秘管理的循证实践可降低骨科卧床患者的便秘发生率,提高临床护理质量 美国结直肠外科医师学会(ASCRS)2016版《便秘评估与管理临床实践指南》[16]中指出便秘相关量表或评分对便秘的性质、严重程度和对生活质量影响的评估是有效的。本研究基于循证的最佳证据应用,引入CRAS动态评估骨科患者的便秘风险,根据便秘风险等级进行相应干预,减轻了便秘引起的一系列不适症状,提高了患者的生活质量,促进了患者的早日康复。本研究结果显示,观察组便秘发生率低于对照组(P<0.05)。
3.3 便秘循证护理实践促进了流程的更新与优化 由循证护理小组成员追溯证据的原始研究及结合便秘相关指南与专家共识[17],了解骨科住院患者便秘评估与管理的具体方法,结合基线调查情况了解患者对便秘的需求与现况,制订便秘评估与管理的流程。在流程中体现了医护一体化的便秘管理方式,在药物使用上根据患者的具体情况采用层层递进的治疗方法,同时根据证据更新了便秘的评估方法,优化了便秘的管理流程。将证据应用于实践过程中需不断进行质量改进,将便秘管理纳入每个月的质控指标中,月底进行质控分析与整改,从而督促护理行为,保持长期有效的质量审查,促进质量持续改进。
综上所述,便秘评估与管理最佳证据的应用可降低骨科住院患者便秘的发生率,促进患者快速康复,同时提高护士便秘评估与管理的能力、规范行为,提升临床护理质量。但护士在对患者进行便秘的专业体格检查评估时存在一定难度,需要进行专业培训与指导,临床未做到对每例患者都进行专业检查评估。在实践变革过程中需不断加强管理,持续质量改进,不断更新证据的同时结合患者具体情况,分析证据的可行性与有效性,及时更新便秘护理流程与常规操作,改善护理结局。
