可撕裂鞘尖端润滑法在PICC置管钝性分离中的效果评价
2023-10-25伍潇丽徐红霞
伍潇丽 徐红霞
作者单位:310053 浙江中医药大学(伍潇丽)
310003 浙江大学医学院附属第一医院(徐红霞)
B 超引导下改良塞丁格穿刺技术(modified seldinger technique,MST)在行经外周静脉穿刺中心静脉导管(peripherally inserted central cathe- ters,PICC)置管中普遍应用,此技术可准确定位穿刺靶血管,评估外周血管情况,提高置管成功率,减少穿刺并发症发生率[1-2]。沿导丝送置管鞘入血管,再经可撕裂鞘送导管为MST 技术的重要环节。人体皮肤表皮厚度约为0.1 mm,真皮厚度0.4~2.4 mm,真皮及皮下组织内有丰富的血管[3],穿刺血管多位于皮下组织0.5~2.5 cm 处[4],送置管鞘过程中鞘管需经过表皮、真皮、皮下组织到达穿刺血管,经过路径长且皮肤组织有阻力,传统采用手术刀扩皮后送鞘,但该方法因扩大穿刺口软组织的扩张范围,易损伤皮下组织及真皮层中的血管、淋巴管和神经,造成穿刺点渗血渗液甚至愈合不佳、感染等并发症[5-6],已逐渐被钝性分离送鞘法代替,目前在临床广泛使用[2-3,7]。然而在实际操作中,由于可撕裂鞘质地软、皮肤阻力大等原因,既往文献报道钝性分离送鞘的一次送鞘成功率偏低,为79.09%~84.29%[2,4],本研究探讨可撕裂鞘尖端润滑法在钝性分离送鞘中提高一次送鞘成功率的效果,现报道如下。
1 资料与方法
1.1 临床资料 选取2021 年3~5 月拟行PICC 置管的患者406 例。纳入标准:①符合PICC 置管适应证;②年龄≥18岁。排除标准:①有精神疾病、意识不清;②穿刺部位皮肤般痕、完整性受损。脱落标准:置管后1 周内无法追踪或死亡的患者。本研究脱落2 例患者,最终共纳入患者404 例,其中观察组为203 例,对照组201 例。本研究通过医院伦理委员会批准,患者均签署知情同意书。
1.2 方法 超声定位下选择上臂中段贵要静脉或肱静脉为靶血管,穿刺点处以2%利多卡因0.5 mL 局部麻醉后行静脉穿刺,穿刺成功后置入导丝。(1)对照组采用钝性分离法送鞘:先将可撕裂鞘与扩张器分离,将扩张器穿入导丝,待扩张器前端锥形部分完全进入皮下后退出,再将可撕裂鞘和扩张器组装成置管鞘,置管鞘沿导丝送入过程中以边旋转边推进的方式将组件全部置入血管,如送鞘失败,改用手术刀纵向扩皮后重新送鞘。(2)观察组采用可撕裂鞘尖端润滑结合钝性分离法送鞘:1 mL 注射器内抽取无菌0.9%氯化钠溶液0.1mL 备用。先将可撕裂鞘与扩张器分离,将扩张器穿入导丝,待扩张器前端锥形部分完全进入皮下后退出,再与可撕裂外鞘组装成置管鞘,置管鞘沿导丝送入血管过程中当扩张器锥形末端部分送入皮下组织且可撕裂鞘尖端刚碰触穿刺口皮肤时暂停送鞘,将备用1 mL 注射器针栓紧贴穿刺口及可撕裂鞘上方皮肤,缓慢向下推注0.9%氯化钠溶液0.1 mL 后继续送鞘,以边旋转边推进的方式将置管鞘全部置入血管。如送鞘失败,改用手术刀纵向扩皮后重新送鞘。两组送鞘成功后将导丝及扩张器外撤,保留可撕裂鞘在血管中,再经可撕裂鞘送入修剪后的导管,送管成功后撕除可撕裂鞘,术中行心电定位确定导管尖端位置。置管成功后使用一块5 cm×5 cm的2 层无菌纱布对折2 次(8 层)覆盖于穿刺点上,以 10 cm× 12 cm 的无菌透明贴膜固定导管。
1.3 效果评价 (1)一次送鞘成功率:一次将置管鞘置入血管视为一次性送鞘成功。需二次送鞘或手术刀纵向扩皮的视为不成功。一次送鞘成功率(%)=一次送鞘成功例数/穿刺总例数×100%。(2)穿刺点渗血及瘀斑情况:PICC 置管时对局部组织造成机械损伤后,损伤的毛细血管内皮细胞增生形成新生的毛细血管需要24~48 h,在此期间穿刺点局部组织细胞尚属于修复过程[8],穿刺口渗血及瘀斑最易发生。有研究显示,PICC 置管后48 h 首次换药可显著减少换药次数并促进穿刺点愈合[9]。观察穿刺口置管后48 h 内渗血及瘀斑情况。若置管48 h 内肉眼可见穿刺点纱布渗血则及时更换敷料,仍使用2 层无菌纱布对折2 次覆盖于穿刺点上,并将渗血纱布层数计入48 h 纱布渗血层数中;若未见穿刺点纱布渗血,则至48 h 换药。统计患者置管后48 h 内纱布渗血层数。同时观察置管后48 h 内穿刺口的瘀斑情况,统计穿刺口瘀斑的发生例数。(3)静脉炎发生率及穿刺口感染情况:PICC 穿刺、置管过程中,穿刺鞘和导管对静脉内膜、静脉瓣的机械摩擦,易激惹静脉壁发生静脉炎性反应,常出现在置管后3~5 d,表现沿静脉走向出现条索状红线,局部组织红肿、灼痛等[10-11]。置管后导管出口出现红肿、疼痛、硬结,甚至有脓性分泌物即为导管口感染[12]。本研究随访观察置管后7 d内静脉炎及穿刺口感染的发生情况,统计静脉炎及穿刺口感染发生例数。
1.4 观察指标 (1)一般资料:姓名、年龄、身高、体质量、诊断、慢性病史、置管前1 周内血小板计数、PT 值。(2)置管情况:置入血管、置管侧肢体、是否一次穿刺成功、送鞘方法、导管置入长度及外露长度、尖端位置。(3)导管使用及维护情况:穿刺后48 h 内穿刺口纱布渗血层数及穿刺口瘀斑情况,穿刺后7 d 内静脉炎的发生率及穿刺口感染发生情况。住院患者由研究人员至病房跟踪随访;门诊或随访期间出院患者建立微信群,后续随访维护至本院PICC 门诊。
1.5 统计学方法 采用SPSS19.0 统计软件。计量资料以(±s)表示,采用t检验;计数资料以n(%)表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者一般情况比较 见表1。
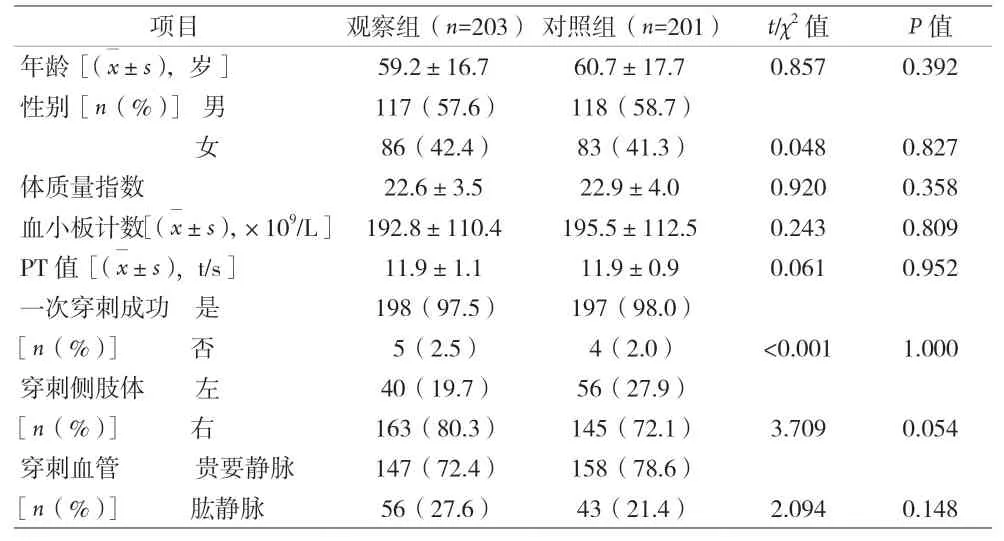
表1 两组患者一般情况比较
2.2 一次性送鞘成功率等指标比较 见表2。
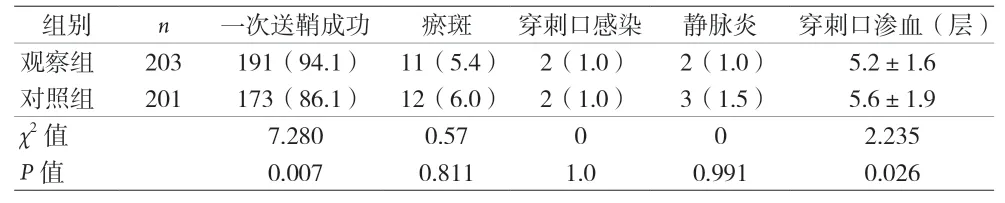
表2 一次性送鞘成功、穿刺口瘀斑、感染及静脉炎情况比较[n(%)]
3 讨论
MST 技术行PICC 置管的过程中导管经可撕裂鞘送入血管,可撕裂鞘成功置入血管是导管送入的前提[4]。可撕裂鞘尖端平整质地较扩张器软,和扩张器组装后尖端位于扩张器锥形部分后侧,其送入血管的过程中借助内侧扩张器的支撑,可撕裂鞘置鞘成功率与皮肤和可撕裂鞘之间阻力呈负相关,阻力过大易引起可撕裂鞘尖端变形增加组织损伤、更换鞘管增加医疗成本。
本研究发现钝性分离结合可撕裂鞘尖端润滑法一次送鞘成功率更高,主要原因可能是可撕裂鞘尖端使用0.9%氯化钠溶液润滑后减少皮肤与可撕裂鞘之间的阻力从而增加送鞘的成功率,同时在可撕裂鞘即将送入皮下时润滑最大程度减少0.9%氯化钠溶液的挥发从而影响润滑效果,且润滑可撕裂鞘尖端避免鞘后端湿润导致操作者持鞘不稳。观察组一次送鞘失败12 例中,均在失败后改用纵向扩皮后送鞘,其中4例可撕裂外鞘尖端变形更换鞘管。对照组中28 例一次送鞘失败的患者中均改为手术刀纵向扩皮后送鞘,其中14 例送鞘过程中可撕裂外鞘变形更换鞘管。可撕裂鞘尖端润滑法可提高PICC 置管中钝性分离一次送鞘成功率,但本研究中观察组仍有5.9%的患者因角质层厚、皮肤组织致密、肌张力高等原因引起送鞘阻力大导致一次送鞘失败。反复送鞘会增加患者的疼痛、血管痉挛甚至可撕裂外鞘变形,增加PICC 置管的风险及难度,因此操作者可通过进针阻力及送入扩张器阻力预判送鞘阻力,阻力过大的患者如在一次送鞘失败后应避免多次送鞘而改用手术刀纵向扩皮后送鞘,以减少因可撕裂鞘变形等引起的皮下组织及血管损伤。
PICC 置管送鞘过程中,刀片扩皮、多次送鞘、可撕裂鞘尖端变形均易增加皮下组织损伤致穿刺处渗血、渗液[5-6]。可撕裂鞘尖端润滑法结合钝性分离送鞘提高一次送鞘成功率,减少多次送鞘、可撕裂外鞘变形的情况,减少手术刀的使用。本研究结果表明可撕裂鞘尖端润滑结合钝性分离法减少置管后早期穿刺点渗血渗液的发生率。既往研究中陈立姣等[4]、周玉洁等[5]均比较巴德三向瓣PICC 导管套件中的盲穿刺针外鞘与扩张器组装后行钝性分离的应用效果,结果表明该方法能提高一次送鞘成功率,减少置管术后渗血的发生。本研究使用巴德单腔4 FR 耐高压PICC 导管套装中无可与扩张器组装的盲穿针外鞘,应用可撕裂外鞘尖端润滑法结合钝性分离送鞘同样提高一次送鞘成功率,减少置管后早期渗血的发生,操作简单、成本低,同时未增加置管后早期穿刺口感染、瘀斑及静脉炎的发生率。
可撕裂鞘尖端润滑结合钝性分离法能有效提高一次送鞘成功率,减少PICC 置管后早期穿刺点渗血渗液的发生率,且成本低,操作简单方便。未来研究可进一步探讨可撕裂鞘尖端润滑结合钝性分离法送鞘在不同型号及类型PICC 导管中的应用效果。
