烟囱技术与原位开窗技术处理近端锚定区不足的Stanford B型主动脉夹层并发症的比较
2023-10-25李晓阳陆炜程国兵
李晓阳 陆炜* 程国兵
胸主动脉夹层腔内修复术(thoracic endovascular aortic repair,TEVAR)具有创伤小、恢复快、并发症少等优点,目前已成为治疗Stanford B 型主动脉夹层的首选[1-2]。但近端锚定区不足15 mm 患者并不适合单纯TEVAR。烟囱技术(chimney TEVAR,cTEVAR)与原位开窗(in situ fenestration,ISF)技术是目前解决锚定区不足这一难题的临床常用方法[2-3]。本文比较烟囱技术与原位开窗技术联合TEVAR 治疗近端锚定区不足的复杂Stanford B 型主动脉夹层的安全性。
1 资料与方法
1.1 临床资料 2016 年5 月至2020 年4 月本院血管外科接受TEVAR 联合烟囱技术或原位开窗技术治疗近端锚定区不足15 mm 的Stanford B 型主动脉夹层患者68例,排除同时采用烟囱技术和原位开窗技术的患者5例,共63 例。其中男50 例,女13 例;年龄(51.2±10.9)岁;63 例患者中,51 例伴有明确的高血压病史。症状为胸背部疼痛45 例,腹痛4 例,无症状患者3 例。根据近端锚定区拓展方式的不同分为2 组。烟囱组28 例,植入胸主动脉支架同时利用cTEVAR 技术植入分支支架。原位开窗组35 例,植入胸主动脉支架同时利用ISF技术植入分支支架,两组患者一般资料比较见表1。所有患者术前均行CT 血管成像(CTA)检查。本研究经医院伦理委员会批准,患者均签署知情同意书。
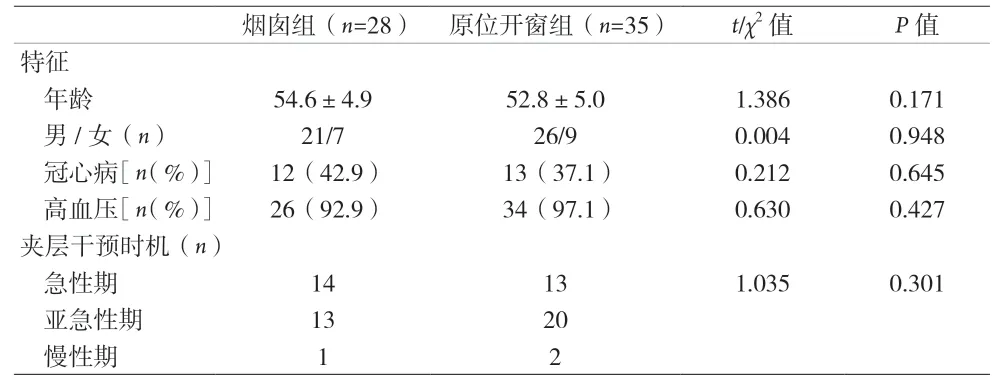
表1 两组患者基本信息比较
1.2 方法 (1)术前准备:患者住院后常规控制血压、心率,保持大便通畅,必要时镇痛等对症治疗,术前常规行胸主动脉CTA 检查,评估夹层破口位置、累及范围及主动脉分支动脉受累情况。(2)手术方法:烟囱组:采用烟囱技术联合TEVAR 进行手术治疗。其中24例采用单烟囱术,4 例采用双烟囱术。单烟囱患者常规取切口行一侧股动脉暴露+左肱动脉穿刺置鞘,双烟囱患者需增加穿刺左颈总动脉置鞘,经鞘管在需要置入烟囱支架的左锁骨下动脉(left subclavian artery,LSA)、左颈总动脉(left common carotid artery,LCCA)内预先置入交换导丝。然后进行常规TEVAR 修复术,复查造影后沿导丝送入烟囱支架并释放。原位开窗组:采用原位开窗技术联合TEVAR 进行手术治疗。其中28 例采用单开窗术,7 例采用双开窗术。单开窗患者常规取切口行一侧股动脉+左肱动脉暴露,双开窗患者需增加切口暴露左颈总动脉,经鞘管在需要置入分支支架的左锁骨下动脉、左颈总动脉内置入交换导丝。然后进行常规TEVAR 修复术。双开窗时,先使用肝活检穿刺针行LCCA 原位开窗破膜。确认穿刺针穿透覆膜支架后,依次从小到大球囊逐步扩张破口,然后于LCCA 置入分支支架。(单开窗时直接进行这一步)然后行LSA 原位开窗,于左肱动脉交换长鞘,使用气管穿刺破膜系统破膜。破膜成功后同样逐级行球囊扩张,然后于LSA 置入分支支架。支架释放后常规复查主动脉造影,观察大支架形态、LCCA、LSA 血流情况、有无内漏、烟囱或开窗支架有无受压或扭曲、腹腔重要分支血供情况等。(3)随访:术后常规口服拜阿司匹林(100 mg/d)、硫酸氢氯吡格雷片(75 mg/d)。术后7~14 d 内复查主动脉CTA,评估手术效果。术后3、6、12 个月常规行主动脉CTA 检查,1 年后每年定期复查1 次。
1.3 观察指标 术后30 d 死亡事件,并发症包括逆行A 型夹层(RTAD)发生率,烟囱或开窗分支支架闭塞率、I 型内漏发生率。
1.4 统计学方法 采用SPSS25.0 统计软件。对所有计量资料进行正态性检验,符合正态分布的计量资料采用(±s)表示,两组比较采用t检验,计数资料以n(%)表示,两组间比较采用卡方检验、连续校正卡方检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 术中所用支架情况 在胸主动脉覆膜支架方面,两组患者均使用Ankura 支架(先健,中国深圳),支架尺寸选择均根据正常血管管径放大5%~10%,在分支支架方面,烟囱组28 例患者共植入32 枚分支支架,其中75%选用自膨式裸支架,25%选用覆膜支架,原位开窗组35 例患者共植入42 枚分支支架,95.2%选用覆膜支架,4.8%使用自膨式裸支架。见表2。

表2 两组患者分支支架应用情况
2.2 手术情况 两组患者手术均成功实施,烟囱组有2例患者术中行LSA原位开窗失败后采用烟囱技术。烟囱组中,行LSA 单烟囱23 例,行LCCA 单烟囱+LSA 直接覆盖1 例,LSA+LCCA 双烟囱4 例;原位开窗组,行LSA 单开窗28 例,行LSA+LCCA 双开窗7 例,烟囱组手术时间短于原位开窗组(91.0±14.9VS.110.9±20.1)min,差异有统计学意义(P=0.048)。见表3。
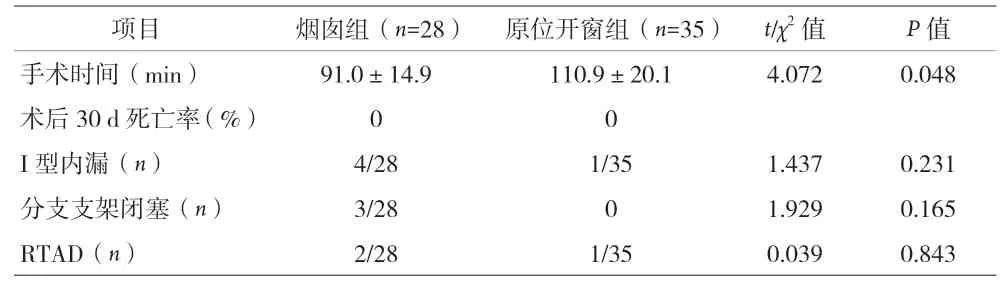
表3 两组患者围术期指标比较
2.3 随访情况 患者中位随访时间为27 个月(3~45 个月),两组患者术后30 d 均无死亡病例。随访期间重要并发症:(1)I 型内漏,烟囱组术后即时造影共发现4例I 型内漏,其中发生在双烟囱2 例,单烟囱2 例,I型内漏发生率为14.3%,程度较轻,均未做特殊处理,4 例患者随访期间其中有2 例分别于术后3 个月、12 个月复查CTA 时内漏消失,其他2 例内漏持续存在,但内漏程度无明显变化,选择继续随访观察。原位开窗组术后即时造影仅发现1 例I 型内漏,I 型内漏发生率为2.9%,由于程度较轻,未做特殊处理,术后9 个月复查CTA 时内漏消失。烟囱组I 型内漏发生率14.3%高于原位开窗组2.9%,差异无统计学意义(P=0.231)。(2)分支支架闭塞率:随访期间,烟囱组有3 例LSA 单烟囱患者,分别于术后6 个月、12 个月、24 个月复查CTA发现烟囱支架近端闭塞,均为自膨式裸支架(1 例smart control,2 例Absolute Pro 支架),其中1 例患者出现轻度左锁骨下动脉盗血症状,LSA 腔内重建获得成功,球囊扩张后套入一枚裸支架后无明显残余狭窄。其余2 例患者均无明显后循环或肢体缺血症状,均未做进一步处理。原位开窗组随访期间未发现分支支架闭塞病例。烟囱组分支支架闭塞率10.3%高于原位开窗组,差异无统计学意义(P=0.165)。(3)RTAD:烟囱组术后共发生2 例RTAD。1 例术后1 周复查CTA 提示新发升主动脉夹层,夹层范围小而局限,未累及升主动脉根部,患者无明显胸痛症状。考虑患者高龄,二次手术难度大、风险高,与家属沟通后选择保守治疗,目前随访3 个月,复查CTA 较前无明显变化。1 例LCCA 单烟囱支架患者术后28 个月新发RTAD 伴胸痛,转心胸外科行开胸手术治疗,术中出现主动脉夹层破裂,最终死亡。原位开窗组随访期间发生1 例RTAD,患者LCCA+LSA 原位双开窗术后1 个月复查胸主动脉CTA 发现新发RTAD,尽管患者无明显胸背部不适,但夹层逆撕范围较广,转心胸外科行升主动脉置换+半弓置换术,术后2 年复查良好。RTAD 发生率为4.8%,两组RTAD 发生率差异无统计学意义(P=0.843)。见表3。
3 讨论
经过数十年的发展,TEVAR 因其较低的死亡率及并发症发生率,在胸主动脉瘤和主动脉夹层的治疗上取得巨大的成功。对于锚定区不足15 mm 的复杂Stanford B 型主动脉夹层,拓展近端锚定区可扩展TEVAR 手术适应证,对提高 TEVAR 治疗成功率以及减少内漏发生率有重要意义[4]。目前国内大部分中心尚缺乏可用于近端锚定区不足的专用商业化主动脉支架[5]。由单纯TEVAR 发展而来的多种技术方式,如杂交技术、cTEVAR 技术、ISF 技术、体外开窗技术等,都尝试用于主动脉弓部区域[2-3,5]。cTEVAR 技术与ISF 技术是目前临床较为常用的2 种用于扩展锚定区的技术方式,两组方法各有优缺点。
本研究中,两组患者手术成功率令人满意。其中烟囱组手术时间短于原位开窗组,且烟囱支架材料易获取,技术难度相对简单,不需要附加外科手术比较适合急诊手术或高龄难以耐受患者。开窗技术对患者主动脉弓与LSA 的角度有一定要求,存在一定的开窗失败可能性,术中预置导丝行补救性烟囱技术安全可行。在两组患者手术安全性方面,主要从以下几种重要并发症进行讨论:(1)I 型内漏,本研究中烟囱组术后出现I型内漏发生率高于原位开窗组(14.3%VS.2.9%)。考虑其主要原因是烟囱平行支架无法避免主动脉主体支架与分支支架存在缝隙,从而易发生I 型内漏(沟槽漏)。夹层破口位于大弯侧、破口紧挨 LSA 开口、LSA 与主动脉弓角度过于垂直、使用裸支架等均可能导致增加烟囱技术内漏风险[6-7]。作者认为是充分术前评估、分支支架选择覆膜支架、烟囱支架避免放置靠近内膜破口一侧可一定程度上减少I 型内漏的发生。本研究中烟囱组3 例内漏均发生在使用自膨式裸支架中,考虑血液可能从烟囱支架和分支动脉返流入支架间缝隙导致Ⅰ型内漏的发生。原位开窗组出现1 例I 型内漏,主要考虑术中主体支架释放过程中出现轻度后移导致锚定区相对不足出现轻度I 型内漏。针对内漏的处理,作者认为轻度内漏尽量减少干预,部分患者内漏可自行消失。(2)分支支架闭塞率,本研究烟囱组术后分支支架闭塞率高于原位开窗组,差异无统计学意义。cTEVAR 技术相比ISF 技术,由于是烟囱支架与主体支架是并行关系,前者不可避免收到后者的持续压迫而容易发生闭塞[8]。本研究烟囱组共发生3 例分支支架闭塞,其闭塞发生率与国内外文献报道相似,发生闭塞的主要原因可能与主动脉支架尺寸的放大比例,不同大支架的选择、分支支架的选择、分支血管与主动脉弓的角度有关[6,8]。针对分支支架闭塞,无症状患者可以选择保守观察,有症状患者可考虑再次血运重建,本研究中有1 例分支支架闭塞患者在血运重建时选择在原分支支架内再套入自膨式裸支架,疗效令人满意。(3)RTAD,RTAD 是TEVAR 术后最凶险的并发症,其发生率约2.5%,死亡率却高达37.1%,其发生原因目前尚不明确[9]。目前普遍认为由于心脏持续的跳动,支架近端裸支架部分和血管壁所发生的摩擦增加了内膜损伤破裂的风险,从而引起 RTAD。其发生可能与主动脉支架的放大比例、主体支架近端裸支架结构、主动脉弓形、术中是否行球囊扩张、锚定区分区位置以及支架是否锚定在正常血管壁有关[9-10],RTAD 一旦发生,后果非常严重,外科开胸手术治疗仍是首选选择[11-13]。烟囱或开窗技术的开展给外科手术增加一定的难度和不确定性[12,14]。本研究烟囱组RTAD 发生率7.1%高于原位开窗组2.9%,差异无统计学意义(P>0.05)。两组患者总的RTAD 发生率4.7%略高于文献报道[9]。提示烟囱技术与原位开窗技术相比常规TEVAR 术可能增加发生RTAD 的发生风险,但本研究病例数相对较少,需进一步研究。
综上所述,由于商业化分支支架尚未广泛普及,原位开窗技术与烟囱技术作为过渡时期技术在拓展近端锚定区方面总体安全可行。由于病例数等因素限制,本研究尚无充分证据支持何者更优。考虑到原位开窗有一定技术难度,其并发症与术者手术熟练程度密切相关。作者认为若解剖、术者经验、经济条件允许,可优选原位开窗技术,若术者对原位开窗技术并不熟练,烟囱技术也是一种可靠选择。随着国内外腔内治疗器械和技术的发展,涉及弓上分支的主动脉夹层腔内修复也正逐步从定制走向成品化,从烟囱、开窗等辅助技术转向分支支架技术。
