髓内钉联合植骨治疗股骨骨折术后骨不连的效果
2023-10-24惠宁军叶义平李耀辉刘凯顺周祥兴
惠宁军,叶义平,郭 俊,李耀辉,陈 灿,刘凯顺,周祥兴
(梧州市中医医院下肢骨一科,广西 梧州 543000)
股骨是人体最长的管状骨,而股骨骨折是临床较常见的骨折类型,骨不连发生率较高,临床处理尤为棘手[1]。目前手术是股骨骨折术后骨不连的首选治疗方式,其中以内固定联合植骨治疗效果较佳[2-3]。近年来,髓内钉的临床应用逐渐增加,其治疗骨不连的效果确切[4]。植骨虽有效,但植骨方式选择不当,会导致缺损区与植骨块无法有效嵌合,很可能再次发生骨不连[5-6]。传统式植骨采用填充或加压的植骨方式,因缺损区与植骨块未能完全嵌合,易导致骨生长缓慢、植骨失败等。为确保植骨充分,尽可能减少移植骨与接受骨间的残留空隙、实现广泛且紧密接触,需谨慎选择植骨方式。捆柴式植骨使用足量的自体髂骨条,自体骨量不足时也可进行混合植骨,可联用医用纳米羟基磷灰石/聚酰胺66复合骨填充材料,再用钢丝环进行捆柴式固定,牢固捆扎骨条,为骨愈合提供有利环境。本研究采用髓内钉联合植骨治疗股骨骨折术后骨不连并评价其有效性,现报告如下。
1 资料与方法
1.1 临床资料
选择2019年1月至2021年1月我院收治的股骨骨折术后骨不连患者40例,按入院先后顺序分为对照组(20例,采用髓内钉联合传统式植骨治疗)和观察组(20例,采用髓内钉联合捆柴式植骨治疗)。2组性别、年龄、距首次手术时间、原内固定物、骨不连类型、骨不连部位、初次骨折AO分型、初次受伤原因等基线资料比较差异无统计学意义(P>0.05)。本研究经我院医学伦理委员会批准(20211010),患者对手术知情同意。
股骨骨折术后骨不连诊断标准:影像学检查提示骨折术后9个月未观察到骨折断端愈合,且近3个月内未观察到骨折断端愈合倾向[7-8]。
纳入标准:①符合股骨骨折术后骨不连的标准[7-8];②年龄18~<60岁;③视觉、听觉、语言功能正常;④单侧股骨骨折。
排除标准:①合并心、肝、肺、肾等重要脏器功能障碍;②合并心血管疾病;③感染性骨不连;④合并恶性肿瘤;⑤存在髓内钉治疗禁忌、植骨禁忌;⑥合并精神疾病;⑦合并血液疾病;⑧病理性骨折。
1.2 方法
术前准备:遵医嘱完善相关术前检查,评估患者心理状态,综合评估患者手术耐受情况。术前30 min预防性使用抗生素,手术时间超过3 h需再次补充抗生素。观察组患者采用髓内钉联合捆柴式植骨。髓内钉复位固定:麻醉,消毒铺巾,取原切口入路,切开皮肤、皮下组织等,同时保护好周围血管、神经,显露原内固定物并取出。仅分离骨折断端位置的骨膜,钻通闭合的骨髓腔,刮匙轻轻搔刮断端,骨凿清理硬化骨质,并凿出数条浅细骨槽至骨折端出现新鲜渗血。骨折复位后,用钢板髓内钉固定。捆柴式植骨:顺一侧髂骨走行,切开皮肤、皮下组织等,暴露髂骨,清除附着于髂骨外侧前端的肌肉软组织,取骨凿,定位至髂后上嵴,凿全髂骨骨板(5 cm×3 cm×1 cm)备用。再用骨蜡封闭取骨位置的松质骨切口,充分止血。可吸收缝线逐层缝合。清理备用的全髂骨骨板,切除附着的软组织。定位至髂骨块中央松质骨处,纵行切开,用骨刀将其对半凿开,两半均含松质骨、皮质骨,横向凿开,制作数个髂骨条,拟植骨备用。充分止血后,取钢丝导向器,将钢丝环精准置于骨折端,顺沿股骨将髂骨条(松质骨向内、皮质骨朝外)轴向围绕骨不连,使其有序排列于钢丝环内,不留空腔。若自体骨量不足,或留有空腔,联用医用纳米羟基磷灰石/聚酰胺66复合骨填充材料(60 cm×5 cm×5 cm),顺骨折端轴线环形排列,用钢丝环类似捆柴式捆扎骨条,妥善固定,确保骨条无松动迹象。放置引流管,清点手术物品,逐层缝合,无菌敷料包扎。
对照组患者采用髓内钉联合传统式植骨,髓内钉复位固定操作同观察组。传统式植骨:顺一侧髂骨走行,切开皮肤、皮下组织等,暴露髂骨后清除附着于髂骨外侧前端的肌肉软组织,取骨凿,定位至髂后上嵴后侧1.5 cm处,凿全髂骨骨板(5 cm×3 cm×1 cm)备用,挖取松质骨颗粒。再用骨蜡封闭取骨位置的松质骨切口,充分止血后,可吸收缝线逐层缝合。进一步处理全髂骨骨板,清除附着的软组织,借助髂骨块用咬骨钳将其处理成大小适宜的颗粒,拟植骨备用。充分止血后,定位至骨不连处,填充或加压髂骨颗粒。放置引流管,清点手术物品,逐层缝合,无菌敷料包扎。
2组患者术后2~7 d予抗凝、抗感染治疗。术后48 h内,观察引流量(记录色、质、量情况),24 h引流量不超过50 mL即可拔除引流管。术后第2天开始指导患者积极、正确地进行股四头肌等长收缩训练。术后第3天根据患者恢复状况持续被动运动,2周后行部分负重活动。定期复查X射线,循序渐进增加锻炼强度。
1.3 观察指标
患者术后1、2、3、6、9个月通过门诊复查,以Fernandez-Esteve骨痂评分[9]评估2组患者的骨痂生长情况。比较2组住院时间及骨愈合时间。骨愈合标准:①局部无压痛、无纵向叩击痛;②个体(主动/被动)活动时均未见异常;③下肢在不借助辅助工具情况下能够行走3 min,且至少30步;④持续观察2周,均未见骨折处变形;⑤X射线片检查提示骨折端有连续性骨痂通过,骨痂≥75%。末次随访时行X射线检查,以Johner-Wruhs评分[10]评价患者患侧下肢功能恢复情况,并计算优良率,优良率=(优例数+良例数)/总例数×100%。统计2组断钉、关节僵硬、下肢深静脉血栓、愈合不良等并发症发生情况。
1.4 统计学处理
数据使用SPSS 23.0软件进行统计学分析。计量资料符合正态分布,以均数±标准差()表示,行t检验;计数资料以率(%)表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 骨痂生长情况比较
观察组术后2、3、6、9个月的Fernandez-Esteve骨痂评分均高于对照组(P<0.05),见表1。
表1 术后Fernandez-Esteve骨痂评分比较(±s,n=20,分)

表1 术后Fernandez-Esteve骨痂评分比较(±s,n=20,分)
组别对照组观察组tP 1个月0.28±0.07 0.31±0.09 1.177 0.247 2个月0.45±0.13 0.57±0.16 2.603 0.013 3个月0.89±0.22 1.07±0.25 2.417 0.021 6个月2.48±0.62 3.02±0.68 2.624 0.012 9个月3.24±0.71 3.63±0.35 2.203 0.034
2.2 住院时间及骨愈合时间比较
观察组住院时间及骨愈合时间均短于对照组(P<0.05),见表2。
表2 患者住院时间及骨愈合时间比较(±s,n=20)
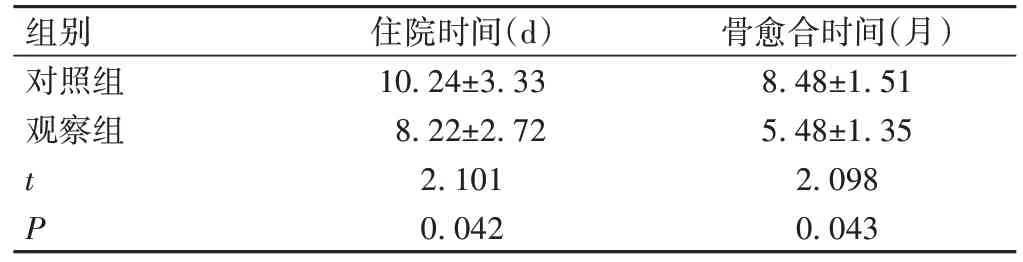
表2 患者住院时间及骨愈合时间比较(±s,n=20)
组别对照组观察组tP住院时间(d)10.24±3.33 8.22±2.72 2.101 0.042骨愈合时间(月)8.48±1.51 5.48±1.35 2.098 0.043
2.3 下肢功能比较
观察组下肢功能优良率高于对照组(P<0.05),见表3。

表3 患者下肢功能比较[n=20,例(%)]
2.4 并发症发生情况比较
观察组并发症总发生率低于对照组(P<0.05),见表4。
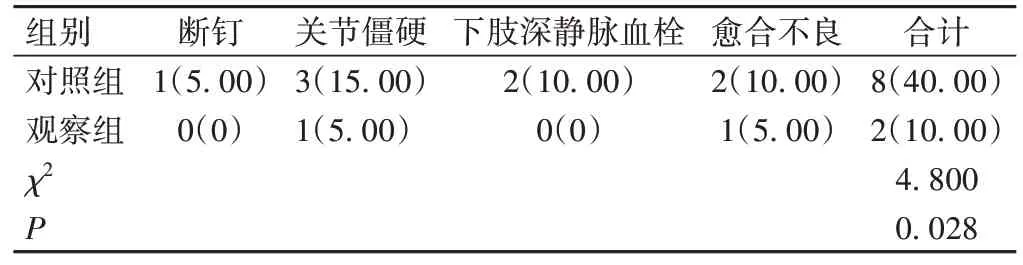
表4 患者并发症发生情况比较[n=20,例(%)]
2.5 典型病例
典型病例1:患者,男,51岁,因车祸导致左股骨干中上段粉碎性骨折,骨折移位明显。距首次手术16个月,采用髓内钉联合传统式植骨治疗骨不连,术后骨痂生长情况良好。术后1个月X射线示骨折对位对线同前,内固定位置良好,骨折端无明显骨痂生长;术后9个月X射线示内固定在位良好,部分骨折线仍然较清晰,骨折端一侧可见大量骨痂生长,但尚未完全达到骨性愈合(图1)。
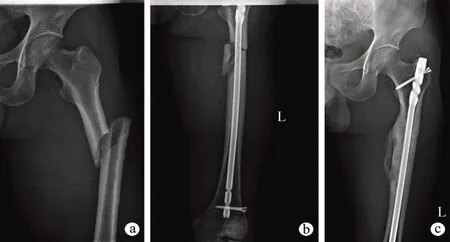
图1 典型病例1 X射线片
典型病例2:患者,男,39岁,因车祸导致左股骨干骨折端粉碎移位明显。距首次手术10个月,采用髓内钉联合捆柴式植骨治疗骨不连,术后骨痂生长情况良好。术后1个月X射线示骨折对位对线同前,内固定位置良好,骨折端较前有少许骨痂生长;术后9个月X射线示内固定在位良好,骨折线已消失,骨痂跨越并完全包裹骨折端,达到骨性愈合(图2)。

图2 典型病例2 X射线片
3 讨论
股骨骨折内固定物包括钢板、髓内钉,正确选择内固定物非常重要,而内固定物型号的选择同样重要,髓内钉直径过小易造成骨折端缺乏稳定愈合环境,骨折端旋转不稳定,从而导致骨不连发生风险增加。笔者根据自身临床经验,认为骨折愈合必须确保骨折端绝对稳定。植骨具备骨传导性、成骨性、骨诱导性等多重特性[11-12]。目前主要取自体骨植骨,传统式植骨将其制成颗粒状,填充或加压至目标部位,以达到治疗目的[13]。然而,传统式植骨中自体骨有限,有可能造成缺损区与植骨块无法有效嵌合,再次发生骨不连风险较高。若骨缺损范围偏大,仅填充自体骨易导致不愈合,从而引起植骨丢失,这与传统式植骨血运欠佳、植骨量不足、固定不充分等有关[14]。
本研究尝试使用髓内钉联合捆柴式植骨治疗股骨骨折术后骨不连,结果显示,治疗后2、3、6、9个月,观察组Fernandez-Esteve骨痂评分均高于对照组,提示髓内钉联合捆柴式植骨治疗股骨骨折术后骨不连,能促进骨痂生长。本研究中观察组住院时间、骨愈合时间均短于对照组。原因可能是捆柴式植骨使用足量的自体髂骨条,能有效解决自体骨量不足的问题,再联用医用纳米羟基磷灰石/聚酰胺66复合骨填充材料进行混合植骨,用钢丝环进行捆柴式固定,能确保移植骨与接受骨充分接触,几乎无残留空隙,确保骨膜血供,改善骨折端内环境,且术后进行功能锻炼,可进一步促进骨愈合;此外,髓内钉固定能增强机械稳定性,特别是明显提高骨折端抗旋转稳定性,与骨折愈合机制相符。
本研究中观察组下肢功能优良率高于对照组,提示髓内钉联合捆柴式植骨治疗股骨骨折术后骨不连能有效恢复下肢功能。分析原因为髓内钉固定性佳,能提供近似生物学固定,维持骨折端稳定,能有效应对可能出现的有害应力(如弯曲),且无需外固定,患者早期可进行功能锻炼,对下肢功能恢复大有裨益;此外,联合捆柴式植骨具有成骨刺激作用,利于提高成骨能力。
骨不连处理不当很可能造成患者功能障碍,残疾风险高[15-16]。植骨能产生成骨作用,然而由于植骨过程需要分离供、受骨区的软组织,创伤明显,有一定并发症发生风险。有研究采用滑动植骨结合双锁定钢板内固定治疗股骨骨折内固定术后骨不连,先将取出的自体髂骨制备成火柴棒样,再用刮匙刮取同侧髂骨里的松质骨,填充至股骨骨不连端间隙,把火柴棒样的髂骨骨条沿股骨干的髓腔从内延伸至骨不连断端外放置,结果显示,骨愈合率高,且无并发症[17]。本研究结果显示,髓内钉联合捆柴式植骨治疗股骨骨折术后骨不连并发症少,与Xing等[17]的研究结果基本一致。分析原因可能是捆柴式植骨能促进移植骨与接受骨无缝隙接触,骨条捆扎牢靠,可改善骨折端内环境,为骨修复提供有利内环境,便于患者早期功能锻炼,促进骨愈合。
综上,髓内钉联合捆柴式植骨治疗股骨骨折术后骨不连,能促进骨痂生长,缩短住院时间和骨愈合时间,减少并发症发生,促进下肢功能恢复。但本研究样本量较小,且捆柴式植骨为治疗股骨骨折术后骨不连的初步应用,还需要大样本、长期临床随访研究验证其治疗股骨骨折术后骨不连的优势。
