3D打印辅助经皮穿刺椎体成形术治疗重度骨质疏松性椎体压缩骨折的疗效
2023-10-24韦昌辉张伟卢俊浩彭晨建柏茂盛王军
韦昌辉,张伟,卢俊浩,彭晨建,柏茂盛,王军
(南京市中医院骨伤科,江苏 南京 210000)
骨质疏松性椎体压缩骨折(osteoporotic vertebral compression fractures,OVCF)是导致中老年人腰背部疼痛和残疾的常见原因。我国OVCF发生率随着老年人口的增长逐渐增高,经皮穿刺椎体成形术(percutaneous vertebroplasty,PVP)是纠正脊柱后凸畸形、缓解疼痛的常用椎体增强术式之一[1]。但是对于椎体压缩超过2/3的重度OVCF,PVP穿刺困难,操作难度大,会延长手术时间,增加术后骨水泥渗漏等并发症的发生风险,因此重度OVCF一直被认为是PVP的禁忌证[2]。3D打印是骨科手术领域常用的辅助治疗技术,该技术通过计算机断层扫描、磁共振成像等医学数字成像技术获得图像数据,利用计算机辅助设计3D物理模型,打印所需形状和尺寸的导航材料以辅助完成手术,大大提高了手术治疗的精确性和可操控性,降低了手术操作难度[3]。目前3D打印技术已经广泛用于骨折手术的辅助治疗,但其在重度OVCF中的应用价值还需进一步探讨。本研究将3D打印技术辅助PVP应用于重度OVCF的治疗,以期为该病的临床治疗提供参考。
1 资料与方法
1.1 临床资料
回顾性分析2019年2月至2021年2月我院骨科收治的82例重度OVCF患者的资料。纳入标准:①术前X射线片提示骨折椎体压缩,受累节段椎体前缘高度超过原高度的2/3,即重度压缩;②双能X射线吸收法检测骨密度T值≤-2.5 SD,符合骨质疏松诊断标准[4];③新鲜单椎体骨折,椎体后壁完整,无椎管占位;④年龄52~75岁;⑤无手术禁忌,可耐受手术治疗;⑥定期复查及配合随访。排除标准:①椎体骨折或脱位;②并发脊髓和神经损伤;③骨肿瘤;④凝血功能障碍、骨水泥过敏;⑤长期服用激素;⑥临床资料不全。根据手术方式不同将患者分为观察组(40例,采用3D打印技术辅助PVP治疗)和对照组(42例,采用常规PVP治疗)。2组年龄、性别、骨折部位、受伤机制和骨质疏松病程均衡可比(P>0.05)。
1.2 方法
患者入院后均行常规心电图、实验室、正侧位X射线、CT扫描及骨密度检查,明确椎体压缩程度和骨质疏松程度,给予钙剂、维生素D抗骨质疏松治疗。对照组:患者采用局部麻醉,取俯卧位,床旁C型臂透视机定位穿刺进针点,于穿刺点作一个0.5 cm的切口,C型臂透视指引下置入带芯穿刺针至伤椎椎体后方扩孔,放置骨水泥专用推杆,将聚甲基丙烯酸甲酯骨水泥注入椎体,待骨水泥干结,退出工作套管,创口贴覆盖切口。术后继续常规抗骨质疏松治疗,卧床休息,术后6 h可轴向翻身,12 h进行腰背肌锻炼主动收缩和双下肢主动功能练习,48 h佩戴护具下床活动,术后3个月恢复良好可解除护具,加强腰背部肌肉功能锻炼。观察组:术前行椎体64排螺旋CT薄层扫描,将扫描图像以Dicom格式导入Mimics17.0软件,测量穿刺进针点至棘突中线的距离、头倾角度及外展角度,并从横断位、矢状位、冠状位观察钉道与椎弓根的位置关系,MedCAD模块模拟生成目标椎体的三维模型,将导板文件导入Forml+3D打印机(Formlabs,美国)制作1∶1伤椎三维模型。根据CT三维数据在伤椎三维模型上演练,确定避开破裂终板穿刺至理想部位的路径。术前对病椎三维模型严格消毒,术中操作和术后处理同对照组。
1.3 观察指标
术后1个月、6个月、12个月定期门诊复查和电话随访。记录穿刺定位时间、透视次数、手术时间、术后住院时间、术后首次下床活动时间等手术及术后恢复相关指标。于术前及术后1个月、6个月、12个月采用Oswestry功能障碍指数(Oswestry dysfunction index,ODI)评估患者胸腰椎功能改善情况,ODI越高则功能障碍越严重[5]。于术前及术后1个月、6个月、12个月拍摄正侧位X射线片,计算椎体前缘丢失高度、伤椎前缘压缩率、伤椎后缘压缩率、矢状面后凸Cobb角。Cobb角测量:沿脊柱后凸上端椎(倾斜度最大的椎体)的上终板和下端椎的下终板分别作一平行线,两条线的夹角即Cobb角。于术前及术后1个月、6个月、12个月采用疼痛视觉模拟量表(visual anologue score,VAS)评估患者腰痛和下肢痛情况,0分为无痛,10分为难以忍受的剧痛[6]。于术前及术后1个月、6个月、12个月采用健康状况调查简表(36-item short-form health survey,SF-36)评价患者生活质量,评分越高表示生活质量越高[7]。记录2组术中及随访期间神经损伤、脑脊液漏、骨水泥渗漏、切口感染、腰痛复发等并发症发生情况。
1.4 统计学分析
采用SPSS 25.0软件进行统计学分析,Kolmogorov-Smirnov法检验计量资料符合正态分布,以均数±标准差()表示,组间比较采用独立样本t检验,不同时间点数据比较采用重复测量方差分析,球型性校正为HF系数法,组间两两比较采用LSD-t检验,组内时间点比较采用差值t检验。计数资料以率(%)表示,采用χ2检验或Fisher确切概率法。检验水准α=0.05。P<0.05为差异有统计学意义
2 结果
2.1 手术及术后恢复相关指标比较
观察组穿刺定位时间、手术时间短于对照组(P<0.05),透视次数少于对照组(P<0.05),2组术后住院时间、术后首次下床活动时间比较差异无统计学意义(P>0.05),见表1。
表1 手术及术后恢复相关指标比较(±s)

表1 手术及术后恢复相关指标比较(±s)
组别对照组观察组tP n 42 40穿刺定位时间(min)7.65±2.03 6.24±1.51 3.555 0.001手术时间(min)35.26±6.46 30.15±5.14 3.951 0.000透视次数(次)12.35±2.66 9.05±2.05 6.270 0.000术后首次下床活动时间(d)8.05±2.13 7.95±2.06 0.216 0.830术后住院时间(d)5.28±1.12 5.16±1.07 0.496 0.622
2.2 腰椎功能比较
2组术后ODI随时间延长逐渐降低,组内不同时间点比较差异均有统计学意义(P<0.05),但组间比较差异无统计学意义且不存在交互效应(P>0.05),见表2。
表2 2组ODI比较(±s,%)

表2 2组ODI比较(±s,%)
*:与术前比较,P<0.05;#:与术后1个月比较,P<0.05;△:与术后6个月比较,P<0.05
组别对照组观察组tP n 42 40术前73.61±13.26 73.95±13.82 0.114 0.910术后1个月43.26±9.56*42.75±9.23*0.246 0.807术后6个月21.35±4.69*#20.15±4.16*#1.223 0.225术后12个月12.35±3.26*#△11.31±3.82*#△1.328 0.188 F F组间=1.653 F时间=16.352 F交互=0.532 P P组间=0.326 P时间=0.000 P交互=0.619
2.3 骨折椎体影像学指标比较
2组椎体前缘丢失高度、伤椎前缘压缩率、伤椎后缘压缩率、后凸Cobb角组内不同时间点比较差异均有统计学意义(P<0.05),但组间比较差异无统计学意义且不存在交互效应(P>0.05),2组术后椎体前缘丢失高度、伤椎前缘压缩率、伤椎后缘压缩率、后凸Cobb角均呈先下降后缓慢上升趋势(P<0.05),见表3。
表3 骨折椎体影像学指标比较(±s)
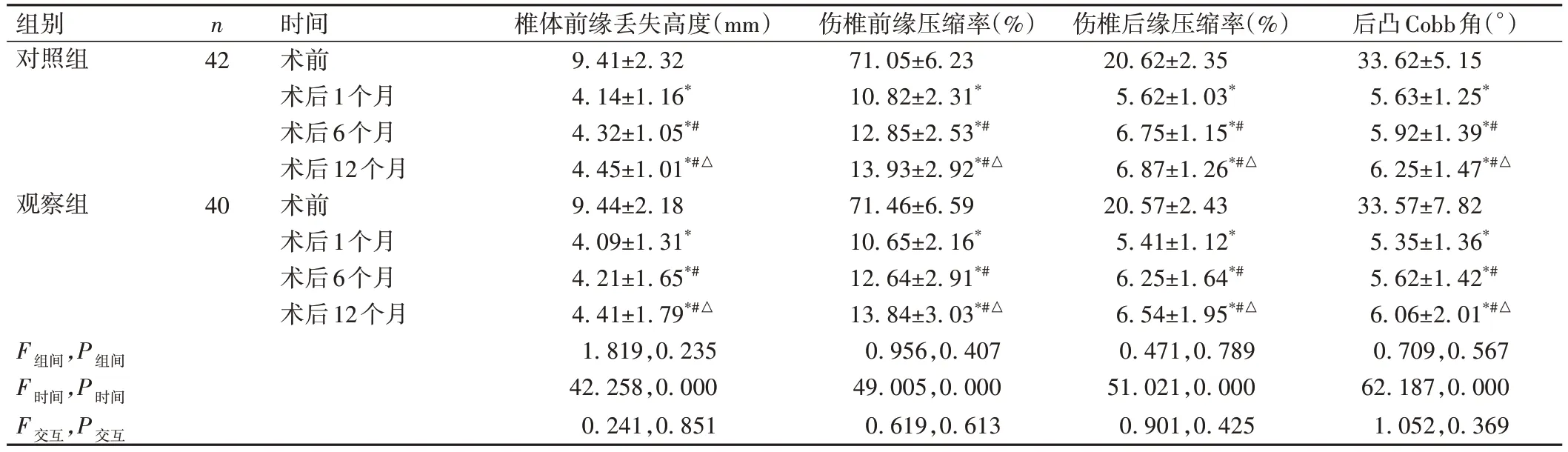
表3 骨折椎体影像学指标比较(±s)
*:与术前比较,P<0.05;#:与术后1个月比较,P<0.05;△:与术后6个月比较,P<0.05
组别对照组观察组F组间,P组间F时间,P时间F交互,P交互n 42 40时间术前术后1个月术后6个月术后12个月术前术后1个月术后6个月术后12个月椎体前缘丢失高度(mm)9.41±2.32 4.14±1.16*4.32±1.05*#4.45±1.01*#△9.44±2.18 4.09±1.31*4.21±1.65*#4.41±1.79*#△1.819,0.235 42.258,0.000 0.241,0.851伤椎前缘压缩率(%)71.05±6.23 10.82±2.31*12.85±2.53*#13.93±2.92*#△71.46±6.59 10.65±2.16*12.64±2.91*#13.84±3.03*#△0.956,0.407 49.005,0.000 0.619,0.613伤椎后缘压缩率(%)20.62±2.35 5.62±1.03*6.75±1.15*#6.87±1.26*#△20.57±2.43 5.41±1.12*6.25±1.64*#6.54±1.95*#△0.471,0.789 51.021,0.000 0.901,0.425后凸Cobb角(°)33.62±5.15 5.63±1.25*5.92±1.39*#6.25±1.47*#△33.57±7.82 5.35±1.36*5.62±1.42*#6.06±2.01*#△0.709,0.567 62.187,0.000 1.052,0.369
2.4 VAS评分、SF-36评分比较
2组VAS评分、SF-36评分组内不同时间点比较差异均有统计学意义(P<0.05),但组间比较差异无统计学意义且不存在交互效应(P>0.05),2组术后VAS评分逐渐降低(P<0.05),SF-36评分均逐渐上升(P<0.05),见表4。
表4 VAS评分、SF-36评分比较(±s,分)

表4 VAS评分、SF-36评分比较(±s,分)
*:与术前比较,P<0.05;#:与术后1个月比较,P<0.05;△:与术后6个月比较,P<0.05
组别对照组观察组n 42 40时间术前术后1个月术后6个月术后12个月术前术后1个月术后6个月术后12个月F组间=0.752,F时间=36.005,F交互=1.241 P组间=0.812,P时间=41.274,P交互=0.902 VAS评分8.01±1.34 2.26±1.21*1.51±0.16*#0.65±0.05*#△8.35±1.39 2.05±1.35*1.45±1.43*#0.52±0.72*#△SF-36评分45.42±5.95 56.26±6.59*75.65±10.25*#86.46±13.72*#△45.05±6.23 56.64±6.37*75.34±11.4*#86.56±12.47*#△
2.5 并发症比较
2组术中均未出现神经损伤及脑脊液漏;对照组出现6例骨水泥渗漏,1例切口感染,1例腰痛复发;观察组未发生骨水泥渗漏,出现1例切口感染。观察组骨水泥渗漏发生率低于对照组(Fisher确切概率法,P<0.05),2组切口感染率(χ2=0.000,P>0.05)、腰痛复发率(Fisher确切概率法,P>0.05)比较差异无统计学意义。
2.6 典型病例
病例1:患者,男,75岁,外伤致腰背部疼痛3 d余就诊,查体示腰背部叩击痛,CT及MRI诊断为L1椎体压缩性骨折,重度OVCF(图1a、b),采用常规PVP治疗。术中X射线片显示椎体高度恢复良好,骨水泥在位(图1c),术后6个月及12个月复查CT及X射线片显示椎体高度恢复(图1d~f)。
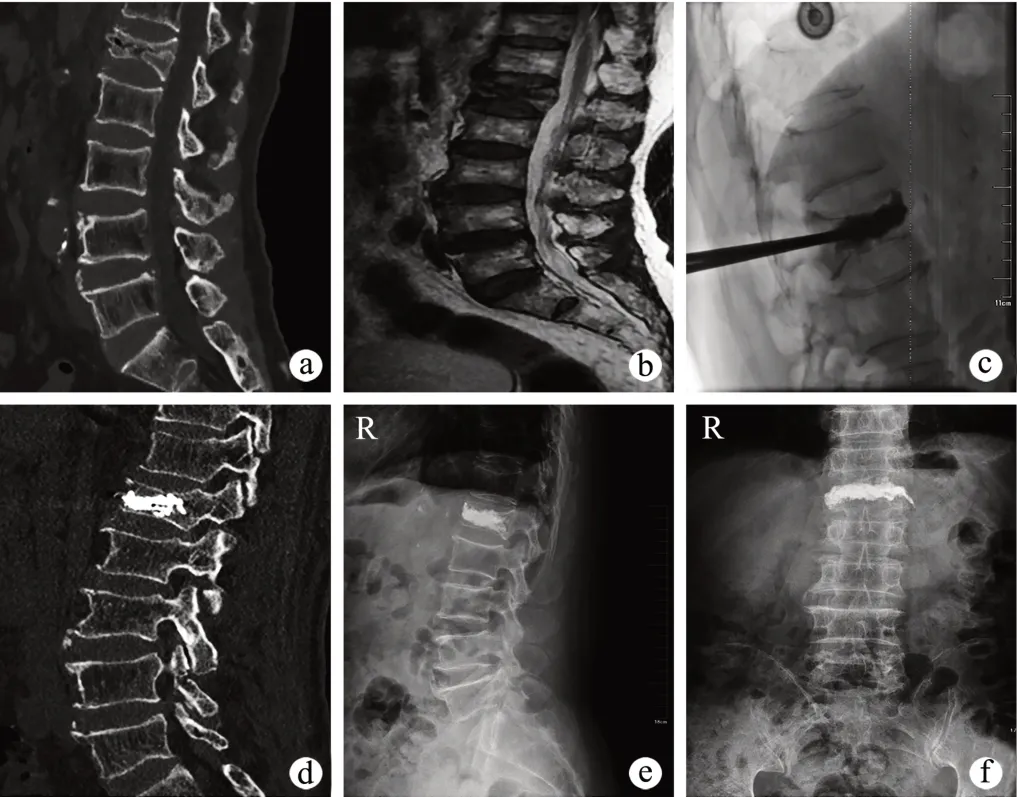
图1 重度OVCF典型病例1图片
病例2:患者,男,70岁,外伤致胸背部疼痛2 d余就诊,查体示胸腰部叩击痛,胸椎X射线片及CT三维重建示T12椎体压缩性骨折,重度OVCF(图2a、b),采用3D打印辅助PVP治疗,术中X射线片示椎体高度恢复良好,骨水泥在位(图2c),术后6个月及12个月复查CT及X射线片显示椎体高度恢复(图2d~g)。
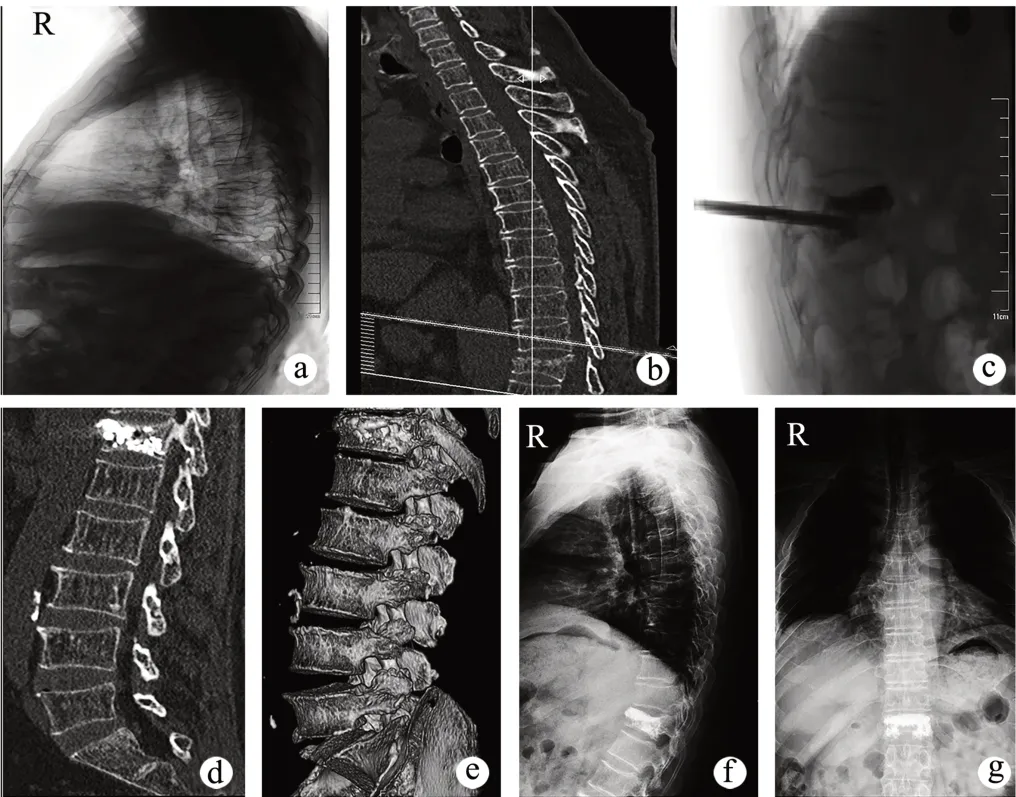
图2 重度OVCF典型病例2图片
3 讨论
重度OVCF是指脊椎椎体前缘塌陷超过原有椎体高度2/3的病理性骨折,通常发生在胸腰段交界处,若不及时救治可导致后凸畸形、疲劳、疼痛、邻近椎骨骨折等一系列问题[1]。传统观念认为重度OVCF治疗首选椎弓根螺钉固定技术,该技术可矫正后凸畸形,保持矢状平衡,恢复正常脊柱序列并缓解神经压迫,但是螺钉松动、脱出和断裂等风险较大[8]。PVP具有微创、即刻疼痛缓解、功能恢复快的优点,但矫正重度OVCF脊柱后凸操作困难,治疗过程中骨水泥渗漏的发生率较高[9],当骨水泥渗入椎管或神经根管时,可能会导致截瘫和神经根受压等神经系统并发症;当骨水泥渗入血管时,可引起致命的肺栓塞[10]。随着外科手术的发展,3D打印导向模板已被应用于多种脊柱外科手术,可提高操作准确性和精度,减少术中辐射暴露,降低操作难度和操作相关并发症风险,缩短手术时间[11]。随着3D打印技术在临床应用日益成熟,3D打印技术结合微创手术在骨折治疗中表现出较大可行性和实用性。
本研究观察组采用3D打印技术辅助PVP治疗,与对照组比较,穿刺定位时间和手术时间缩短,透视次数减少,分析原因为传统PVP需C型臂透视,但仍有1.2%~15.7%的不符合率和0~7.42%的再手术率[2],加之重度OVCF伴严重后凸畸形,术中需反复透视确定安全理想的穿刺点、穿刺角度和方向,导致术中放射剂量增加,手术时间延长[2]。3D打印技术基于术前CT扫描图像和数据,在Mimics软件中对目标椎体进行术前重建,可协助外科医生全面掌握椎体形态特征,还可在软件中制作个性化的标点轨迹,同时,其还可对骨折部位进行可视化手术风险评估,为患者制定个体化的手术方案[12]。林吉生等[13]研究显示,3D打印导向模板上的引导圆柱体可预先确定穿刺针方向和深度,无需调整穿刺针即可确定合适的进入点,从而可节省术中调整穿刺针方向和深度的时间,提高穿刺精确度,缩短手术时间,降低辐射暴露率。
本研究中观察组骨水泥渗漏发生率明显低于对照组,说明3D打印技术辅助PVP可降低骨水泥渗漏风险,具有较高的安全性。分析原因为术前通过模拟3D打印软件中经椎弓根PVP入路,可确定最佳的进针点、进针轨迹和进针深度,降低骨水泥渗漏的发生率[14];此外,3D打印技术通过术前模拟真实手术,将PVP从依赖经验的术式转变为数字化、个体化、精准化的术式,提高了穿刺的准确性,进而避开容易发生骨水泥渗漏的部位,降低了骨水泥渗漏的发生风险[15]。本研究中2组术后VAS评分、ODI、骨折椎体前缘压缩率、Cobb角、SF-36评分等均较术前明显改善,说明3D打印技术可改善重度OVCF患者术后腰椎功能,缓解疼痛程度,提高生活质量,与常规PVP效果相当。
综上,3D打印技术辅助PVP治疗重度OVCF可缩短术中穿刺时间、手术时间,减少透视次数以及降低骨水泥渗漏率,保障PVP手术顺利和安全进行。但本研究为回顾性单中心研究、样本量有限,因此仍需开展多中心、大样本的随机对照研究加以证实。
