血清PCT、NT-proBNP及TCD在脓毒症相关性脑病监测中的应用及对其转归的预测价值*
2023-10-20何文高媛媛柳梅范学朋胡述立
何文 高媛媛 柳梅 范学朋 胡述立
(武汉市第一医院重症医学科,湖北 武汉 430030)
脓毒症相关性脑病(Sepsis-associated encephalopathy, SAE)是常见的一种脓毒症并发症,是全身炎症反应导致的急性弥漫性脑功能障碍性疾病[1-2]。临床调查数据[3]表明,综合重症监护病房的SAE发生率达50%左右,且呈上升趋势,已成为国内外学者现阶段研究的重要课题之一。SAE诊断方式主要是排除性诊断,即脓毒症非中枢神经系统疾病情况下,出现的意识障碍或精神方面则诊断为SAE[4]。SAE临床表现主要为易激惹、不能集中注意力、定向障碍、记忆力下降等认知性功能障碍[5]。因此,采取及时有效地监测SAE方法及预测其转归方法具有重要意义。降钙素原(Procalcitonin,PCT)是一种糖蛋白,其说与病毒、细菌及微生物等感染程度有关。N前端脑钠肽(N-terminal forebrain natriuretic peptide,NT-proBNP)是主要从心室分泌的一种多肽类激素,近年来将其作为预测SAE的新型标志物之一[6]。经颅多普勒超声(Transcranial Doppler ultrasound,TCD)由于可床旁实时及移动性监测脑血管血流动力学水平,故而认为可能为SAE患者脑血流动力学提供有价值的信息。基于此,本研究探讨血清PCT、NT-proBNP及TCD对SAE的监测中的应用及对其转归的预测价值,以期为SAE及其转归预测提供参考。
1 资料与方法
1.1 一般资料 选择本院于2020年1月—2022年4月收治的脓毒症患者148例作为研究对象,其中男94例,女54例;年龄35~72岁,平均(54.84±8.21)岁;体质量(62.01±8.65)kg;基础疾病:高血压病16例,糖尿病11例;根据是否合并SAE分为SAE组(67例)与无SAE组(81例)。纳入标准:①依据《中国脓毒症/脓毒性休克急诊治疗指南(2018)》[7]关于脓毒症诊断标准,并符合Papadopoulos等[8]提出的关于SAE诊断标准。②无中枢神经系统感染者。③临床资料完整。④均签订知情同意书。排除标准:①伴颅内器质性病变、脑血管意外及其他代谢性脑病者。②伴随多脏器功能衰竭者。③伴中枢神经系统感染者。④合并自身免疫性疾病、血液系统疾病及恶性肿瘤者。本研究经我院伦理委员会批准。
1.2 方法
1.2.1 收集资料 记录患者性别、年龄、体质量、基础疾病、急性生理与慢性健康状况评分系统(APACHE Ⅱ)等,APACHE Ⅱ评分系统[6]由急性生理学评分APS、年龄评分、慢性健康状态评分三部分组成,最后得分为三者之和,理论最高分71分,其中APS包含12项生理参数,评分越高病情越重。
1.2.2 血清标本采集 收集所有患者入院后第3 d清晨空腹外周血5 mL,离心10 min,离心半径10.5 cm,离心转速2500 r/min,收集血清,于-70 ℃保存待测。
1.2.3 血清PCT和NT-proBNP水平测定 取血清标本,采用免疫发光法测定血清PCT水平,采用酶联免疫吸附法测定血清NT-proBNP水平,严格依据试剂盒说明书测定。人PCT试剂盒(上海金穗生物科技有限公司),人NT-proBNP试剂盒(上海金穗生物科技有限公司)。
1.2.4 TCD测定 行TCD检查,探讨经颞骨窗对两侧大脑中动脉检测,记录收缩期峰值血流速度(Vs)、舒张末期血流速度(Vd)、平均血流速度(Vm)和阻力指数(RI)。
1.3 转归评价 记录SAE患者发病后30 d转归情况,以患者病情进展或死亡为转归不良,反之为转归良好。
1.4 统计学分析 运用SPSS 26.0软件处理,计数资料行2检验,用率(%)表示;计量资料行t检验,用均数±标准差表示。采用ROC曲线分析PCT和NT-proBNP对SAE诊断价值。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者基线资料比较 两组基线资料比较差异无统计学意义(P>0.05),见表1。
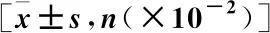
表1 两组基线资料比较
2.2 两组患者APACHE Ⅱ评分比较 SAE组患者APACHE Ⅱ评分高于无SAE组(P<0.05),见表2。
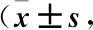
表2 两组患者APACHE Ⅱ评分比较分)
2.3 两组患者血清PCT和NT-proBNP水平比较 SAE组患者血清PCT和NT-proBNP水平高于无SAE组(P<0.05),见表3。
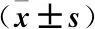
表3 两组患者血清PCT和NT-proBNP水平比较
2.4 两组患者TCD指标比较 SAE组患者Vs、Vd和Vm低于无SAE组,而患者RI高于无SAE组(均P<0.05),见表4。
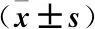
表4 两组患者TCD指标变化比较
2.5 SAE患者不同转归血清PCT和NT-proBNP水平比较 转归不良组患者血清PCT和NT-proBNP水平高于转归良好组(P<0.05),见表5。
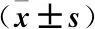
表5 SAE患者不同转归血清PCT和NT-proBNP水平比较
2.6 SAE患者不同转归TCD指标比较 转归不良组患者Vs、Vd和Vm低于转归良好组,而患者RI高于转归良好组(P<0.05),见表6。
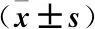
表6 SAE患者TCD指标变化比较
2.7 ROC曲线分析PCT和NT-proBNP对SAE诊断价值 以临床诊断作为金标准,经ROC曲线分析,SAE诊断中,PCT敏感度为82.13%,特异度为95.12%;NT-proBNP敏感度为98.52%,特异度为97.51%。见表7、图1。
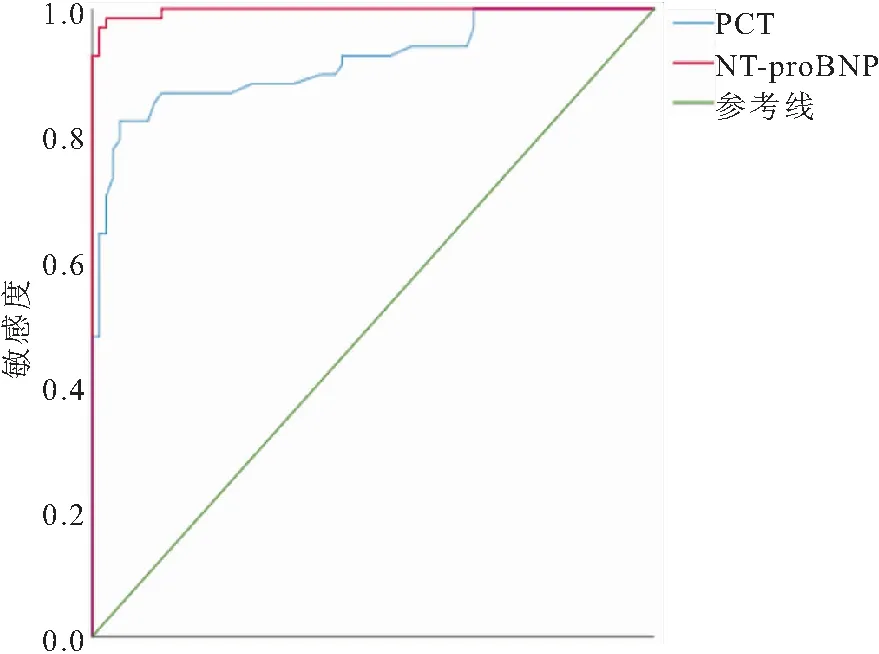
图1 PCT和NT-proBNP诊断SAE的ROC曲线分析
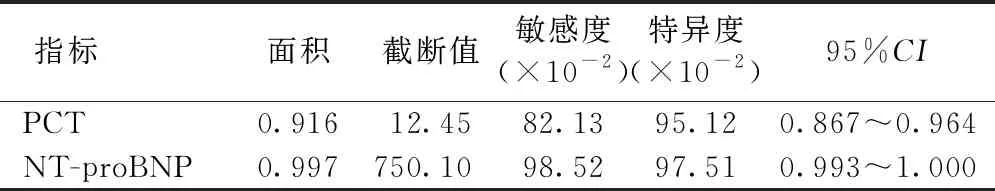
表7 ROC曲线分析PCT和NT-proBNP对SAE诊断价值
3 讨论
脓毒症及其并发症是重症监护病房最常见的死亡原因之一,若出现意识障碍,则会导致患者死亡率明显上升[9-11]。中枢神经系统是脓毒症最早受累的器官之一,而SAE是其临床表现。SAE病理生理学复杂,可能涉及血脑屏障功能障碍、小胶质细胞活化、血管改变、炎症及神经递质功能障碍等[12-14]。SAE是重症监护病房最常见的一种脑病类型,因其症状多样性缺乏特异性,不易被发现[15]。SAE诊断目前主要依据为体感诱发电位、生物标志物、脑电图及结合症状等排除性诊断[16]。
PCT主要是由甲状腺C细胞分泌的降钙素前体物质,在健康人血清中水平极低,而当出现脓毒症时则会导致血液中高表达,且随着病情严重程度增加而上升,由此可见其可作为脓毒症的预警指标并对预后进行判断[17-18]。王婷等[19]研究结果显示,脓毒症患者血清PCT水平明显高于非脓毒症患者和健康体检者,且死亡脓毒症患者血清PCT水平明显高于存活脓毒症患者,由此可见PCT对脓毒症早期诊断及预后评估均有一定的价值。刘炳炜等[20]研究表明,收治的脓毒症患者40例,结果显示,脓毒症休克患者第1 d和第5 d PCT水平高于脓毒症患者,且死亡组患者第1 d和第5 d PCT水平高于存活患者,由此可见PCT水平与脓毒症病情程度和预后密切相关。本研究表明,SAE组患者血清PCT水平高于无SAE组,转归不良组患者血清PCT水平高于转归良好组,由此可见SAE患者血清PCT水平明显升高,且与转归密切相关。正常情况下,BNP无法通过血脑屏障进入脑内,而当出现血脑屏障损伤时则会造成体内一系列神经内分泌异常[21-22]。当出现脓毒症时,NT-proBNP在血液中水平升高主要是由多方面原因造成,如心腔压力增高、右心室超负荷、心肌抑制及炎性因子的释放等,而上述因素在一定程度上会引起脑损伤和脑低灌注量,以此促进SAE发生[23-24]。蒋国群等[25]研究表明,纳入的64例脓毒症患者,SAE患者NT-proBNP水平高于非SAE患者,经多因素Logistic回归分析显示,NT-proBNP水平升高是脓毒症患者发生SAE的危险因素,可见NT-proBNP可作为预测SAE的潜在生物标志物。本研究表明,SAE组患者血清NT-proBNP水平高于无SAE组,转归不良组患者血清NT-proBNP水平高于转归良好组,由此可见SAE患者血清NT-proBNP水平明显升高,且与转归密切相关。
血管运动功能障碍常会引起脑血流量失调,导致脑血液循环和脑功能直接受影响,被认为是导致SAE的主要原因之一。脑血流紊乱和脑微循环受损被认为是SAE的可能机制。TCD是可床旁且无创、重要进行的脑血流动力学检测手段,当SAE患者出现脑血流变化时,则会使TCD参数出现相应变化。其中Vs、Vd和Vm均为血流速度指标,其降低则说明进入脑循环的血流量不足。本研究表明,SAE组患者Vs、Vd和Vm低于无SAE组而患者RI高于无SAE组,转归不良组患者Vs、Vd和Vm低于转归良好组而患者RI高于转归良好组,由此可见SAE患者存在血流动力学异常,且与转归密切相关。
4 结论
SAE患者血清PCT和NT-proBNP水平升高,且存在脑血流动力学异常及与转归密切相关,可作为预测SAE患者及为转归提供参考指标。
