经胆囊注射吲哚菁绿在腹腔镜困难型胆囊切除术中的应用
2023-10-07陈志吴宏匀朱国栋朱任飞
陈志,吴宏匀,朱国栋,朱任飞,4
如皋市中医院,江苏 如皋 226500,1.普外科,2.超声科;3.南通大学附属南通市第三人民医院 肝胆外科,江苏 南通 226000;4.南京医科大学第一附属医院 肝胆中心,江苏 南京 210000
腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)是治疗胆囊结石伴胆囊炎的标准术式[1]。但不同病程的胆囊炎,会在LC术中呈现不同的病变状态,手术操作的难易程度也很悬殊。特别是因解剖变异或炎症等因素导致的胆囊区域解剖关系复杂化和解剖层面融合,即“困难型胆囊”[2],LC术中发生血管、胆管及邻近组织结构的副损伤发生率较高[3],尤其是对于年资较低的外科医师,可能发生严重手术并发症。例如医源性胆管损伤(bile duct injury,BDI)大多是由于将胆总管或肝总管误认为胆囊管所致。近年来吲哚菁绿(indocyanine green,ICG)应用于腹腔镜技术逐步走进外科手术的“舞台”,ICG荧光成像技术在腹腔镜肝脏切除术在术中识别肿瘤、指导切缘、显影肝段和预防胆瘘等方面具有独特的应用价值[4]。在胆囊切除手术中用于胆道显影可示踪肝外胆道,即近红外胆道成像技术(near infrared cholangiography,NIRC),让术者清晰辨认胆管走行,减少组织解剖过程及其引起的不必要出血,减少胆管副损伤。但目前对于ICG经胆囊注射进行LC手术的相关研究尚处探索阶段,相关临床研究甚少。本研究探讨ICG近红外线荧光成像技术应用于困难型胆囊的LC中有效性及实用性,现报道如下。
1 资料和方法
1.1 一般资料
回顾性收集2019年6 月至2022年5 月在如皋市中医院普外科(n=50)及南通市第三人民医院肝胆外科(n=18)收治的68 例困难型胆囊结石患者的临床资料。术前所有患者临床病史、实验室检查及影像学检查均符合LC指征。根据是否使用吲哚菁绿将其分为对照组和ICG组。两组患者一般临床资料和术前检验指标比较差异无统计学意义,详见表1。所有患者均沟通且签署相关知情同意书,符合外科手术相关规范,本研究符合《赫尔辛基宣言》的要求。

表1 对照组和ICG组患者的一般资料比较
1.2 纳入与排除标准
困难型LC的纳入标准:(1)既往有上腹部外科手术史或者萎缩性胆囊炎、慢性胆囊炎急性发作(纳入的患者疼痛发作时间<72 h)等情况下胆囊三角发生急慢性炎症、胆囊三角与周围组织器官致密粘连等病理生理变化和胆管、血管有解剖变异,导致术中三管结构关系难以辨认、显露,操作困难;(2)怀疑有Mirizzi综合征;(3)肝功能Child-Pugh分级为A级。
排除标准:(1)合并有胆管结石或者其他因素导致的胆管梗阻,合并有严重的胆管炎、胆囊管结石、胆囊内泥沙样结石;(2)胆囊内脓性胆汁者;(3)严重肝功能障碍或者肝硬化严重;(4)合并严重基础疾病;(5)术后失访。
1.3 仪器与试剂
注射用ICG(25 mg/支,丹东医创药业有限责任公司,国药准字H20055881)。成像设备采用PINPOINT(美国Stryker 内窥镜荧光摄像系统PC9000)成像系统,近红外线成像系统开机后,将荧光腹腔镜的专用探头自观察置入腹腔,放置于手术视野上方,探头距离术区约为10~15 cm进行探测观察,再经显示器观察组织结构的荧光影像。实时采集并同时显示白光、黑白和绿色荧光三种显示模式,手术中随时进行来回切换。
1.4 手术方法
两组患者均于术前禁食8 h,禁饮4 h。气管插管+全身麻醉,消毒铺巾后取常规三孔法进行,视需要决定是否加做第四孔。
ICG组术中直接经胆囊注射ICG后在荧光模式下行LC。术前将25 mg ICG与10 mL灭菌注射用水配置成2.5 mg/mL溶液备用。患者完整暴露胆囊后,用腹腔镜用穿刺针穿刺胆囊抽取约9 mL胆汁与1 mL配制好的2.5 mg/mL ICG溶液混匀后配制成ICG浓度为0.25 mg/mL的ICG-胆汁混合物,再经穿刺针注入胆囊腔内,予腹腔镜器械辅助行胆囊内胆汁混匀再行LC。
两组患者手术开始均常规腹腔镜下探查腹腔,若探查发现胆囊张力较大者可穿刺减压(常规留胆汁送细菌培养),电凝钩谨慎分离胆囊与周围组织器官的粘连,再逐步进行解剖分离以显露胆囊壶腹部、胆总管与Rouviere沟。显露Rouviere沟后,在Rouviere沟平面以上紧贴胆囊打开胆囊后三角的浆膜,钝性联合锐性方法分离胆囊壶腹部与胆囊床间隙,谨慎解剖胆囊三角,尽量做到安全性关键术野(critical view of safety,CVS)[5],主要包括清除胆囊三角内的结缔组织、剥离靠近胆囊壶腹部的部分胆囊床、逐步暴露胆囊平面,确认仅有两个解剖结构进入胆囊(胆囊动脉及胆囊管),对于不可预见的困难型胆囊进行手术解剖分离,CVS技术可以让手术更为安全有效。将走行于胆囊三角内的胆囊血管予可吸收夹结扎后离断。胆囊三角致密粘连者可先分离暴露出胆总管十二指肠上段与Rouviere沟,将此作为解剖标志用吸引器紧贴胆囊壁分离粘连,逐步显露胆囊前三角,胆囊三角内结构辨认困难者。ICG组患者可通过来回切换白光模式和荧光模式来识别三管结构;对照组患者若无法明确辨认三管结构关系,可以采用胆囊逆行方式进行手术切除。患者右肝下胆囊窝及网膜孔处置入负压引流管一根经右上腹穿刺孔引出并予丝线固定于腹壁皮肤。
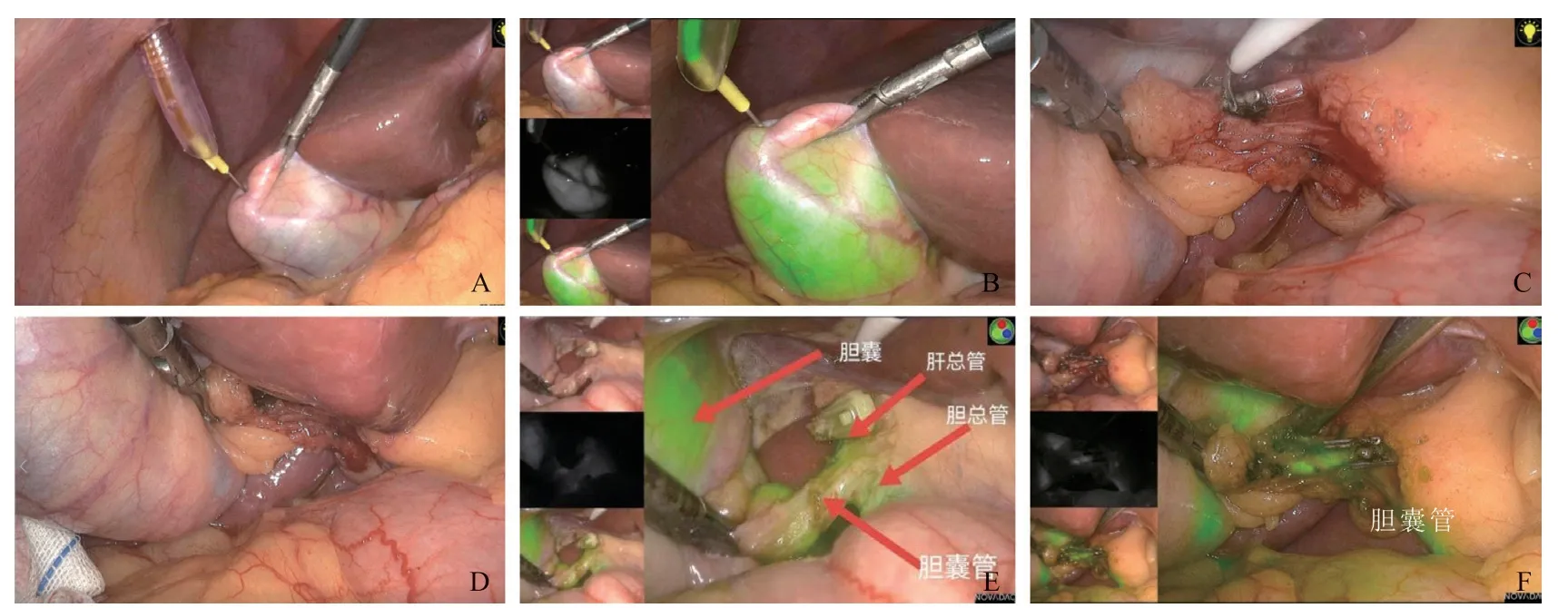
图1 经胆囊注射ICG荧光显影技术下进行LC手术的常规显示界面、荧光显示界面
1.5 观察指标
一般情况指标:年龄、体质量指数(BMI)、性别构成以及肝功能Child-Pugh评分。术中相关指标:三管识别时间、手术时间、术中出血量、术中副损伤以及中转开腹患者情况。术后相关指标:术后引流时间、术后住院时间及术后并发症(胆漏、出血、腹腔积液、切口感染)。手术前1天和手术第2天后实验室指标:白细胞(WBC)、C反应蛋白(CRP)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、总胆红素(TBIL)。
1.6 统计学分析
采用SPSS 25.0统计学软件进行数据分析,服从正态分布的计量资料以()表示,组间比较采用独立样本t检验;偏态分布的计量资料采用[M(Q1,Q3)]表示,组间比较采用Mann-WhitneyU检验;计数资料以[例(%)]表示,组间比较采用χ2检验或Fisher确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 术中相关指标比较
ICG组三管识别时间、手术时间、术中出血量均低于对照组,差异有统计学意义(P<0.001)。对照组1例因胆囊三角致密粘连、结构不清、胆囊动脉损伤致使术区渗血而中转开腹手术,2例发生胆囊管损伤,ICG组未发生术中损伤和中转开腹,两组术中副损伤发生率差异无统计学意义[0vs8.8%(3/34),χ2=2.78,P>0.05]。详见表2。

表2 对照组和ICG组患者术中指标比较
2.2 术后相关指标比较
ICG组患者术后腹腔引流时间及术后住院时间均明显短于对照组,差异有统计学意义(P<0.001)。两组均无切口感染、术后腹腔内出血发生,对照组2例发生胆瘘,2例发生腹腔积液,ICG组1例发生腹腔积液,术后并发症发生率差异无统计学意义[11.8%(4/34)vs2.9%(1/34),χ2=2.12,P>0.05]。详见表3。对照组2 例发生轻微胆漏的患者术后立即予ERCP下放置鼻胆管引流、保持腹腔引流管通畅配合患者低脂饮食+部分肠外营养支持,基本在2 周左右好转。出院后两组患者均按时换药、拆线。术后1个月随访,所有患者均无腹痛、黄疸及肝功能异常发生。两组患者术后并发腹腔积液,进行术后超声下探查并定位,行穿刺引流,若积液量较少(一般<40 mL/d)且清亮则仅行抽液;若积液量较多、浑浊则进行置管引流,后期引流液量清亮、减少至40 mL/d后拔除引流管。

表3 对照组和ICG组患者术后指标比较
2.3 手术前后实验室指标比较
两组术前实验室WBC、CRP、ALT、AST、TBIL等指标差异均无统计学意义(P>0.05);术后两组第一次(LC术后第2天复查血常规)WBC、CRP差异无统计学意义(P>0.05),ICG组ALT、AST、TBIL均低于对照组,差异有统计学意义(P<0.05)。详见表4。两组患者术前WBC、CRP、ALT、AST、TBIL及术后第2 天WBC、CRP差异无统计学意义,但术后第2天各项肝功能指标ICG组要优于对照组,考虑为手术创伤、手术操作时间差异等因素所致。

表4 对照组和ICG组手术前后实验室指标比较
3 讨论
LC为目前治疗具有手术指证的胆囊切除的标准术式[1],标准LC先进行胆囊管、胆囊血管的解剖,予以结扎离断,再将胆囊从胆囊床上逐渐剥离,一般适用于大多数症状性胆囊炎合并胆囊结石患者。但对于困难胆囊LC手术,难点在于解剖胆囊三角时由于失去正常解剖间隙或结构导致容易误伤胆管,并有增加误伤胆管、胆囊动脉的风险而导致严重手术并发症的风险,让腹腔镜手术难度大大提高[6-7],严重影响患者的生活质量,甚至生命。而ICG的NIRC技术在LC术中可以直接让术者直观看到肝外胆管从而避免其误损伤[8],且可以显影的胆管作为解剖标志来定位其他解剖结构,如胆囊动脉、肝动脉。
一般在胆囊炎早期阶段,胆囊与周围组织粘连疏松,容易进行剥离,且进行手术的时机“延期”越长则LC难度逐渐增大,针对急性胆囊炎患者通常建议于疼痛发作的72 h以内采取LC,这段时间为LC的“黄金72 h”[9-11]。而对于“延期”急性胆囊炎我们大多数施行LSC,但有术后胆囊残部综合征的风险,严重者影响术后患者的生活质量。本研究中,对这样的患者采取ICG胆囊注射的方式,实现肝外胆道的可视化,进而减少手术时间,并降低BDI等严重并发症的发生率以及中转开腹手术的几率。有研究证实,80%的BDI来自胆囊切除的副损伤,其中大部分来源于LC手术[12]。以往针对三管解剖结构不清的困难胆囊术中可采用X线胆管造影技术来辅助分辨肝外胆管解剖结构,从而降低术中胆管损伤的风险。但术中胆管造影的辐射较大,并会延长手术时间,操作费力,增加额外费用等因素使其在手术中应用受到制约。
目前随着ICG的NIRC技术在临床的推广使用,对于静脉注射ICG在胆囊切除术中胆管识别的研究日渐增多,术中ICG荧光用于预防胆囊切除术中胆管损伤已有较多报道[13-14]。国内外各中心在ICG用法用量上持有不同观点,且各种用法都显示出良好的荧光效果,本次研究中采用抽取1 mL(2.5 mg/mL)的ICG溶液与9 mL的胆汁进行混合后配制浓度为0.25 mg/mL的ICG-胆汁溶液,直接注入胆囊腔内,此浓度剂量远远低于不良反应的范围,且ICG与胆汁混合后可以使两者的蛋白混合物相结合,增加ICG的溶解度,提高荧光显影的效果,使得三管辨认效果更佳。另外,与血管内注射相比,直接胆囊注射ICG进行手术的显影方式有两个重要的优点:它能立即显示胆道解剖结构,亦可明确胆囊与肝床之间的解剖平面[16]。我们前期通过静脉注射ICG的NIRC技术来对困难型胆囊进行LC手术切除,显示出良好的运用效果,显影成功率高达91.67%(22/24)[8]。而Gené Škrabec等[15]研究将ICG直接注入需要进行LC的患者胆囊中仍然显示出良好的NIRC效果,且手术相关并发症的发生率并没有升高,但该研究并未详述病例纳入和排除标准。本研究结合困难型胆囊的疾病特点设定了研究的纳入标准,显示出良好的NIRC效果。
综上,采用穿刺针行胆囊穿刺注射ICG的NIRC技术具有便捷、经济、安全、有效的优势,其在大多数困难LC中具有相对优势,体现了技术简单性与实用性之间的最佳平衡,且较术前静脉注射ICG行胆道荧光成像更为可控、有效,可降低手术难度、降低术中副损伤几率,具有很好的临床应用前景。对于困难型胆囊患者如何选择更为精准的适应证还有待进一步探讨。
【利益冲突】本研究不存在医疗相关的利益冲突,所有作者无利益冲突。
