MRI联合血清MBP、FGL2对弥漫性颅脑轴索损伤的诊断价值*
2023-09-26于文东许克宁王娇娇
王 琨 于文东 许克宁 王娇娇
张家口市第一医院放射科 (河北 张家口 075000)
弥漫性颅脑轴索损伤以轴索损伤为主的疾病,是导致脑部创伤患者死亡的主要因素[1],占创伤死亡人数的30~40%。弥漫性颅脑轴索损伤的致病机制复杂多样,救治难度大,病情进展迅速[2]。患者在治疗后的康复阶段每年仍需消耗巨额费用,给家庭及社会带来较大的压力[3]。弥漫性颅脑轴索损伤常并发急性硬膜下血肿、脑室内出血、脑池出血及基底节区出血,极易导致死亡,因此早期诊断弥漫性颅脑轴索损伤对于患者预后生存率至关重要[4]。目前常使用CT检查、磁共振成像(MRI)等方式对其进行诊断。CT检查由于操作方便、价格价格,是临床上的常用诊断手段,但存在检出率不高等局限性[5]。而研究证实MRI对弥漫性颅脑轴索损伤的诊断具有优势[6]。碱性髓鞘蛋白(Myelin basic protein,MBP)是一种特异性蛋白质,可以反映神经系统功能,当脑组织受损后表达水平异常[7]。纤维蛋白原样蛋白2(fibrinogen-like protein 2,FGL2)在血栓形成过程中发挥重要作用,参与了微循环障碍的发生进程[8-9]。目前,MRI联合血清MBP、FGL2诊断弥漫性颅脑轴索损伤方面的研究鲜有报道。因此,本研究采用MRI联合血清MBP、FGL2检测,提供三者联合对弥漫性颅脑轴索损伤诊断效能的基础数据。
1 资料与方法
1.1 一般资料选择2020年2月至2022年2月96例本院接收的疑似弥漫性颅脑轴索损伤的患者,其中男49例,女47例,年龄30~74岁,平均年龄(45.60±9.50)岁。
纳入标准:受伤至入院治疗在24 h内;外伤病史明确;外伤后出现昏迷,病情较为稳定;行MRI检查;临床资料完整;患者知情同意,依从性好。排除标准:存在既往脑血管意外、颅脑外伤、颅脑手术史的患者;合并重要脏器(心、肝、肾等)功能存在严重障碍者;妊娠期或哺乳期的女性患者;合并精神疾病者。本研究经本院伦理委员会批准。弥漫性颅脑轴索损伤诊断金标准[10]为:颅脑轴索处存在2.0mm以上出血病灶,存在出血性损伤、弥漫性脑肿胀,脑干、脑白质周围及交界处存在出血病灶,灰白质分界不清。根据诊断金标准将研究对象分为弥漫性颅脑轴索损伤63例(阳性),非弥漫性颅脑轴索损伤33例(阴性)。
1.2 方法
1.2.1 血清MBP、FGL2水平检测 采集入组者空腹静脉血(5mL),3500r/min离心10min后取血清备用。酶联免疫吸附法检测血清MBP、FGL2水平,试剂盒均购自武汉华美生物工程有限公司。
1.2.2 MRI检查 选择3.0 T磁共振扫描仪(德国西门子公司,MAGNETOM Aera)对所有受试者进行MRI检查,平面扫描颅脑位置,参数设定为:头部线圈6mm,层距1.0mm。之后选择T1WI、T2WI序列扫描方式,矩阵设定为256×170,T1WI参数中TE为12ms,TR为4400ms;之后进行DWI扫描,设置参数TE 80ms,TR 4000 ms。扫描所获图像数据由专业影像科医生分析处理。
1.3 指标观察ROC曲线分析血清MBP、FGL2诊断弥漫性颅脑轴索损伤的价值,以截断值为界判定是否为弥漫性颅脑轴索损伤。MRI联合血清MBP、FGL2诊断弥漫性颅脑轴索损伤时采用并联方式。
1.4 统计学分析采用SPSS 22.0对数据进行整理分析。计量资料(均符合正态分布)用(±s)表示,组间比较行独立样本t检验;计数资料用n(%)表示,组间比较行检验;ROC曲线对血清MBP、FGL2诊断弥漫性颅脑轴索损伤的效能进行评估。若P<0.05,差异有统计学意义。
2 结果
2.1 MRI诊断结果MRI检查结果显示,96例研究对象中弥漫性颅脑轴索损伤57例、非弥漫性颅脑轴索损伤39例,MRI诊断弥漫性颅脑轴索损伤的灵敏度为80.95%(51/63),特异度为81.82%(27/33),准确度为81.25%(78/96),误诊率为18.18(6/33),漏诊率19.05%(12/63)。见表1。

表1 MRI诊断结果(例)
2.2 弥漫性颅脑轴索损伤患者与非弥漫性颅脑轴索损伤血清MBP、FGL2水平比较与非弥漫性颅脑轴索损伤患者比较,弥漫性颅脑轴索损伤患者血清MBP与FGL2表达水平显著升高,差异有统计学意义(P<0.05),见表2。

表2 血清MBP、FGL2水平比较
2.3 血清MBP、FGL2诊断弥漫性颅脑轴索损伤的价值分析血清MBP诊断弥漫性颅脑轴索损伤的曲线下面积为0.866(95%CI:0.782~0.927),灵敏度为71.43%,特异度为93.94%,截断值为1.43ng/mL;血清FGL2诊断弥漫性颅脑轴索损伤的曲线下面积为0.820(95%CI:0.728~0.891),灵敏度为73.02%,特异度为87.88%,截断值为82.29ng/mL。见图1。

图1 ROC曲线分析血清MBP、FGL2对弥漫性颅脑轴索损伤的诊断价值
2.4 MRI、血清MBP、FGL2单独及联合诊断弥漫性颅脑轴索损伤的效能分析MRI、血清MBP、FGL2联合诊断弥漫性颅脑轴索损伤的灵敏度为84.13%、特异度为81.82%,准确度为83.33%,误诊率为18.18%,漏诊率为15.87%。三者联合诊断的灵敏度、准确度高于各自单独检测,漏诊率低于各自单独检测(P<0.05)。见表3与表4。

表3 MRI、血清MBP、FGL2单独及联合诊断弥漫性颅脑轴索损伤的结果
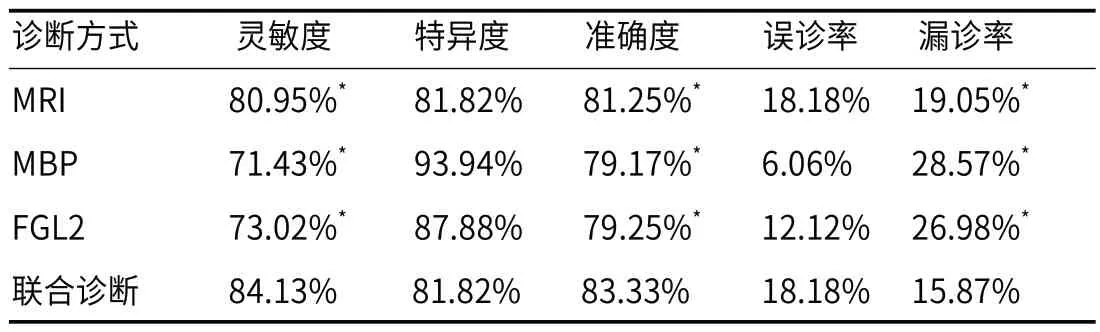
表4 MRI、血清MBP、FGL2单独及联合诊断弥漫性颅脑轴索损伤的效能分析
3 讨论
脑弥漫性轴索损伤是由头部外伤引起的脑实质损伤疾病,在影像学检查中可发现脑组织内存在多处灶性出血,致残、致死率较高[11-12]。目前,临床上诊断弥漫性颅脑轴索损伤的常用方式为MRI和CT等影像学检查。CT诊断弥漫性颅脑轴索损伤操作方便、费用较低,患者接受度高[13]。但由于诊断灵敏度和特异度较低,轴索损伤难以准确判断,仅显示病灶的形态和大小,对于微小出血点和非出血病灶检出率较低[14]。MRI通过多序列、多参数成像的特点准确定位损伤部位,对软组织分的辨率高,提高弥漫性颅脑轴索损伤的检出率[15]。本研究结果显示,MRI诊断弥漫性颅脑轴索损伤的灵敏度为80.95%,特异度为81.82%,准确度为81.25%,误诊率为18.18%,漏诊率19.05%,提示MRI对弥漫性颅脑轴索损伤具有一定的诊断效能。王小微[16]研究发现MRI检查较CT检查出血病灶检出率及脑深部区域病灶检出率有很大程度的提升,MRI检查可识别病灶的数目与位置,漏诊率与误诊率大幅度降低,为后续治疗提供依据。
MBP是神经髓鞘的重要组成蛋白,具有维持神经髓鞘结构以及功能稳定的作用,被作为中枢神经受损的敏感标志物[17]。其表达水平与脱髓鞘性病变、脑瘫障碍等病情程度有关[18]。王学慧等[19]研究发现脑白质疏松症患者的血清MBP表达水平升高,监测血清MBP水平有助于早期判断脑白质疏松症病变的形成。本研究发现弥漫性颅脑轴索损伤患者血清MBP水平显著升高,说明MBP参与弥漫性颅脑轴索损伤的发生。FGL2属于纤维蛋白原相关蛋白超家族,被发现在受损组织或器官的微囊内皮细胞中大量表达,它涉及各种疾病的微血管功能障碍[20]。本研究发现弥漫性颅脑轴索损伤患者血清FGL2水平显著升高,说明FGL2参与弥漫性颅脑轴索损伤的发生。本研究绘制ROC曲线确定血清MBP、FGL2诊断弥漫性颅脑轴索损伤的截断值,显示其截断值分别为1.43ng/mL、82.29ng/mL,曲线下面积分别为0.866、0.820,表明血清MBP、FGL2对弥漫性颅脑轴索损伤均有一定诊断价值。MRI、血清MBP、FGL2联合诊断弥漫性颅脑轴索损伤的灵敏度为84.13%、特异度为81.82%,准确度为83.33%,误诊率为18.18%,漏诊率为15.87%,三者联合诊断的灵敏度以及准确度优于各单独检测,漏诊率低于各自单独检测,提示联合诊断的效能更高,有一定临床应用价值。
综上所述,弥漫性颅脑轴索损伤患者血清中MBP、FGL2高表达,且MRI联合血清MBP、FGL2对弥漫性颅脑轴索损伤有一定诊断价值,临床应用价值大。
