早期康复策略对老年危重症机械通气患者长期预后的影响
2023-09-23谭春苗邱育研林兴华
谭春苗 邱育研 陈 淼 林兴华
机械通气治疗是为危重症患者提供呼吸支持、挽救生命的医疗技术,机械通气治疗过程中常因镇静、卧床及制动带来后遗症。据统计,老年危重症机械通气患者脱机困难的发生率为65%,认知障碍的发生率为4%~62%,ICU获得性肌无力(ICU-acquired weakness,ICU-AW)的发生率可高达25%~100%[1~3],而这些并发症会长期影响患者的生活。有研究报道,唤醒护理、早期运动等康复干预可减少危重症机械通气患者各种并发症的发生,提高生活质量[4,5]。但目前国内外对患者预后是否持续改善的报道较少,有学者建议使用ABCDEF集束化策略对危重症患者进行管理[6],但对患者的长期影响未见阐述。因此,在危重症患者机械通气过程中明确早期康复策略的作用,来降低危重症机械通气造成的长期损伤显得非常重要。本研究旨在调整ABCDEF集束化策略,通过建立早期康复策略应用于危重症机械通气患者中,以探讨其对患者长期预后的影响,为今后对危重症机械通气患者开展标准化、规范化的早期康复指导提供思路和参考依据。
1.资料与方法
1.1 一般资料
本研究为前瞻性随机对照分析试验,便利选取2021年1月至2022年12月住院于某三级甲等医院急诊ICU的80例危重症机械通气患者为研究对象,按照随机数字表法分组,对照组和试验组各40例。纳入标准:①年龄≥60岁;②有创机械通气时间≥24小时;③四肢活动功能正常;④患者家属知情并同意。排除标准:①有肺康复的禁忌证者;②既往有认知功能障碍;③下肢静脉血栓形成;④妊娠、休克者。剔除标准:因各种原因在研究期间不能继续参与研究的患者。本研究获海南医学院第一附属医院伦理委员会批准[编号:2021(科研)第36号]。
1.2 方法
两组患者均在ICU接受气管插管连接呼吸机辅助通气治疗,并在气管插管24小时后进行干预,直到拔管后转出ICU或在ICU出院,出院后进行随访。每次干预均在呼吸治疗师的监督下进行,过程监控主要是密切监测患者的生命体征。如干预过程中患者出现不良症状,或难以耐受,或生命体征上下波动大于15%,则暂停康复干预,经处理后再次评估生命体征,稳定后再继续干预。
1.2.1 对照组护理方法
在常规治疗护理的基础上,给予ABCDEF集束化康复方案,包括:①A:疼痛管理。使用重症监护疼痛观察工具(Critical-Care Pain Observation Tool,CPOT)进行评估,3次/天。②B:每日唤醒。于每日早上9时暂停镇静剂治疗,唤醒患者,如昏迷的患者则观察生命体征的变化情况。③C:镇静镇痛药物选择。在酒石酸布托啡诺镇痛的基础上使用咪达唑仑或丙泊酚进行镇静镇痛治疗。④D:谵妄评估及预防。采用Richmond躁动-镇静评分(Richmond agitation-sedation scale,RASS)对患者镇静管理,并动态调整镇静药物。⑤E:早期活动。给予翻身拍背2h/1次,进行被动肌肉按摩,床上主动活动关节及四肢屈伸运动。使用胸部物理治疗,包括胸部叩击、振动排痰,2次/天,30分钟/次。⑥F家庭成员参与:患者家属每天使用病房电话系统探视,2次/天,10分钟/次。
1.2.2 试验组护理方法
在常规治疗护理的基础上,调整ABCDEF集束化方案,实施早期康复策略,由呼吸治疗师评估患者的病情和生命体征来动态调整,包括:①A:镇静镇痛管理。采用目标导向镇静,在酒石酸布托啡诺镇痛的基础上使用咪达唑仑或丙泊酚进行浅镇静治疗,采用RASS对患者镇静管理,将镇静目标控制在RASS>3分。于康复训练前30分钟调整镇静药量,将镇静目标控制在-2分
1.3 观察指标
① 谵妄发生率和ICU-AW发生率:ICU住院期间发生谵妄和ICU-AW的例数。②机械通气时间、ICU住院时间、总住院时间:患者使用呼吸机、在ICU病房的住院时间及从入院到出院的时间。③肌肉功能:采用简易体能测试量表(Short Physical Performance Battery,SPPB)于拔管后第2天评价患者的肌肉功能,该测试系统包括三姿平衡(双脚合并站立、双脚半前后站立、双脚前后站立)、4米步速、5次椅上坐立等3项内容。总分值为0~12分,其中0~6分代表肌肉功能差,7~9分代表肌肉功能中等,10~12分代表肌肉功能强。④认知功能:使用简易精神状态检查量表(Mini-mental Status Examination,MMSE)于拔管后第1天、转出ICU前、转出ICU或出院后第7天、1个月、2个月、3个月评价患者的认知功能,该量表包括时间定向力、地点定向力、即刻记忆、注意力及计算力,延迟记忆、语言、视空间等。总分值为0~30分,其中0~9分代表重度认知功能障碍,10~20分代表中度认知功能障碍,21~26分代表轻度认知功能障碍,27~30分代表认知功能正常。⑤营养状态:干预前后分别空腹抽取患者静脉血,采用日立全自动生化分析(7080)检测人血白蛋白(ALB)。
1.4 统计学方法
数据采用SPSS 26.0软件进行分析,计量资料以(均数±标准差)表示,组间比较采用t检验;计数资料以频数和百分比表示,组间比较采用χ2检验。以P<0.05为差异具有统计学意义。
2.结果
2.1 两组患者一般资料比较
本研究两组患者在年龄、性别、疾病类型等多个方面比较,无显著性差异(P>0.05),具有可比性。见表1。

表1 两组患者一般资料比较
2.2 两组患者干预后谵妄、ICU-AW发生率及营养情况比较
干预后试验组患者谵妄发生率和ICU-AW发生率均比对照组低,差异比较均有统计学意义(P<0.05)。干预后第3天,两组患者的ALB无明显差异,但转出ICU前试验组ALB显著高于对照组,两组患者的差异比较有统计学意义(P<0.05)。见表2。
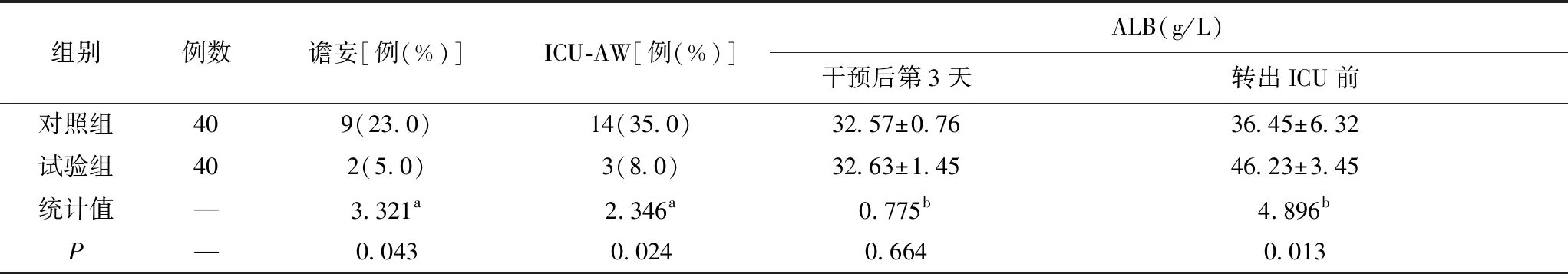
表2 两组患者干预后谵妄、ICU-AW及ALB比较
2.3 两组患者干预后肌肉功能比较
拔管后第7天,试验组患者在平衡测试、步态速度、椅上坐立的总分稍高于对照组,两组比较无统计学差异;但在拔管后第1个月、2个月、3个月,试验组的总分明显优于对照组,差异有统计学意义(P<0.05)。见表3。
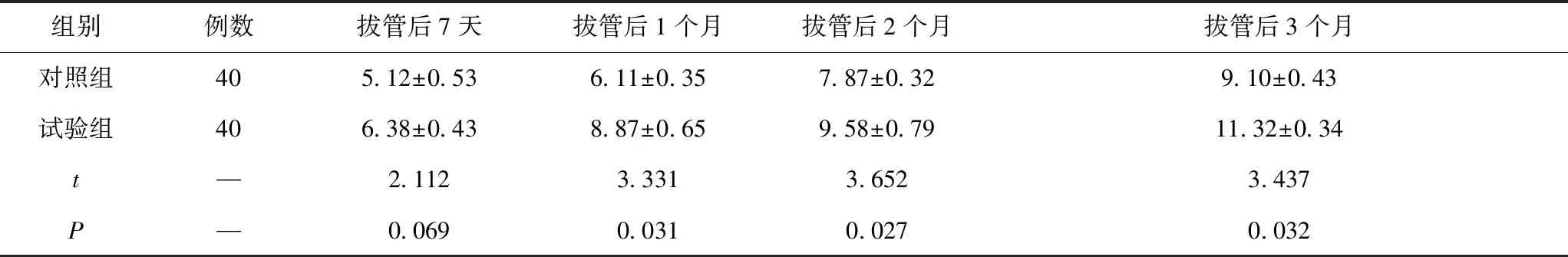
表3 两组患者干预后肌肉功能比较 单位:分
2.4 两组患者干预后认知情况比较
拔管后第1天和转出ICU前,两组患者的MMSE比较差异均无统计学意义(P>0.05);转出ICU或出院后的第7天、1个月、3个月、6个月,试验组的MMSE均显著高于对照组,差异有统计学意义(P<0.05)。见表4。

表4 两组患者干预后MMSE比较 单位:分
2.5 两组患者机械通气时间、ICU住院时间、总住院时间比较
试验组患者的机械通气时间、ICU住院时间、总住院时间均比对照组短,两组患者的差异比较有统计学意义(P<0.05)。见表5。
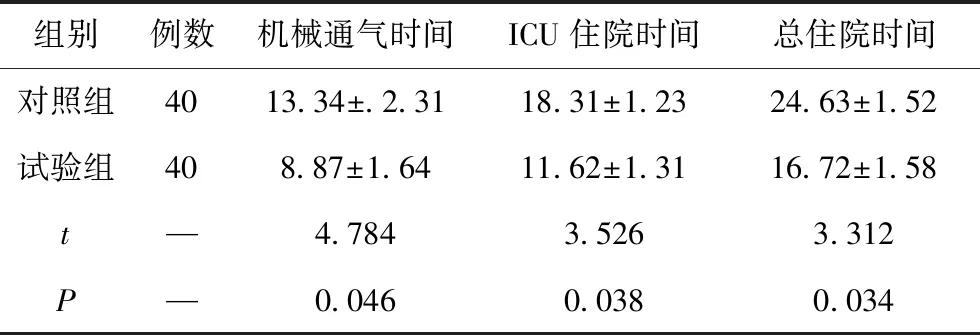
表5 两组患者机械通气时间、ICU住院时间、总住院时间比较 单位:天
3.讨论
3.1 早期康复策略能提高危重症机械通气患者的肌肉功能
危重症机械通气患者由于长时间制动,易出现神经肌肉功能异常,进而发生ICU获得性肌无力。有研究指出[7],危重症机械通气患者每制动1天,四肢肌力下降达1.3%~3%;制动1周,四肢肌力下降高至10%。其次,深度镇静会引起神经肌肉阻滞,蛋白和钙离子代谢异常,从而导致肌萎缩,引起四肢肌无力[8]。本研究结果显示,拔管后第7天,试验组患者在平衡测试、步态速度、椅上坐立的总分稍高于对照组,两组比较无统计学差异;但在拔管后分别第1个月、3个月、6个月,试验组的总分明显优于对照组,差异有统计学意义,原因可能与镇静方法有关。本研究采用目标导向镇静方法,通过临床目标调整镇静镇痛剂用量,不仅可减轻患者因伤痛带来的痛苦,还可保留患者基本的感觉功能和运动功能,防止镇静过深而导致肌肉功能障碍。其次,卧床期间被动活动和下床主动活动的刺激能改善患者的血液循环和本体感觉,加强肌肉收缩力,减轻肌肉萎缩,因此试验组ICU-AW的发生率较对照组少27%。此外,营养状况的改善也是提高肌肉功能、减少ICU-AW发生的重要因素。有研究指出[9],营养不良将会加重肌肉功能障碍,导致ICU-AW的发生,可能是与肌肉蛋白的分解过多、合成受到抑制有关,最终引起肌肉量减少而导致肌萎缩。一项回归分析指出[10],入ICU后的营养支持启动时间越晚(超过48小时),越易发生肌肉功能障碍。本研究在患者入院后前3天进行肠内+肠外的营养供给,并使用代谢车监测静息能量消耗(REE)来进行监测,根据REE值来调整患者的热量和蛋白质的比例,结果显示试验组在干预后第3天和转出ICU前的ALB均高于对照组,继而储存了营养物资,提高肌肉功能,减少ICU-AW的发生。这与石俊[11]的研究一致。
3.2 早期康复策略能改善危重症机械通气患者的认知功能
有研究显示,认知功能障碍是危重症机械通气患者常见的并发症,即使在出院后数月或数年,仍遗留认知功能障碍,继而影响日常生活质量。其发生可能与患者病情危重、约束、谵妄和使用镇静药有关。有研究指出[12,13],长期的深度镇静可引起神经递质失衡、脑细胞缺血缺氧,从而导致脑功能障碍,出现定向力异常。一项多中心前瞻性的研究显示[14],临床预后与患者长期深度镇静呈负相关。深度镇静会增加ICU危重症机械通气患者的认知功能障碍。本研究结果显示,两组患者的MMSE值随着时间的延长而增加,在拔管后1天和转出ICU前,试验组的分值均比对照组高,但差异无统计学意义;但转出ICU或出院后7天、1个月、3个月、6个月,试验组恢复较快,两组有显著的差异。原因可能是试验组使用目标导向镇静治疗,结合患者的意识和康复目标调整镇静目标,不仅可减轻患者因伤痛带来的痛苦,还可保留患者基本的感觉功能和运动功能,防止镇静不足或过深而导致认知功能障碍[15]。其次,语言正向刺激可缓解患者对疾病的恐惧和焦虑,熟悉的声音和喜欢的音乐可带来安全感,减少孤独感,拔管后的正向沟通交流能让患者增加大脑思考,从而延缓或促进认知功能的恢复[16]。另外,早期活动能改善患者的本体感觉,加强定向力,减轻思维混乱。有学者让ICU机械通气患者在24~48小时内利用移位机离床并进行早期活动,发现早期离床活动可减少危重患者身体约束率、谵妄发生率,进而较快恢复认知功能,加速患者康复[5],与本研究试验组谵妄发生率较少一致。
3.3 早期康复策略能缩短危重症机械通气患者的通气时间和住院时间
骨骼肌萎缩和膈肌无力是危重症机械通气患者机械通气时间延长的重要原因。据报道,膈肌功能是脱机的主要决定因素[17]。本研究结果显示,试验组患者机械通气时间、ICU住院时间及总住院时间均比对照组明显缩短,原因可能是试验组的早期康复策略采用了呼气末递增法进行肺康复,通过调整压力触发值及PEEP值逐渐增加膈肌做功,增强膈肌功能,提高咳嗽和排痰能力。此外,床上和床边活动刺激各器官的感觉和运动功能,进一步改善呼吸功能,加速脱机,减少机械通气时间及机械通气并发症,从而缩短住院时间。国外研究显示[18],膈肌训练可改善最大吸气压力,并有助于加快老年机械通气患者的脱机时间。另外一项随机对照试验显示,早期活动可减少急性呼吸衰竭患者的机械通气时间和ICU的住院时间[19],与本研究结果符合。
3.4 本研究的局限
本研究由于随访时间较短,可能会影响对患者长期预后评估的准确性,未来仍需延长随访时间来进一步验证。
4.小结
本研究对危重症机械通气患者实施早期康复策略,可改善肌肉功能和认知功能,减少谵妄和ICU获得性肌无力的发生,缩短机械通气时间、ICU住院时间和总住院时间,从而改善疾病的长期预后。因此,对于危重症机械通气患者在保证安全的前提下,要尽早应用早期康复策略。
