负压伤口治疗联合皮瓣移植治疗压力性溃疡的临床研究
2023-09-23李建武
李建武
压力性溃疡是由于患者脑梗、外伤瘫痪、昏迷患者或慢性消耗性疾病因久卧皮肤软组织出现溃烂而导致的。对于Ⅲ~Ⅳ度压力性溃疡,通过植皮手术治疗失败率较高,需经多次手术后缓慢恢复才能治愈[1]。负压伤口治疗技术是通过创面敷料、薄膜密封,利用负压泵-50kPa~-80kPa、连续和规律间断地吸引,是一种处理创面的有效重要技术,已被临床广泛应用。为进一步探讨该技术对压力性溃疡的治疗机制,本研究将临沂市中医医院收治的90例患者作为研究对象,观察其疗效,现报告如下。
1.资料和方法
1.1 一般资料
本研究选取2016年1月至2022年1月临沂市中医医院收治的90例Ⅲ~Ⅳ度压力性溃疡患者作为研究对象,采用随机数表法分组为治疗组和对照组,每组45例。治疗组男性29例,女性16例;年龄50~89岁,平均年龄(70.5±4.2)岁;病程为3~6个月,平均(5.3±0.8)个月;创面面积:4.8×8cm至10.5×12.5cm;长期卧床原因:截瘫30例,脑梗死10例,骨折5例;创面位置:骶尾部、股骨大转子和坐骨结节等处;压疮分期:Ⅲ期15例,Ⅳ期30例;基础疾病:高血压22例,糖尿病9例,高脂血症5例。对照组中男性28例,女性17例;年龄52~87岁,平均年龄(71.4±4.9)岁;病程为3~6个月,平均(5.1±0.6)个月;创面面积:4.5×7.5cm至9×13cm;长期卧床原因:截瘫31例,脑梗死8例,骨折6例;创面位置:同治疗组;分期:Ⅲ期17例,Ⅳ期28例;基础疾病:高血压21例,糖尿病8例,高脂血症4例。两组患者的一般资料比较无统计学差异(P>0.05),具有可比性,见表1。
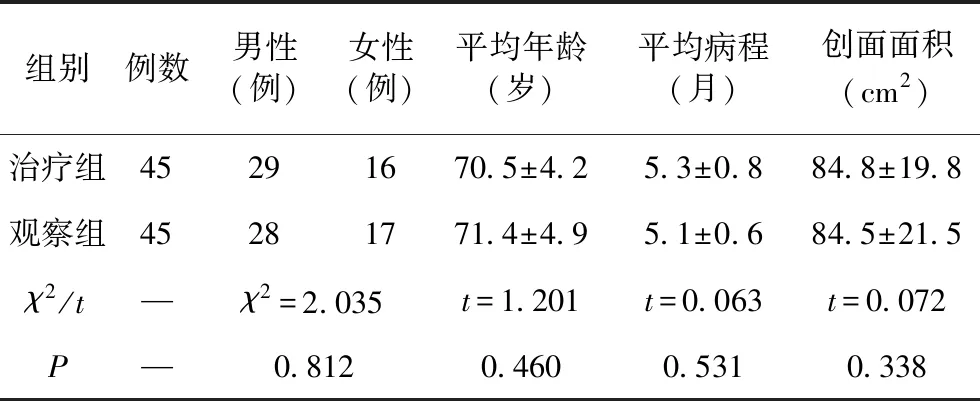
表1 两组患者一般资料比较
1.2 入组标准
1.2.1 纳入标准
① 入院前患者有长期卧床史,病程>3个月;②符合压力性溃疡诊断标准[2],经治疗后未见明显效果,能接受皮瓣移植手术者;③溃疡创面深达深筋膜或骨;④可伴有骨髓炎及坏死性筋膜炎。
1.2.2 排除标准
①溃疡恶变或癌性溃疡;②伴有严重糖尿病或高血压患者;③不配合治疗者(例如不能按时翻身)。
1.2.3 本研究经患者知情同意并获得临沂市中医医院伦理委员会批准(批件号:20230060)。
1.3 方法
对照组行皮瓣移植术治疗,控制感染,清洁创面,改善患者身体的不良状态。清除坏死筋膜及周围坏死组织,消灭潜行性无效腔,排除深部积脓及分泌物,及时用大量0.9%NaCl溶液、2%H2O2溶液反复冲洗、清创,然后再依次用碘伏、0.9%NaCl溶液和复合溶葡萄球菌酶消毒剂冲洗创面。根据清创后局部软组织缺损大小设计皮瓣,标注所要切取的皮瓣范围,根据就近取材原则修复溃疡创面,所取皮瓣宽度一般不超过8cm,供区可直接拉拢缝合[3]。术后需要做好常规抗炎防感染、改善微循环、加强营养治疗等处理。
治疗组采用负压伤口治疗技术联合皮瓣移植修复压力性溃疡。清除坏死筋膜及其周围坏死组织,消灭潜行性无效腔,排除创面深部积脓及分泌物,及时用大量0.9%NaCl溶液、2%H2O2溶液反复冲洗、清创,然后再依次用碘伏、0.9%NaCl溶液和复合溶葡萄球菌酶消毒剂冲洗创面。应用负压伤口治疗技术,使创面更可靠,组织进一步出现生机。负压泵设置-50kPa至-80kPa范围内,间断模式,待3~5天后,拆除负压敷料,创面新鲜肉芽形成,创缘上皮明显向中心爬长,创面收敛缩小。此时可以行皮瓣移植手术,具体手术操作及术后用药同对照组,10天后拆除缝线。
1.4 观察指标
① 比较两组皮瓣坏死率、切口裂开率和切口感染率。正常状态:肤白色;皮瓣坏死:黑色且切割时未伴有新鲜血液。②比较两组创面引流量、住院时间和愈合时间。
1.5 统计学方法
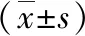
2.结果
2.1 两组皮瓣坏死率、切口裂开率和切口感染率比较
对于皮瓣坏死率、切口裂开率和切口感染率,对照组显著高于治疗组(20%>2.2%,24.4%>2.2%,13.3%>0),并且差异均有统计学意义(P<0.05),见表2。
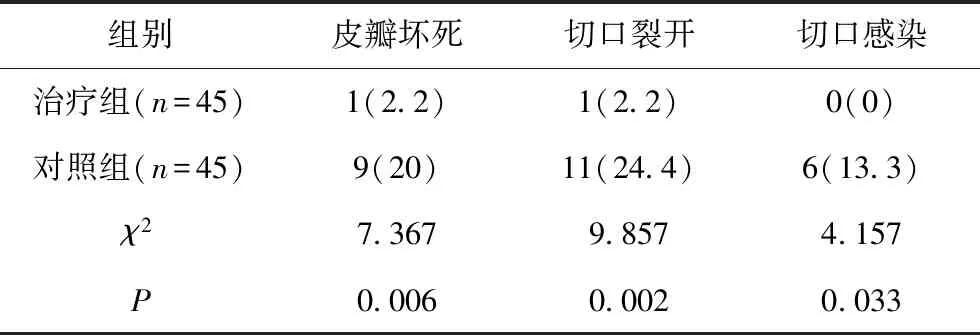
表2 两组皮瓣坏死率、切口裂开率与切口感染率比较 单位:例(%)
2.2 两组创面引流量、住院时间和创面愈合时间比较
观察组创面引流量明显远超对照组,对照组的住院时间和创面愈合时间比观察组显著增加,差异有统计学意义(P<0.05),见表3。
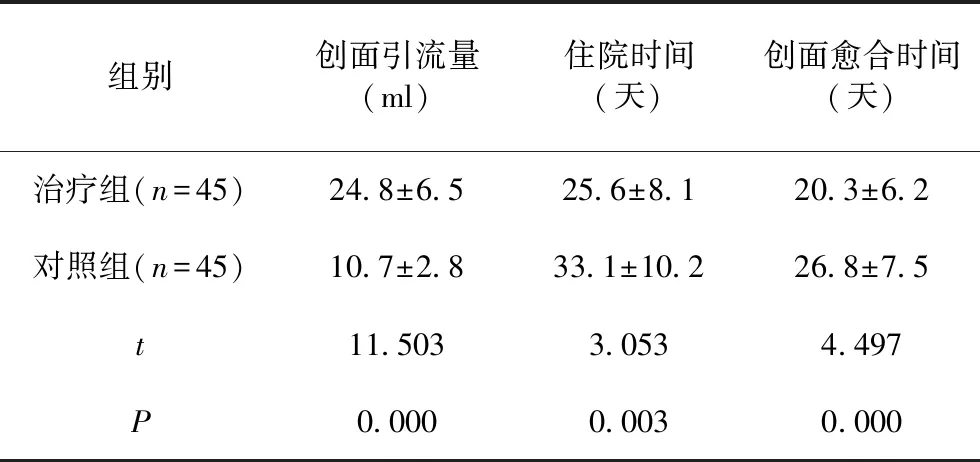
表3 两组创面引流量、住院时间与创面愈合时间比较
2.3 治疗组典型病例
患者60岁,男性,入院时创面情况见图1;入院5天后清创,去除创面坏死组织,行负压伤口治疗:创面情况见图2;负压伤口治疗后5天,拆除负压敷料,肉芽新鲜,见图3和图4;行皮瓣移植术,术中皮瓣形成,情况见图5、图6和图7;皮瓣移植后情况见图8;10天后拆除缝线,创面修复良好,出院时创面情况见图9、图10。
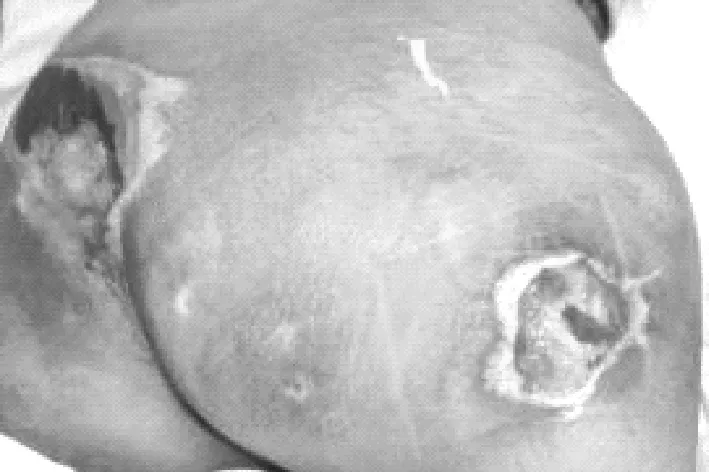
图1 住院时
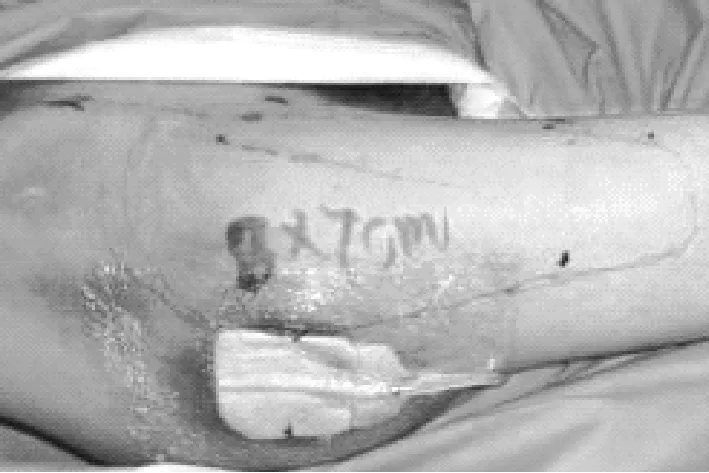
图2 NPWT治疗
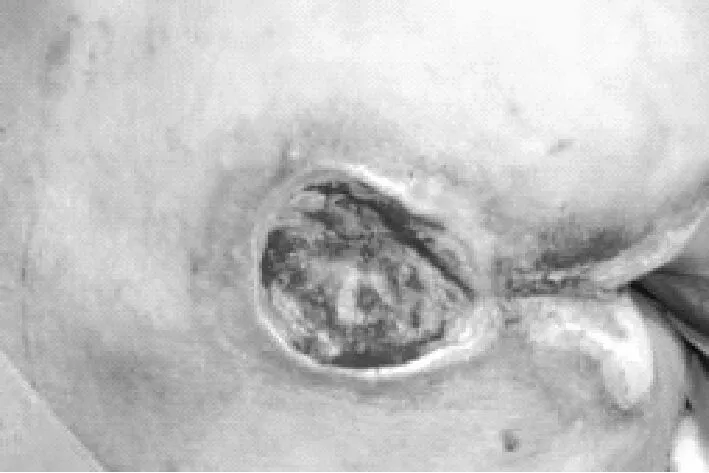
图3 术前
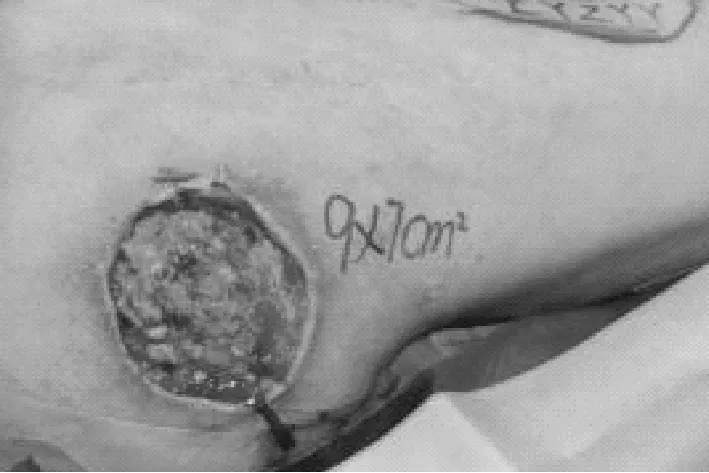
图4 术前
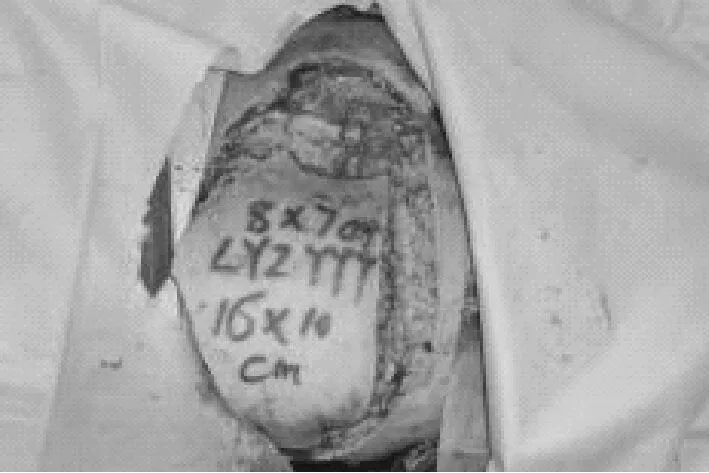
图6 皮瓣形成

图7 皮瓣形成
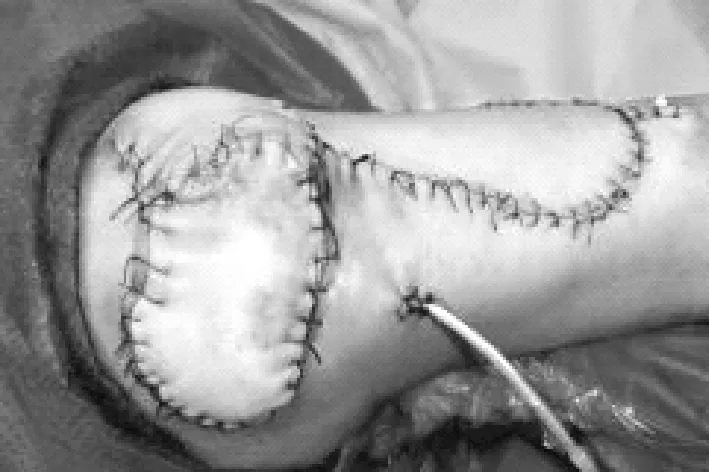
图8 移植后

图9 出院时
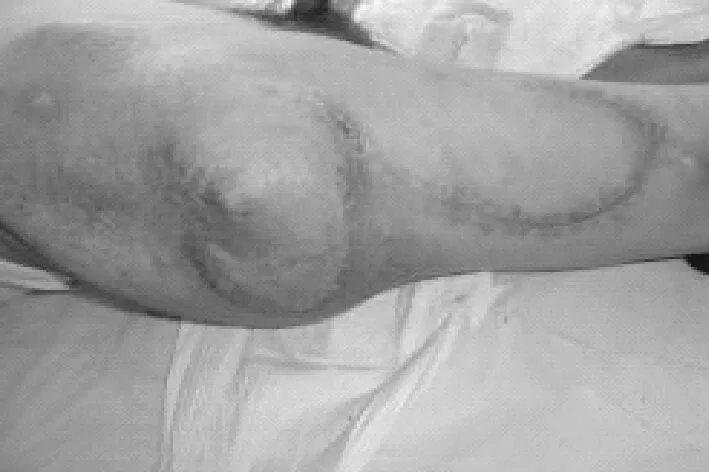
图10 出院时
3.讨论
压力性溃疡的形成机制尚不完全清晰,但大部分专家认为可能与局部持续受压时间、肌肉僵硬、感染、水肿、去神经化、环境潮湿和机体营养不良等因素相关[4]。压力性溃疡多发于身体软组织较少的部位,例如骶尾部、股骨大转子及坐骨结节等,因受到长期持续性的压力,导致受压部位的血液循环障碍,进而发生组织缺血和缺氧,甚至坏死[5]。皮片移植术治疗骶尾部压力性溃疡因皮片不耐磨,极易复发[6,7]。皮瓣移植术将正常皮瓣移植到组织缺损处覆盖创面,皮瓣主要由带血液供应的皮肤、皮下组织及肌肉等组成,皮瓣移植后皮瓣血管可与受区血管建立血液循环,修复创面[8],但术后经常出现伤口缝合后张力大、血液供应不足等问题[9,10]。负压伤口治疗技术可促进缝合后伤口愈合[11]。负压敷料由泡沫材料、半透性生物贴膜、负压吸引装置以及连接管组成。其作用机制主要有:①创面产生吸力促进炎性组织快速消肿;②增加创面血流灌注;③防止交叉感染;④刺激细胞产生增殖现象;⑤促进多种细胞因子和酶类基因表达[12]。本研究结果显示,负压伤口治疗技术联合皮瓣修复压力性溃疡相对于单一的行皮瓣移植术治疗效果显著,减少切口感染发生风险,促进创面快速愈合,缩短患者住院时间。同时,负压伤口治疗技术联合皮瓣修复压力性溃疡相对于对照组创面引流量增加,皮瓣坏死率和切口裂开率显著降低。因缝合过程中存在张力及术后不同程度肿胀影响皮瓣血循环,当皮瓣血循环不能代偿时导致皮瓣远端坏死,缝合张力高使皮瓣容易裂开[13]。负压伤口治疗技术可促进皮瓣与受区组织贴合,改善组织细胞的状态,促进炎性组织消肿,增加创面血流灌注,刺激细胞增殖,从而提高皮瓣存活率和创面愈合质量。
统计学分析显示,负压伤口治疗技术联合皮瓣修复压力性溃疡可提高创面引流量,并且促进创面快速愈合、降低皮瓣坏死率、切口裂开率和切口感染率,提高创面愈合质量,让患者住院时间缩短,加快出院。负压伤口治疗技术联合皮瓣修复骶尾部压力性溃疡创面效果优于单纯皮瓣移植术修复效果,值得临床推广应用。
