女性BMI对夫精人工授精妊娠结局的影响
2023-09-20刘燕李涛欧建平
刘燕 李涛 欧建平
中山大学附属第三医院生殖医学中心,广州 510080
随着全球经济的发展,肥胖逐渐成为全球流行病。它已经慢慢取代营养不足和传染病,成为造成健康不良的最重要因素。世界卫生组织(WHO)在2014年公布了全球估计有39%的18岁及以上成年人超重,40%的女性和38%的男性人口超重。对于女性来说,肥胖会导致月经不调、无排卵、不孕和妊娠期间的并发症[1-4]。与体质量指数(BMI)正常的女性相比,超重或肥胖的女性即使月经周期规律,生育能力也降低[5],肥胖女性也更容易流产和复发性流产[3]。另一方面,随着现代价值观以瘦为美的转变,相当一部分女性节食减肥,导致体质量偏轻。文献报道,体质量不足状态与下丘脑闭经和无排卵导致的不孕率增加有关[6]。另外,体质量不足的患者发生小月龄胎儿的风险增加,尤其是诱导排卵的婴儿[7]。
宫腔内人工授精(intrauterine insemination,IUI)是将精液密度离心处理后浓缩的精子直接通过子宫颈注射到子宫腔中,以增加女性生殖道中活动精子的数量,是一种常见的不孕症治疗方法,特别适用于男性因素、宫颈因素和不明原因的不孕症。目前,在临床中被大量使用,痛苦少、经济压力小、累计妊娠率高,容易被患者接受,已成为不孕患者的重要的辅助生殖技术。而随着经济社会的发展,人类的BMI越来越受到人们的关注,BMI与IUI的相关性也被大量研究者研究探索,但是结论仍不一致。有文献报道肥胖妇女的生育能力显著高于体质量不足的妇女[8],另有文献却又发现BMI对IUI结果没有任何显著影响[9],而Aydin等[10]报道了BMI升高对IUI有负面的影响,相关研究的结果非常矛盾。本文旨在探讨在中山大学附属第三医院生殖中心进行夫精人工授精中女性不同BMI对IUI临床结局的影响,现报道如下。
资料与方法
1.一般资料
回顾性分析2020年5月到2021年2月在中山大学附属第三医院生殖中心接受夫精人工授精治疗的患者双方夫妻资料。根据WHO标准中BMI分成3组:低体质量组(BMI<18.5 kg/m2)、正常体质量组(18.5 kg/m2≤BMI<24.9 kg/m2)、超重组(BMI≥24.9 kg/m2)。纳入标准:男方精子处理后前向运动精子(PR)总数大于100万;女方年龄范围20~44岁;不孕年限≥1年;经子宫输卵管碘油造影或超声造影提示宫腔形态正常且至少一侧输卵管通畅;有完整的随访资料。排除标准:输卵管积水、有宫腔黏连(史)以及子宫内膜息肉等子宫病变;有Cushing综合征、甲状腺功能异常等全身内分泌疾病者;夫妻任一方染色体异常;男方当日精液不符合标准者;排除冻精或者供精来源的人工授精;随访资料不全者。根据纳入标准和排除标准,共纳入1 845例夫精人工授精,其中低体质量组256例,正常体质量组1 336例,超体质量组253例。本研究已取得中山大学附属第三医院生殖伦理委员会批准:中大附三医伦[2022]02-151-01,患者均签署知情同意书。
2.方法
2.1.卵泡监测 自然周期组:在月经的第10~12天开始行阴道B超监测卵泡发育生长。促排卵周期(ovarian stimulation cycles,OHC)( 1)口服药物周期:单独口服来曲唑(LE,江苏恒瑞医药股份有限公司)。(2)肌内注射(以下简称肌注)促排药物周期:单独肌内注射人绝经期促性腺激素(hMG,珠海丽珠集团丽珠制药有限公司)。(3)口服药物联合肌注促排药物周期:口服LE联合肌内注射hMG。具体用药根据检测的卵泡发育情况调整药物用量。成熟卵泡呈圆形或椭圆形,优势卵泡的直径发育到18 mm以上,可认定为成熟卵泡。观察到直径≥18 mm的优势卵泡后使用人绒毛膜促性腺激素(HCG,珠海丽珠集团丽珠制药有限公司)诱发排卵,36 h左右后行IUI。
2.2.精液收集与处理 精液标本按照WHO标准程序采集。男方禁欲3~7 d,于授精当日采用手淫法采集精液到无菌的采精杯中,室温下液化后洗涤精液样本,以梯度离心法处理。
2.3.IUI 生理盐水清洗外阴和阴道,用一次性人工授精管(美国Wallace医药公司)将制备好的精子悬液0.5 ml通过宫颈管推入宫腔,术后患者仰卧30 min,次日复查阴道超声了解是否已排卵。
2.4.黄体支持和妊娠诊断 所有患者给予黄体支持,口服地屈孕酮或阴道用黄体酮软胶囊。IUI术后两周测血HCG及孕酮,血清HCG水平>10 IU/L,确认为生化妊娠。术后5周左右行B超检查,有孕囊和原始心管搏动者为临床妊娠。
2.5.分析指标 女性年龄、不孕年限、不孕类型、不孕原因、基础促卵泡刺激素(FSH)水平、基础促黄体生成素(LH)水平、窦卵泡数、生化妊娠率(生化妊娠例数/宫腔内人工授精周期例数×100%)、临床妊娠率(临床妊娠例数/宫腔内人工授精周期例数×100%)、异位妊娠率(异位妊娠例数/临床妊娠例数×100%)、流产率(流产例数/临床妊娠例数×100%)、活产率(活产婴儿数/宫腔内人工授精周期例数×100%)。
3.统计学方法
采用SPSS 22.0统计学软件分析数据,计量资料若符合正态分布以均数±标准差()表示,若为非正态分布则以中位数和四分位数[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验;计数资料采用率(%)来表示,组间比较采用χ2检验。采用logistic回归分析行IUI的3组不同BMI与临床妊娠率和活产率相关影响因素。P<0.05为差异有统计学意义。
结果
1.基本资料(表1)

表1 3组接受夫精人工授精治疗患者的一般资料比较
最终符合纳入标准的病例一共有1 845例,按照BMI分为低体质量组256例(13.88%)、正常体质量组1 336例(72.41%)、超重组253例(13.71%)。3组患者在不孕年限、基本FSH、基础LH、不孕类型、窦卵泡数、不孕原因等之间的差异均有统计学意义(均P<0.05);女方年龄、男方总活精子数、HCG日内膜等则差异均无统计学意义(均P>0.05)。
2.不同促排方案(表2)
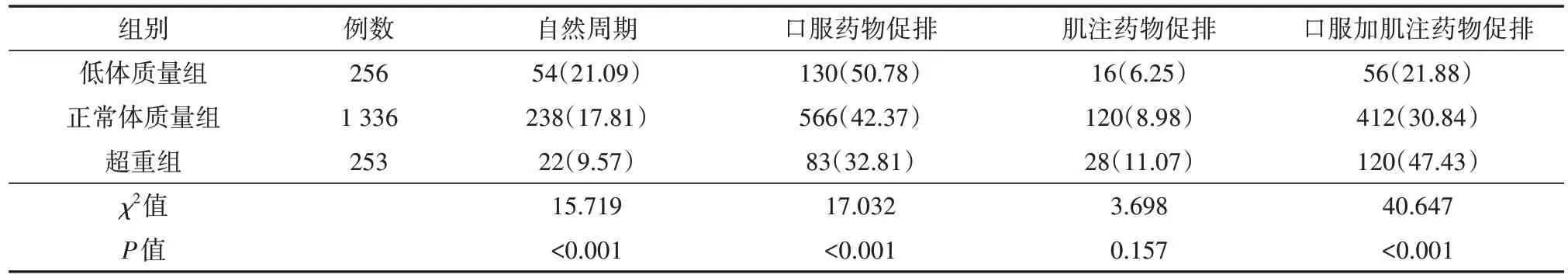
表2 3组接受夫精人工授精治疗的患者不同促排方案比较[例(%)]
促排方案中,低体质量组和正常体质量组使用口服药物促排更多,超重组则使用口服加肌注药物促排方案更多。3组患者在自然周期、口服药物促排周期、口服加肌注药物促排周期占比差异均有统计学意义(均P<0.05)。肌注药物促排周期则差异无统计学意义(P>0.05)。
3.临床随访结局(表3)

表3 3组接受夫精人工授精治疗患者的临床结局比较(%)
临床妊娠率随着BMI的升高而升高,且差异有统计学意义(P<0.05)。超重组的活产率明显高于低体质量组,差异有统计学意义(P<0.05)。另外,异位妊娠率、流产率3组差异均有统计学意义(均P<0.05),生化妊娠率则差异无统计学意义(P>0.05)。
4.logistic多因素回归分析(表4、表5)
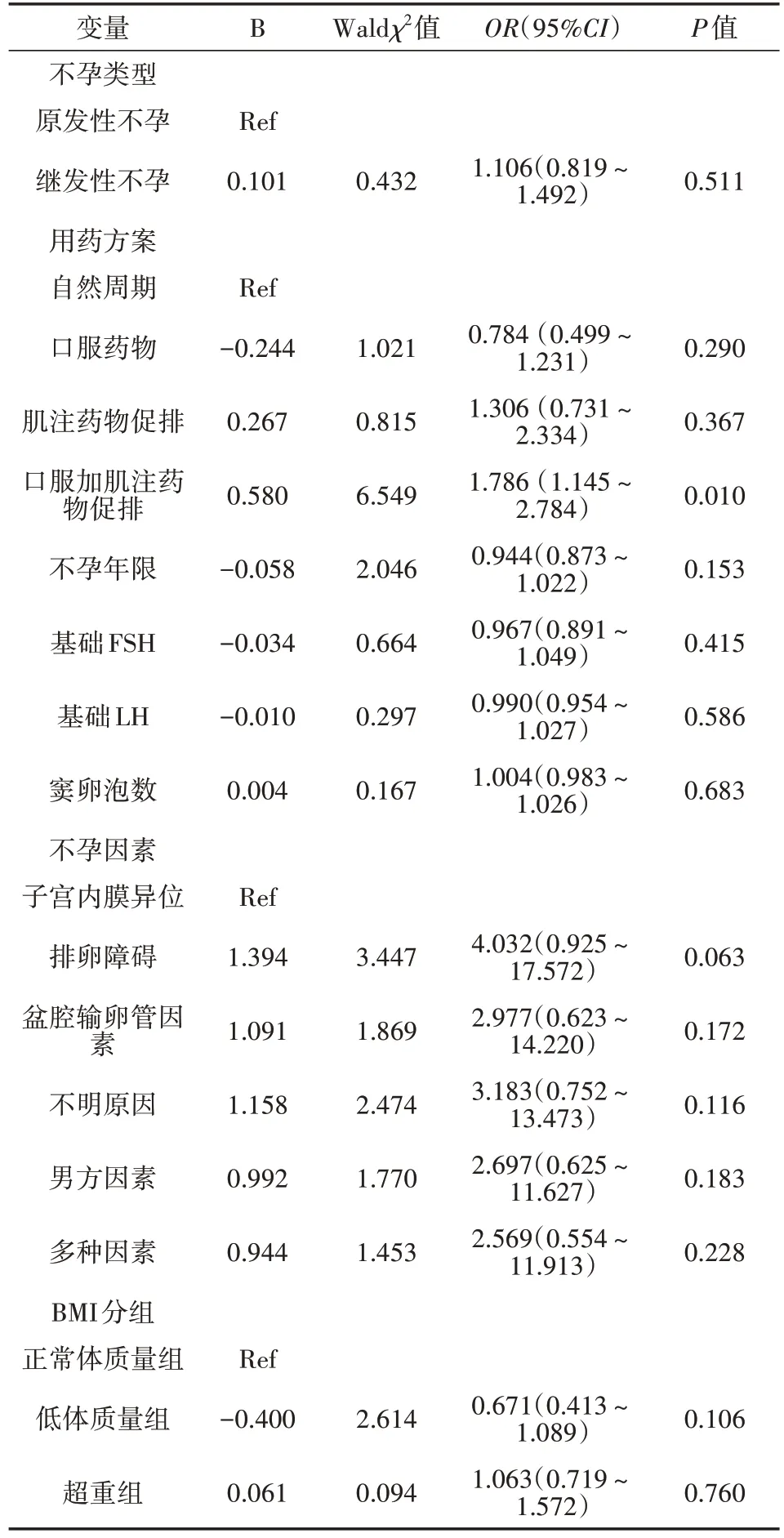
表4 1 845例接受夫精人工授精治疗的不同BMI患者临床妊娠率多因素logistic回归分析
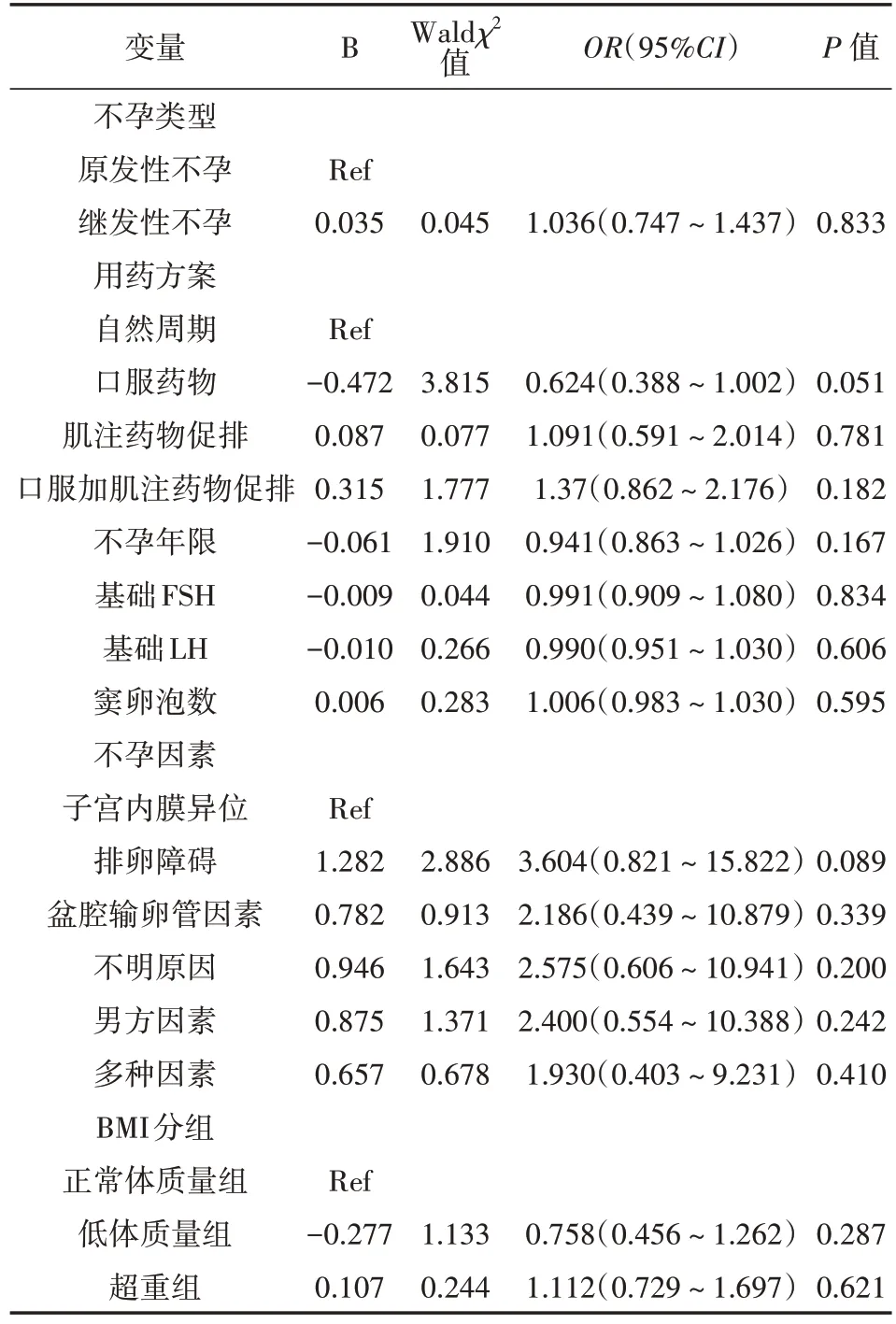
表5 1 845例接受夫精人工授精治疗的不同BMI患者活产率多因素logistic回归分析
按BMI分成3组,分别把临床妊娠率和活产率设置为因变量,结合3组患者基本资料,将不孕类型、用药方案、不孕年限、基础FSH、基础LH、窦卵泡数、不孕因素等进行logistic回归分析进行校正。结果发现,临床妊娠率中口服加肌注药物方案差异有统计学意义(P<0.05)。BMI与临床妊娠率和活产率无关,3组差异无统计学意义(P>0.05)。
讨论
有文献表明,随着卵巢储备减少和非整倍性增加,母亲年龄的增长导致生育能力下降[11]。评估母亲年龄对促性腺激素或氯米芬诱导排卵后IUI结局影响的研究发现,≥40岁患者的妊娠率降低,每个周期的妊娠率为4.1%~7.0%,而<40岁女性的妊娠率为13.7%~17%[12-13],这些数据包括不明原因的不孕症、男性因素和轻度子宫内膜异位症。Stone等[14]评估了不孕患者的3个IUI周期,发现<40岁女性每个周期的妊娠率为11.1%~18.9%,而40~45岁和>45岁女性的妊娠率分别为4.7%和0.5%。<30岁女性平均需要1.99个周期才能受孕,而>40岁的女性平均需要2.24个周期。因此,高龄是IUI临床妊娠结局的一个极其重要的独立影响因素。在本研究中,我们纳入的3组女性平均年龄相似,均为31岁左右,且组间差异没有统计学意义,排除了年龄这个最大的干扰因素。
本研究的一个特点是纳入了男方的总活动精子数量,且在不同的女性BMI之间差异无统计学意义。虽然我们没有评估伴侣BMI,但发现受精者的总活动精子数量在组间没有差异,而之前的文献表明,活动精子总数减少会对IUI成功产生负面影响[15]。已有的文献中尚未明确了解男性肥胖对精子参数的影响,关于高BMI对精子参数影响的研究仍存在分歧[16-17]。本文中不同BMI组间男性活动精子总数差异无统计学意义,规避了此参数对数据结果的影响。
关于BMI对IUI后成功率影响的文献有限,并且目前相关的研究结论互相矛盾。一些研究报告认为,高BMI对接受IUI或控制排卵诱导的患者的妊娠率有负面影响[18]。而其他研究发现,将肥胖女性与正常体质量女性进行比较,结果没有差异[9]。另一篇包含13 745例IUI患者的回顾分析发现,与正常体质量女性(4 563例)相比,体质量不足女性(990例)的累积妊娠率和活产率较低(分别为20.71%比25.93%和17.17%比21.61%),而超重女性(854例)的累积妊娠率和活产率较高(31.97%、26.58%)。根据混杂因素进行调整后,得出结论低BMI与不良的IUI结果有关[19]。本研究发现,高体质量组的临床妊娠率为17.00%,而低体质量组仅8.59%,相差近一倍。将不孕类型、用药方案等进行多因素回归分析校正后发现,BMI对IUI临床妊娠率结果没有差异。这与Huyghe等[20]得出的结论一致,Huyghe等通过前瞻性研究发现,在夫精人工授精时,女性BMI在单因素分析中对临床妊娠率有着显著影响,且妊娠率随着BMI的增加而增加,直到BMI为30 kg/m2。但是,此结果在多变量模型中不再显著。
超重和肥胖患者在接受IUI控制性卵巢过度刺激时比正常体质量女性具有更高的生育能力。一种可能的解释是,BMI和子宫内膜厚度之间存在正相关关系,有可能使BMI较高的患者在子宫内膜发育上获得优势,从而使IUI更容易成功[21]。而肥胖常见的无排卵或排卵少的问题,可以通过使用药物和促排手段来克服。使用IUI时,这些药物可能有助于平衡BMI正常女性和肥胖女性之间怀孕的可能性。这与临床一直以来的认知有差距,在临床上,医生们都会建议肥胖女性提前进行减重,因为肥胖已经明显影响到了体外受精的成功率。但是在IUI中,BMI高的女性反而具有优势,这一类差距还需要更进一步研究证实。在此研究中,体质量不足的女性是由于节食的原因,还是因为慢性病不得而知,可能也是本文未知的混淆因素。
综上所述,本文回顾性研究显示随着女性BMI的升高,IUI的临床妊娠率显著升高,体质量不足的患者成功率远远低于肥胖女性。但是进行多因素回归分析后,临床妊娠率只与口服加肌注药物方案有关,BMI与临床妊娠率和活产率均无相关。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明刘燕:酝酿和设计试验,起草文章,统计分析;李涛:对文章的知识性内容作批评性审阅,行政、技术或材料支持;欧建平:对文章的知识性内容作批评性审阅,指导
