电动马桶增高支架在全髋关节置换术后的应用
2023-09-19章权陶筱娟王华丽
章权 陶筱娟 王华丽
全髋关节置换术(total hip arthroplasty,THA)是目前较为常见及成熟的骨科手术,临床上广泛应用于髋部骨折、股骨头坏死、髋关节炎等[1],能有效缓解关节疼痛、矫正畸形、改善髋关节功能,并提高患者生活质量[2-4]。但THA术后仍会发生关节脱位、假体松动、假体周围骨折等并发症[5]。为防止关节脱位的发生,术后要求患者避免髋关节过度屈曲,不翘腿、不坐矮凳,使用坐椅、坐便器时维持屈髋<90°[6]。但目前市面上传统的坐便支架高度相对固定,不能满足所有患者的需求。患者如厕时会出现下蹲困难,甚至对身体活动和假体脱位表现出焦虑情绪[7-8]。为帮助患者术后早期下床大小便,便捷、安全、舒适地解决因马桶高度不合适带来的如厕困难,预防假体脱位的发生,增强患者康复锻炼的能力和重新融入社会生活的信心,作者研制了一种可连续升降的电动马桶增高支架(国家实用新型专利号:ZL2019 2 0302216.1)(见图1、2),现将研究结果报道如下。
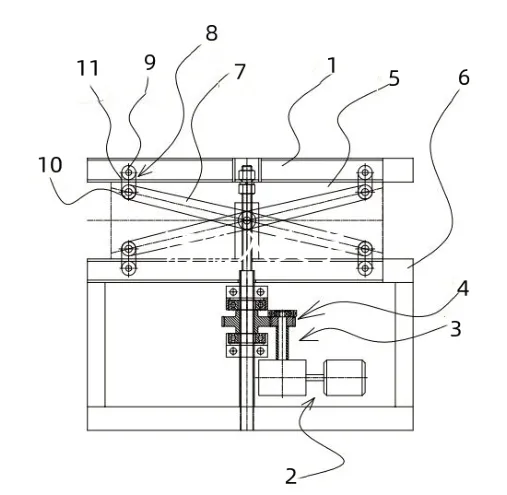
图1 电动马桶增高架结构图。1.升降坐板,2.升降机构,3.输出结构,4.运动转换结构,5.侧向稳定支架,6.支撑板,7.稳定杆,8.连接件,9.滑动轮,10.连杆轮,11.轴承套

图2 电动马桶增高架实物图
1 资料与方法
1.1 一般资料 选取2020年1月至2022年1月于本院骨科收治的60例实施THA的患者,采用随机数字表法分为观察组和对照组,每组各30例。观察组中男18例,女12例;平均年龄(72.03±6.01)岁;平均体质量(66.47±5.87)kg;对照组男13例,女17例;平均年龄(74.57±4.31)岁;平均体质量(64.70±4.55)kg。两组患者性别、年龄、体质量等一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:首次接受人工全髋关节置换术的择期手术患者;满足人工全髋关节置换术适应证;年龄60~80岁,有认知的能力,能正确表达自身思想;排除伴有精神疾病,采取保守治疗者。本研究通过医院伦理研究委员会审批。
1.2 方法 两组患者均由同一组手术医生行后外侧入路人工全髋关节置换术,术后予常规健康教育、运动指导及综合康复训练,下床如厕时,对照组使用传统马桶增高支架如厕,观察组使用电动马桶增高支架如厕。该马桶增高支架在调节按钮的控制下,可连续调节支架升降的高度。使用时先按动按钮调节该电动马桶增高支架上升至膝关节以上高度,患者坐于该马桶支架上,再次微调节增高支架至合适高度,确保患者髋关节屈曲<90°。
1.3 观察指标 (1)记录两组患者开始下床上厕所的时间、如厕时间。(2)采用Harris人工髋关节功能评分量表[9]评价两组患者术后2周髋关节功能。Harris评分包括关节功能、疼痛、畸形、活动度四个方面,满分100分,分值越高代表患者髋关节功能越好。(3)采用SAS量表[10]评价两组患者术后2周焦虑水平。SAS量表包含20个条目,总分值越高,代表焦虑水平越高。(4)采用生活质量测定量表简表[11]评价两组患者术后2周的生活质量。生活质量测定量表包含心理领域、生理领域、社会关系领域、环境领域4个维度共26个条目,以总分计算,得分越高表明患者生活质量越高。
1.4 统计学方法 采用SPSS22.0统计软件。计量资料以()表示,组间比较采用t检验;计数资料以n或%表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者开始下床上厕所时间、如厕时间比较 观察组开始下床上厕所的时间早于对照组,术后4 d、1周如厕时间短于对照组,差异有统计学意义(P<0.05)。两组患者术后2周如厕时间差异无统计学意义(P>0.05)。见表1。
表1 两组患者开始下床上厕所时间、如厕时间比较()
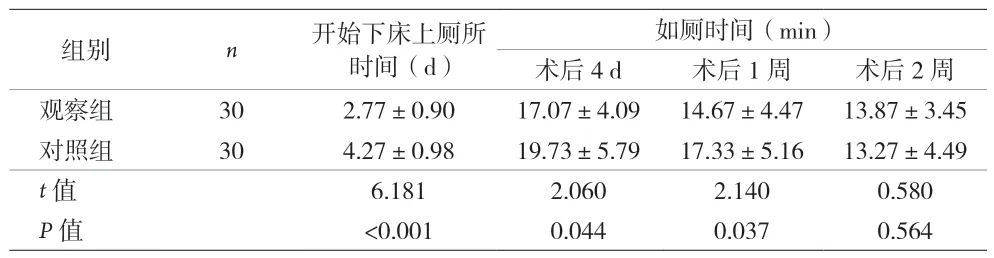
表1 两组患者开始下床上厕所时间、如厕时间比较()
组别n开始下床上厕所时间(d)如厕时间(min)术后4 d术后1周术后2周观察组302.77±0.9017.07±4.0914.67±4.4713.87±3.45对照组304.27±0.9819.73±5.7917.33±5.1613.27±4.49 t值6.1812.0602.1400.580 P值<0.0010.0440.0370.564
2.2 两组患者Harris髋关节功能评分比较 观察组术后1周Harris髋关节功能评分高于对照组,差异有统计学意义(P<0.05);两组患者术后2周Harris髋关节功能评分差异无统计学意义(P>0.05)。见表2。
表2 两组患者Harris髋关节功能评分比较()
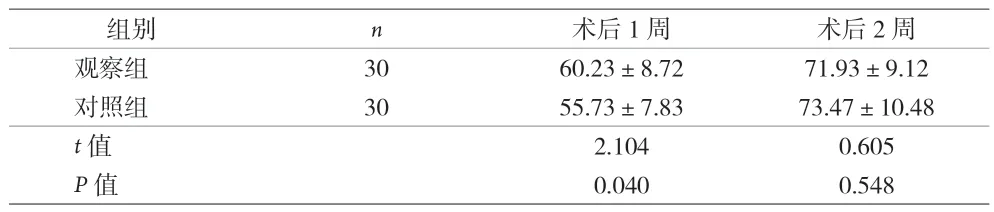
表2 两组患者Harris髋关节功能评分比较()
组别n术后1周术后2周观察组3060.23±8.7271.93±9.12对照组3055.73±7.8373.47±10.48 t值2.1040.605 P值0.0400.548
2.3 两组患者SAS焦虑评分比较 观察组术后1周、2周SAS焦虑评分均低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者SAS焦虑评分比较()

表3 两组患者SAS焦虑评分比较()
组别n术后1周术后2周观察组3035.03±8.7328.13±5.93对照组3047.63±8.7532.03±6.52 t值5.5842.424 P值<0.0010.018
2.4 两组患者生活质量测定量表简表评分比较 观察组术后1周、2周生活质量评分均高于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组患者生活质量测定量表评分比较()

表4 两组患者生活质量测定量表评分比较()
组别n术后1周术后2周观察组3057.67±7.4075.57±7.81对照组3054.07±6.3669.37±8.07 t值2.0213.023 P值0.0480.004
3 讨论
THA是目前较为常见及成熟的骨科手术,临床上广泛应用于髋部骨折、股骨头坏死、髋关节炎等[12],能有效缓解关节疼痛、矫正畸形、改善髋关节功能,并提高患者生活质量[13]。但THA术后仍会发生关节脱位、假体松动、假体周围骨折等并发症[14]。
目前市面上一般马桶的离地高度为40 cm,成人坐于马桶上髋关节屈曲度多>90°,并且小腿越长的人,髋关节屈曲角度越大,容易形成假体关节后脱位不稳定趋势。改造马桶高度、垫高马桶台面、安装辅助升高设施,改变以往的排便姿势,成为THA患者术后如厕的首要任务。市场上现有的辅助如厕产品多数为简易的马桶辅助扶手、便携的塑料马桶、可折叠的坐便支架,但这些装置设施均不能升高,不能有效解决患者下蹲困难的问题。检索相关专利库,有的方案是改造提升马桶高度或增加辅助垫高结构,但是其高度固定,不能升降;或者虽能升降,但不能连续升降,只能改变固定的高度,无法个体化适应每个人。有的方案直接设计改造升降马桶,需要更换整个马桶设施,甚至破坏厕所结构,工程繁琐。有的方案虽能连续升降马桶高度,但需要依靠人力来实现,费时费力,不适合年老人群。
本研究中的电动马桶增高支架,可以连续、平稳、快捷升降,具有以下优点:(1)为患者如厕时提供一定的动力,辅助下蹲无力的患者完成站-坐-站动作。(2)帮助患者维持髋关节安全体位,起到良好的固定作用,有效防止患者如厕时髋关节处于过度屈曲的姿势,避免髋关节脱位的风险,提高患者如厕时的安全性、稳定性、舒适性。(3)根据患者个人身高调节高度,个性化满足不同身高人群的需求。
本资料中,观察组和对照组患者分别使用电动马桶增高支架和传统增高支架。研究结果显示,观察组术后开始下床上厕所时间早于对照组,术后1周如厕时间短于对照组,Harris评分、生活质量评分均高于对照组,SAS评分低于对照组,观察组术后2周如厕时间及Harris评分较对照组相仿,SAS评分低于对照组,生活质量评分高于对照组。术后早期,观察组患者在电动马桶增高支架的帮助下敢于早期下地如厕,并且由于自动升级装置较固定装置使用更加便捷,所以如厕时间更短。观察组患者早期下床活动,关节主动活动有助于患肢肿胀消退及肌力恢复,减少关节僵硬,更多、更早的髋关节屈伸锻炼有助于关节功能恢复,所以术后早期患者Harris评分更高。疼痛的缓解,关节功能的尽早改善,解决了排便问题,更快的实现了生活自理,增强了患者康复锻炼、回归正常生活的信心,有效缓解了焦虑、惶恐等不良情绪,术后2周观察组心理领域、社会关系领域评分较高,故观察组生活质量评分优于对照组。
综上所述,THA术后使用电动马桶增高支架不仅可以帮助患者解决术后如厕困难、排便不利的问题,还能有效预防髋关节脱位,保证如厕的舒适性和安全性,促进患者髋关节功能的恢复,使患者更快地恢复自理能力,改善患者生活质量,缓解焦虑情绪,减轻护理人员的工作负担。因此,该电动马桶支架具有较好的临床应用价值,值得推广使用。
