环泊酚在老年患者静脉全麻术后恢复期不良反应的预测模型
2023-09-16尚平平刘晓宁何东海陈勇李洪影郑孝振
尚平平,刘晓宁,何东海,陈勇,李洪影,郑孝振*
随着静脉全身麻醉技术的发展以及新型麻醉药物的应用,越来越多的老年患者接受了较长时间的麻醉和手术,但由于老年患者多伴有基础疾病,对麻醉和手术的耐受性减弱,且术后并发症相对增多,因此需要更多的麻醉恢复期管理[1]。恢复期是麻醉药物撤退和气管导管拔除的关键期,也是评估患者术后生命体征和身体机能恢复的重要阶段[2]。多种恢复期并发症如低血压、镇静不足或过深、拔管反应、认知障碍、尿潴留等在老年患者尤其是麻醉和手术时间较长者中的发生率相对较高[3]。但目前尚缺乏关于恢复期发生不良反应的危险因素的调查报道。
丙泊酚是临床应用广泛的静脉全麻药物,具有起效快、术中血流动力学稳定、易监控、对肝肾功能影响小、代谢快、患者易苏醒等优点[4]。环泊酚属于短效γ-氨基丁酸A 型(gamma-aminobutyric acid type A,GABAA)受体激动剂,是在丙泊酚的化学结构基础上增加了立体效应,增强了与GABAA 受体的亲和力,促进更多的氯离子进入细胞而产生镇静和麻醉的作用,且安全性较好[5]。目前,环泊酚在消化内镜检查、成人全身麻醉以及重症监护室(intensive care unit,ICU)镇静中应用越来越广泛[6]。基于此,本研究主要分析环泊酚在老年患者静脉全麻术后恢复期不良反应的发生因素,并构建定量预测模型指导临床应用。现报道如下。
1 资料与方法
1.1 一般资料
采取回顾性分析方法,选取2019 年5 月~2022 年5 月期间于某院首次接受静脉全麻手术的356 例老年患者作为研究对象,其中男性186 例,女性170例;年龄62~83 岁,平均年龄(69.8±7.5)岁。本研究经医院伦理委员会批准通过(伦理批号2019-03-022),所有患者术前均签署知情同意书,术后均康复出院。
纳入标准:①年龄≥60 岁,首次接受静脉全麻手术者。②美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅰ~Ⅲ级,卡诺夫斯凯计分(Kanofsky performance score,KPS)≥75 分者。③符合手术指征,无明显麻醉和手术禁忌症者。④临床资料完整者。
排除标准:①病情较重,术中及术后出现严重并发症,需入住ICU 者。②复合型手术、中转更换手术、手术失败者。③手术总时间<30min 者。④介入手术者。⑤合并严重肝肾功能障碍、重症感染、营养代谢性疾病、自身免疫性疾病者。
1.2 研究方法
患者入院后,积极完善相关血生化和影像学检查,评估手术和麻醉风险,制定恰当的手术方案,由该院经验丰富的手术和护理团队完成。术前进行麻醉访视,指导患者术前至少禁食禁水8h。进入麻醉室后,静脉注射咪达唑仑注射液(江苏恩华药业股份有限公司,国药准字H19990027,规格1ml∶5mg)0.05mg/kg、依托咪酯乳状注射液(江苏恩华药业股份有限公司,国药准字H20020511,规格10ml∶20mg)0.3mg/kg、环泊酚注射液(辽宁海思科制药有限公司,国药准字H20200013,规格20ml∶50mg)0.4mg/kg 快速诱导麻醉。成功插入气管导管后连接Atlan A350 麻醉呼吸机一体机[德尔格安全设备(中国)有限公司],调整呼吸参数,监测血流动力学。缓慢静脉注射环泊酚注射液0.4mg/kg 和枸橼酸舒芬太尼注射液[宜昌人福药业有限责任公司,国药准字H20054171,规格1ml∶50μg(按C22H30N2O2S 计)]0.1~0.25μg/(kg·h)用于麻醉维持至手术结束前10min,维持呼气末二氧化碳分压为35~45mmHg,平均动脉压为基础状态的75%~125%,中心静脉压为0~8mmHg,术中根据脑电双频指数监测麻醉深度。术后送入麻醉恢复室,并采用LD-P2020 微量泵(上海蓝德医疗器械有限公司)持续镇痛48h。
1.3 观察指标
进入恢复室后持续观察8h 并记录不良反应,包括低血压、镇静过深、拔管反应、认知障碍、尿潴留等[6]。①低血压:收缩压持续性低于90mmHg,舒张压持续性低于60mmHg,伴肢体湿冷等相关症状。②镇静不足:术后1h 自然苏醒,伴明显疼痛反应。③镇静过深:术后6h 仍未能自然苏醒。④拔管反应:气道明显水肿、刺激性干咳、躁动以及呼吸抑制等。⑤认知障碍:根据简易精神状态评估量表评价认知障碍。⑥尿潴留:尿量少于100ml 并伴明显膀胱刺激症状。
将356 例患者分为无不良反应组(n=274)和不良反应组(n=82),采用单因素分析比较两组患者性别、年龄、体重指数、疾病类型、手术类型、基础疾病、麻醉时间、手术时间、血清谷丙转氨酶(glutamic-pyruvictransaminase,GPT)、血肌酐、C 反应蛋白(C reactive protein,CRP)和中性粒细胞与淋巴细胞比值(neutrophil-tolymphocyte ratio,NLR);采用多因素Logistic回归分析发生不良反应的独立危险因素。
1.4 统计学方法
应用SPSS 20.0 软件对数据进行统计分析。计量资料以±s 表示,采用t检验;计数资料以n(%)表示,采用χ2检验。多因素Logistic回归分析筛选独立危险因素,采用逐步后退法;通过R 软件建立列线图,受试者工作特征(receiver operating characteristics,ROC)曲线计算曲线下面积(area under the curve,AUC)。取双侧检验水准α=0.05。P<0.05 为具有统计学差异。
2 结果
2.1 两组患者不良反应发生情况比较
356 例患者共观察到82 例不良反应,发生率为23.0%。其中低血压25 例、镇静过深20 例、拔管反应18 例、认知障碍9 例、尿潴留10 例。
2.2 两组患者基线资料比较
与无不良反应组相比,不良反应组高龄(≥70 岁)、麻醉时间(≥120min)、手术时间(≥140min)、合并基础疾病(高血压、糖尿病、心脑血管疾病)、GPT≥正常参考值上限2 倍、血肌酐≥正常参考值上限2 倍、CRP≥15mg/L、NLR≥5占比升高,具有统计学差异(P<0.05)(表1)。
表1 两组患者基线资料比较 ±s,n(%)

表1 两组患者基线资料比较 ±s,n(%)
临床资料无不良反应组(n=274) 不良反应组(n=82)χ2 值P 值性别0.0030.956男性168(61.3)50(61.0)女性106(38.7)32(39.0)年龄(岁)6.5700.010<70198(72.3)47(57.3)≥7076(27.7)35(42.7)
续表
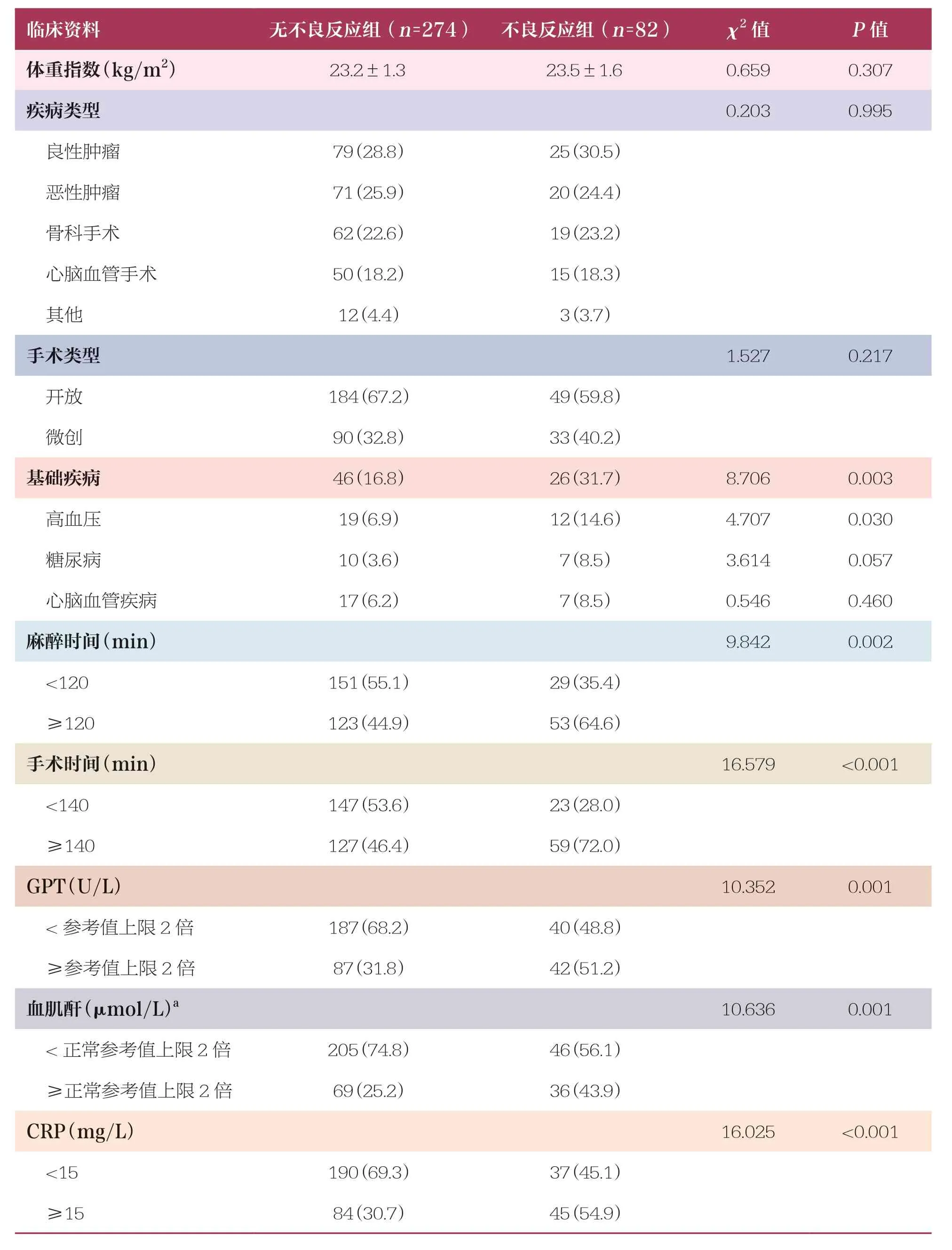
表1 两组患者基线资料比较 ±s,n(%)
临床资料无不良反应组(n=274) 不良反应组(n=82)χ2 值P 值体重指数(kg/m2)23.2±1.323.5±1.60.6590.307疾病类型0.2030.995良性肿瘤79(28.8)25(30.5)恶性肿瘤71(25.9)20(24.4)骨科手术62(22.6)19(23.2)心脑血管手术50(18.2)15(18.3)其他12(4.4)3(3.7)手术类型1.5270.217开放184(67.2)49(59.8)微创90(32.8)33(40.2)基础疾病46(16.8)26(31.7)8.7060.003高血压19(6.9)12(14.6)4.7070.030糖尿病10(3.6)7(8.5)3.6140.057心脑血管疾病17(6.2)7(8.5)0.5460.460麻醉时间(min)9.8420.002<120151(55.1)29(35.4)≥120123(44.9)53(64.6)手术时间(min)16.579<0.001<140147(53.6)23(28.0)≥140127(46.4)59(72.0)GPT(U/L)10.3520.001<参考值上限2 倍187(68.2)40(48.8)≥参考值上限2 倍87(31.8)42(51.2)血肌酐(μmol/L) a10.6360.001<正常参考值上限2 倍205(74.8)46(56.1)≥正常参考值上限2 倍69(25.2)36(43.9)CRP(mg/L)16.025<0.001<15190(69.3)37(45.1)≥1584(30.7)45(54.9)
续表

表1 两组患者基线资料比较 ±s,n(%)
GPT:谷丙转氨酶;CRP:C 反应蛋白;NLR:中性粒细胞与淋巴细胞比值。a:血肌酐正常参考值为88.4~176.8μmol/L
临床资料无不良反应组(n=274) 不良反应组(n=82)χ2 值P 值NLR20.928<0.001<5184(67.2)32(39.0)≥590(32.8)50(61.0)
2.3 不良反应危险因素分析
将上述具有统计学差异(P<0.05)的因素作为自变量,不良反应作为因变量纳入多因素Logistic 回归分析显示,高龄、麻醉时间、血肌酐和NLR 为恢复期发生不良反应的独立危险因素(P<0.05)(表2)。

表2 不良反应危险因素分析
2.4 列线图预测模型
根据回归分析筛选的主要危险因素及对应权重通过R 软件建立列线图模型,总分220 分(图1)。例如,患者年龄75 岁,对应分数为50 分;麻醉时间130min,对应分数为30 分;血肌酐高于正常参考值2 倍,对应分数为60 分;NLR 值为4,对应分数为35 分。其各项相加得到总分为175 分,对应风险大于0.99,提示恢复期不良反应的发生率极高。

图1 恢复期不良反应的列线图预测模型
2.5 模型的预测结果
ROC 曲线结果显示,列线图模型预测不良反应的AUC值为0.856,95%CI=0.779~0.932,P<0.001,敏感性为79.5%,特异性为62.9%。列线图预测不良反应的ROC 分析见图2。
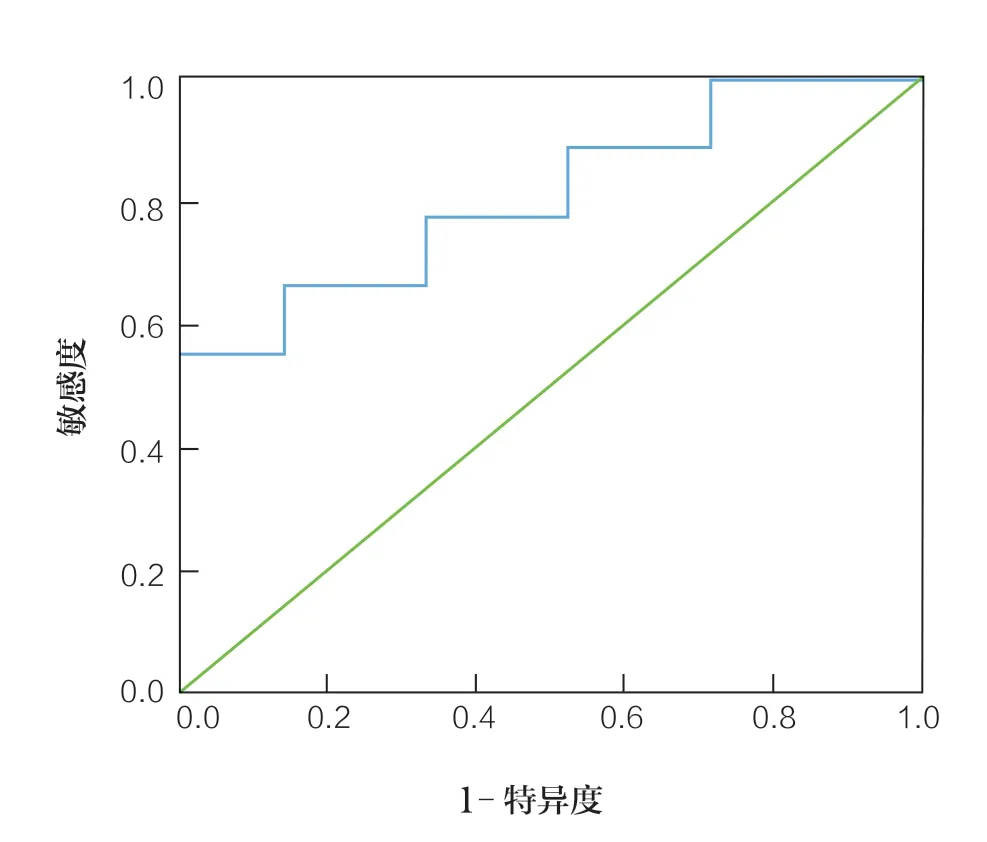
图2 列线图预测不良反应的ROC 分析
3 讨论
老年患者由于病情复杂、复合疾病多、机体代谢功能减退等原因,对长时间麻醉和手术的耐受性下降,为术中及术后并发症发生率较高的重要不利因素。环泊酚作为一种新型全麻用药,具有起效快、恢复快、效价高等优点,与GABAA 受体的亲和力约为丙泊酚的5 倍,且镇静和麻醉效果更强、更稳定[7]。本研究主要探讨了环泊酚在老年患者静脉全麻术后恢复期不良反应的发生情况,虽然环泊酚能够保证较好的术中血流动力学,发挥持续的镇静和镇痛效果,且呼吸和循环抑制作用弱,但麻醉恢复期仍有一定的并发症发生风险。本研究结果显示,356 例患者共观察到82 例不良反应,发生率为23.0%。其中低血压25 例、镇静过深20 例、拔管反应18 例、认知障碍9 例、尿潴留10 例。上述不良反应的发生增加了护理难度[8-9]。因此,深入探讨麻醉恢复期发生不良反应的主要危险因素,可以提高预测准确性,采取恰当的干预措施,从而降低不良反应的发生率。
Teng 等[10]开展的一项Ⅱa 期多中心、开放标签、非随机阳性对照、剂量递增的临床研究,结果显示环泊酚在0.1~0.5mg/kg 剂量范围内安全且耐受性良好。此外,结肠镜检查结果显示,0.4~0.5mg/kg环泊酚与2.0mg/kg 丙泊酚可产生等效的镇静/麻醉效果,不会产生严重的不良反应。Hu 等[11]的开放标签、随机双向交叉临床研究同样证实,环泊酚可持续静脉输注维持镇静12h,安全性、耐受性和有效性与丙泊酚相同。恢复期各种麻醉药物撤退后,主要由机体的肝肾代谢清除,但由于老年患者肝肾功能相对较弱,药物清除时间相对延长;麻醉和手术作为一种应激源,增加了机体的炎症和应激反应,也可能会影响药物的清除过程[12-13]。
本研究发现,不良反应组高龄(≥70 岁)、麻醉时间(≥120min)、手术时间(≥140min)、合并基础疾病、GPT 和血肌酐≥正常参考值上限2 倍、CRP≥15mg/L、NLR≥5 较无不良反应组占比升高(P<0.05)。多项研究证实,高龄尤其是70 岁以上与全麻术后并发症的发生风险密切相关,是临床重点监测人群[14]。麻醉和手术时间越长,所需要的麻醉药物剂量越大,药物清除时间越长,对各系统的影响程度也越深,如呼吸和心率抑制、认知功能受损、尿潴留等[15-16]。因此,需增加恢复室的观察时间。基础疾病反映了患者的代谢能力,患有基础疾病的患者受麻醉药物的影响越敏感。GPT 和血肌酐可较好地反映机体的肝肾功能,是麻醉药物清除的关键[17]。CRP 和NLR 主要反映机体的炎症强度,是目前临床应用较多的定量指标[18-19]。
本研究进一步采用多因素Logistic 回归分析显示,高龄、麻醉时间、血肌酐和NLR 为恢复期发生不良反应的独立危险因素(P<0.05)。以此建立可视化的列线图模型,ROC 曲线结果显示,模型预测不良反应的AUC为0.856,敏感性为79.5%,特异性为62.9%,提示该模型对评估老年患者恢复期不良反应的发生具有较好的指导价值。通过临床最易获得的4 个定量指标分析提示,该模型具有较好的操作性、准确性和临床推广应用潜力。
综上所述,环泊酚在老年患者静脉全麻术后恢复期不良反应的发生率较高,高龄、麻醉时间、血肌酐和NLR 可能是发生不良反应的独立危险因素,通过构建定量列线图预测模型可较好地指导临床医生识别高危患者,以进行恰当的临床干预。该研究的创新点为探讨了老年患者麻醉恢复期不良反应的发生因素,并构建了简易的量化预测模型便于临床应用,具有较好的实际应用价值。然而,本研究也存在一定的局限性,如将此模型应用于临床前瞻性横断面研究观察是否可以同样取得较好的预测效能等,仍需进一步验证。
