多囊卵巢综合征患者夫精宫腔内人工授精成功率的相关影响因素及护理干预分析
2023-09-12纪晓娟刘伟陆翰梅任建枝
纪晓娟 刘伟 陆翰梅 任建枝
【摘要】 目的 探讨多囊卵巢综合征(PCOS)患者行夫精宫腔内人工授精成功率的影响因素及护理干预措施。方法 回顾性分析中国人民解放军陆军第七十三集团军医院2021年1—12月收治的109例PCOS患者的臨床资料,所有患者均先行促排卵,待卵泡成熟后采集配偶精液优化处理后进行人工授精操作,术后随访,临床妊娠则为人工授精成功。依据人工授精是否成功分为成功组、未成功组,收集2组一般资料进行单因素分析,之后将具有差异的因素纳入Logistic回归模型分析,最终获取影响PCOS患者夫精宫腔内人工授精成功率的独立危险因素。结果 109例PCOS患者中经人工授精后20例临床妊娠,人工授精成功率为18.34%;单因素分析显示,年龄、体重指数、精液处理、TPMC数量与PCOS患者人工授精成功率有关,有明显差异(P<0.05);多因素分析显示,年龄≥30岁、体重指数≥26.5 kg/m2、精液体外存放30 min以上、TPMC>50×106/mL为影响PCOS患者人工授精成功率的独立危险因素(P<0.05)。结论 年龄≥30岁、体重指数≥26.5 kg/m2、精液体外存放30 min以上、TPMC>50×106/mL为影响PCOS患者人工授精成功率的独立危险因素,临床需针对性开展护理干预,以提高PCOS患者妊娠成功率。
【关键词】 多囊卵巢综合征; 人工授精成功率;影响因素;护理干预
中图分类号:R711.75 文献标识码:A
文章编号:1672-1721(2023)18-0065-03
DOI:10.19435/j.1672-1721.2023.18.020
多囊卵巢综合征(PCOS)好发于育龄期女性,以持续无排卵、雄激素过高及卵巢多囊性变化为主要特征,不仅可引起月经异常、多毛等症状,还可对女性生殖功能造成影响,导致不孕发生[1-2]。临床对于PCOS多以促排卵、控制饮食等综合治疗为主,部分女性经治疗后可成功妊娠,但仍有较多女性即使经规范化治疗仍会出现妊娠失败现象,带来较大的心理负担,甚至影响家庭和谐。人工授精为辅助生殖常用技术,具有操作相对简单、实用性强、非侵入性等特点。当PCOS患者至少一侧输卵管通畅的前提下,若反复促排卵未能成功妊娠,则可考虑进行人工授精,以提高妊娠成功率[3-4]。但临床长期随访发现,即使通过夫精人工授精也存在较高的妊娠失败风险[5],还需开展影响PCOS患者夫精人工授精成功率的相关因素分析,以便及时开展针对性护理干预。本研究旨在分析PCOS患者夫精宫腔内人工授精成功率的相关影响因素及干预措施。
1 资料与方法
1.1 一般资料 回顾性分析109例中国人民解放军陆军第七十三集团军医院2021年1—12月收治的PCOS患者临床资料,年龄24~39岁,平均年龄(29.85±2.14)岁;体重指数22.2~30.4 kg/m2,平均(26.41±1.78)kg/m2;PCOS病程2~9年,平均(4.12±0.89)年;不孕年限1~4年,平均(2.25±0.58)年。
纳入标准:符合PCOS[6]诊断标准;伴有不孕症状;配偶精液正常,符合人工授精要求;经诱导排卵3~6个月周期未孕;精神状态正常;患者及家属知情同意。
排除标准:存在人工授精禁忌;伴有生殖系统急慢性感染;合并恶性肿瘤;其他因素所致不孕;临床资料缺失;存在嗜酒、吸烟等不良嗜好;长期接触射线、致畸药物等。
1.2 方法 (1)促排卵及监测卵泡:所有PCOS患者均于月经第2~4 天空腹采血监测性激素指标变化,包括黄体生成素(LH)、卵泡刺激素(FSH)、睾酮(T)、雌二醇(E2)等,参考检测结果及既往促排卵情况制定诱导排卵方案,一般在月经第5天开始口服来曲唑,每次2.5 mg,1次/d,连续服用5 d;并于月经第9~10 天监测患者卵泡数量、大小等信息,并观察子宫内膜厚度变化;待出现1个直径超过18 mm或者
2个超过17 mm的优势卵泡及每个优势卵泡E2 超过200 pg/mL时,给予肌内注射5 000~10 000 IU注射用绒促性素。通过阴道超声对排卵情况进行监测,待优势卵泡壁塌陷,体积缩小,卵泡内无回声区消失,且盆腔内出现少量积液时,提示排卵。(2)人工授精时机:卵泡成熟后,先注射5 000~10 000 IU注射用绒促性素,并在24~36 h后阴道超声确认未排卵,则行人工授精。(3)精液处理:指导患者配偶在人工授精前禁欲2~7 d,之后手淫取精液,置于无菌取精杯内,待室温下液化后,常规分析精液,以密度梯度离心法处理,并对优化后的精液再次分析,若前向运动精子总数(TPMC)经优化后≥10×106/mL,则可纳入研究,开展人工授精。人工授精:将优化后精液置于培养箱内进行30 min孵育,以人工授精导管抽吸经优化后的精液0.3~0.5 mL,之后自宫颈缓慢注入宫腔。人工授精术后指导患者服用黄体酮胶囊,100 mg/次,2次/d,共用药14 d。若人绒毛膜促性腺激素(HCG)检查阳性,则继续服用黄体酮。所有PCOS患者在人工授精术后14 d检测血、尿HCG,若呈阳性,则术后5周行阴道超声检查,宫内存在孕囊且有胎心搏动则为临床妊娠,代表人工授精成功。
1.3 观察指标 (1)人工授精成功率:统计109例PCOS患者人工授精成功率。(2)影响PCOS患者人工授精成功率的单因素分析:依据人工授精成功与否分为成功组与未成功组,收集2组一般资料,包括年龄、病程、授精时机、精液处理、TPMC数量等,开展单因素分析,获取相关影响因素。(3)影响PCOS患者人工授精成功率的多因素分析:将单因素分析具有差异的因素纳入Logistic回归模型分析,最终获取影响PCOS患者夫精宫腔内人工授精成功率的独立危险因素。
1.4 统计学方法 采用SPSS 22.0统计学软件分析数据,计数资料以百分数表示,行χ2检验;计量资料以x±s表示,行t检验,多因素分析使用Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 人工授精成功率 109例PCOS患者,经人工授精后20例临床妊娠,人工授精成功率为18.34%(20/109)。
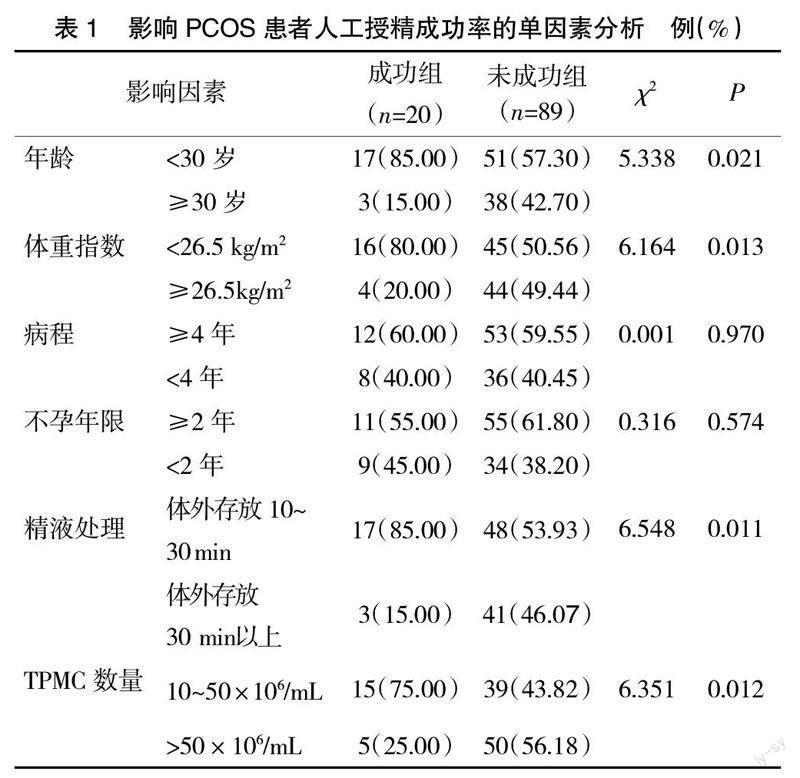
2.2 影响PCOS患者人工授精成功率的单因素分析 2组不孕年限、病程差异不明显(P>0.05);2组年龄、体重指数、精液处理、TPMC数量对比,差异有统计学意义(P<0.05),见表1。
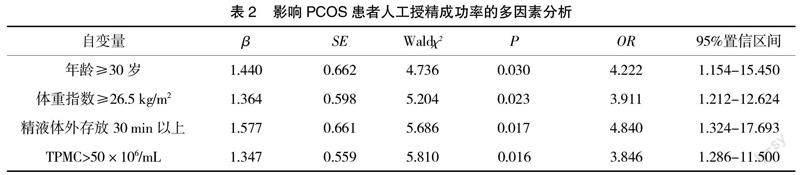
2.3 影响PCOS患者人工授精成功率的多因素分析 多因素分析显示,年龄≥30岁、体重指数≥26.5 kg/m2、精液体外存放30 min以上、TPMC>50×106/mL為影响PCOS患者人工授精成功率的独立危险因素(OR>1,P<0.05)。见表2。
3 讨论
PCOS病因复杂,临床认为下丘脑-垂体-卵巢轴调节功能异常为主要病因。当垂体对促性腺激素释放激素敏感性增加,可促使机体LH分泌过量,从而对卵泡膜细胞、卵巢间质造成持续刺激,导致体内雄激素水平异常升高。而卵巢内高雄激素会阻止卵泡发育成熟,难以形成优势卵泡。但该病理过程中小卵泡仍可正常分泌E2,加之雄烯二酮可经作用转化成雌酮,形成高雌酮血症。雌酮与E2作用于下丘脑及垂体后,可正反馈调节LH分泌,促使其持续处于高水平,难以形成月经中期LH峰,故无排卵发生,进而导致不孕[7-8]。而雌激素又可以负反馈调节FSH分泌,降低FSH水平,最终形成高雄激素、持续无排卵,造成卵巢多囊样变化。
临床对于PCOS引起的不孕多以促排卵治疗为主。来曲唑为常见促排卵药物,能够抑制雌激素合成,降低体内雌激素水平,使得垂体分泌促性腺激素增加,从而作用于卵巢,加快卵泡发育及生长。但仍有较多PCOS患者经促排卵治疗后难以成功妊娠[9]。人工授精术为促排卵无效后的首选方式,将优化后的精液通过导管注入宫腔内,能够提高患者妊娠成功率,且该技术操作简单、无创伤,患者易于接受[10]。而长期随访发现,人工授精妊娠率仍较低,若能及早明确相关影响因素,有助于尽早进行护理干预,降低妊娠失败风险。本研究结果显示,109例PCOS患者经人工授精后20例临床妊娠,人工授精成功率为18.34%(20/109),提示PCOS患者人工授精成功率偏低。单因素分析显示,年龄、体重指数、精液处理、TPMC数量与PCOS患者人工授精成功率相关;经多因素分析显示,年龄≥30岁、体重指数≥26.5 kg/m2、精液体外存放30 min以上、TPMC>50×106/mL为影响PCOS患者人工授精成功率的独立危险因素(P<0.05)。分析原因为:(1)年龄≥30岁。临床认为20~30岁为生育最佳年龄,随年龄不断增长女性卵巢功能可逐渐衰退,生育能力逐渐下降,难以排出优质卵泡,故授精成功率低下。(2)体重指数≥26.5 kg/m2。肥胖患者体内脂肪细胞分泌异常,且更易出现胰岛素抵抗现象,久之可引起体内一系列生理病理变化,降低子宫内膜容受性、卵泡质量,导致妊娠成功率下降[11-12]。(3)精液体外存放30 min以上:精液优化处理为提高授精成功率的重要环节,一旦精液体外存在时间过长,可使其产生的代谢产物增加,从而降低精子质量,同时也会使得DNA碎片增加,干扰授精。(4)TPMC>50×106/mL。临床认为并非TPMC数量越高越好,过多的精子游动反而会增大能量消耗,使得精子质量下降,从而降低临床妊娠率。针对上述因素,临床需给予针对性护理干预措施:(1)调整患者日常饮食,制定相应运动计划,以促使体重下降,从而提高人工授精成功率。(2)加强与患者的沟通,帮助其调节自身情绪,以相对乐观、积极的态度参与人工授精,从而确保整个受孕周期更为顺利。(3)加强健康宣教,强调精液优化处理的重要性,缩短优化后精液体外存放时间,并告知授精时机等与成功妊娠间的相关性,争取患者自愿于排卵前、排卵后各授精1次,以提高授精成功率。且需控制TPMC在10~50×106/mL时注入宫腔,避免精子过多产生不必要的能耗。
综上所述,年龄≥30岁、体重指数≥26.5 kg/m2、精液体外存放30 min以上、TPMC>50×106/mL为影响PCOS患者人工授精成功率的独立危险因素,临床需予以高度重视,及时开展相应护理干预,以降低人工授精的失败风险。
参考文献
[1] 吴惠芹.来曲唑联合尿促性素治疗多囊卵巢综合征不孕症患者的疗效及对血清性激素和促甲状腺激素水平的影响[J].中国妇幼保健,2021,36(11):2588-2590.
[2] THEEDE J,MISSO M L,COSTELLO M F,et al.Recommendations from the international evidence-based guideline for the assessment and management of polycystic ovary syndrome[J].Clinical Endocrinology,2018,89(3):251-268.
[3] 谢言信,赵雅男,林海燕,等.抗苗勒氏管激素在多囊卵巢综合征患者行人工授精预测价值的评估[J].中山大学学报(医学科学版),2019,40(1):90-97.
[4] 李美玲,卲永,伏海燕,等.复方玄驹胶囊改善肾阳虚型多囊卵巢综合征患者夫精人工授精助孕妊娠结局的临床观察[J].中国妇幼保健,2019,34(10):2326-2328.
[5] 吴荣,吴欢,王超,等.多囊卵巢綜合征不孕症人工授精失败的危险因素Logistic回归分析[J].中国性科学,2019,28(7):76-80.
[6] 中华医学会妇产科学分会内分泌学组及指南专家组.多囊卵巢综合征中国诊疗指南[J].中华妇产科杂志,2018,53(1):2-6.
[7] 李盈,赖金醛,邓岳红.二甲双胍+炔雌醇环丙孕酮治疗多囊卵巢综合征不孕症的效果及对患者排卵率和妊娠率的影响评价[J].中国性科学,2019,28(4):61-64.
[8] DADACHANJI R,PATIL A,JOSHI B,et al.Elucidating the impact of obesity on hormonal and metabolic perturbations in polycystic ovary syndrome phenotypes in Indian women[J].PLoS ONE,2021,16(2):e0246862.
[9] 毕艳慧,高新源,向阳,等.二甲双胍联合枸橼酸氯米芬对多囊卵巢综合征不孕患者性激素和胰岛素水平的影响[J].现代生物医学进展,2020,20(5):927-930.
[10] 周晓景,邢冠琳,芦亚琼,等.多囊卵巢综合征患者2次人工授精失败后加用生长激素临床观察[J].中国医师杂志,2019,21(5):733-734.
[11] 谷保霞,郭海彬,张合龙,等.影响夫精宫腔内人工授精妊娠成功率相关因素分析[J].中华实用诊断与治疗杂志,2019,33(4):340-342.
[12] 刘盼,郭丽娜,赵敏英,等.影响多囊卵巢综合征患者夫精宫腔内人工授精成功率的因素分析[J].国际生殖健康/计划生育杂志,2018,37(5):367-371.
(收稿日期:2023-03-12)
