2型糖尿病患者冠状动脉钙化与骨代谢指标的相关性研究
2023-09-12安娜张明健牛利毛艳婷杜芸宁
安娜 张明健 牛利 毛艳婷 杜芸宁
北京京煤集团总医院,北京 102300
目前,心血管疾病是2型糖尿病患者的主要死亡原因之一,而糖尿病合并心血管疾病多无明显临床可识别症状,约有三分之二糖尿病患者死于突发性的心血管事件[1]。防治糖尿病心血管病变已经成为内分泌科医生面临的难题和首要任务。相关研究指出在动脉壁中发现骨髓等相关骨组织,同时发现了与骨质形成相关的细胞因子和蛋白质[2]。动物实验表明,动脉钙化和骨质疏松症的发生发展有关联。通过检查动脉钙化可预测动脉粥样硬化的危险程度,如冠状动脉钙化(coronary arterial calcification,CAC)的程度可以预测突发冠脉事件死亡、心肌梗死的危险性[3]。多层螺旋CT检查是筛查与诊断CAC的有效手段,为临床测定CAC积分的主要方法之一,便于早期筛查。然而,冠脉钙化与骨质疏松症之间的关联性及其机制尚不明确。因此,本研究拟通过测定2型糖尿病患者骨转换等生化指标、检测冠脉增强CT和骨密度(bone mineral density,BMD)等,探讨2型糖尿病患者冠脉钙化与骨质疏松症相关指标的关系,以期为2型糖尿病患者心血管事件的早期诊断和治疗提供依据。
1 资料与方法
1.1 一般资料
本研究纳入2019年1月至2021年12月在北京京煤集团总医院住院的2型糖尿病患者200例,其中男性81人,女性119人,女性患者均已绝经。纳入标准:年龄为30~85岁;符合WHO的2型糖尿病诊断标准[4];自愿参加。排除标准:患有严重肝肾功能损伤;患有甲状腺和甲状旁腺疾病、1型糖尿病等内分泌系统疾病;患有类风湿关节炎等风湿免疫系统疾病;使用过维生素D、双膦酸盐等影响骨代谢的药物;具有肿瘤病史的患者。本研究已通过北京京煤集团总医院伦理委员会批准(2017伦审第7号),所有受试者均签署知情同意书。
1.2 研究方法
记录受试者的基本情况,并进行相关的体格检查、实验室检验、BMD以及冠状动脉增强CT等检查。采空腹静脉血检测空腹血糖(fasting blood glucose,FBG)、空腹胰岛素(fasting insulin,FINS)、空腹C肽(fasting C-peptide,C-P)、糖化血红蛋白(glycosylated hemoglobin,HbA1c)、钙、磷、碱性磷酸酶(alkaline phosphatase,ALP)、25羟维生素D3[25-hydroxyvitamin D3,25(OH)D3]、N端中段骨钙素(molecular fragment of osteocalcin N terminal,N-MID)、甲状旁腺素(parathyroid hormone,PTH)、I型胶原羧基端肽交联(β-cross-linked C-telopeptide of type I collagen,β-CTX等生化指标。使用全自动生化分析仪(美国,beckman AU5800);HbA1c采用高压液相离子交换法,钙采用偶氮砷III法,磷采用磷钼酸紫外法,ALP采用速率法,检测FINS、C-P、PTH、25(OH)D3、β-CTX、N-MID均采用电化学发光法;PTH批内差异< 3.55 %,批间差异< 4.05 %。采用稳态模型评估法计算胰岛素敏感性及胰岛素抵抗程度[5],胰岛素敏感性用HOMA-IS表示,胰岛素抵抗程度用HOMA-IR表示。
冠状动脉增强CT使用德国西门子双源螺旋CT(SOMATOM Definition Flash);冠脉钙化积分使用Raggi Circulation 2000模块;骨密度检测使用美国GE公司的双能X线骨密度仪(LUNAR/DPX Bravo),进行质控后偏差在- 0.1% ~-0.4%。
1.3 分组
对纳入的受试者依据冠脉钙化积分进行分组,将积分为0者作为对照组,积分大于0者为冠脉钙化组,探究CAC积分与骨质疏松症之间的关系。同时,依据冠脉增强CT结果分为冠脉狭窄组和无冠脉狭窄组,进一步探讨2型糖尿病患者冠脉狭窄与骨质疏松症指标的关系。
1.4 统计学处理

2 结果
2.1 基线资料
冠脉钙化组的年龄、ALP、腰围、体质量指数(body mass index,BMI)、FBG高于对照组,差异有统计学意义(P<0.05)。病程、血压、臀围、总胆固醇(total cholesterol,TC)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、甘油三酯(triglyceride,TG)、糖化白蛋白(glycosylated albumin,GSP)、HbA1c、C-P、FINS、胰岛素敏感指数(HOMA-IS)、胰岛素抵抗程度(HOMA-IR)、天门冬氨酸氨基转移酶(aspartate aminotransferase,AST)、丙氨酸氨基转移酶 (alanine transaminase,ALT)、肌酐、尿素氮、尿微量白蛋白与肌酐比值(ACR)、超敏C反应蛋白(hypersensitivity C-Reactive Protein,CRP)、同型半胱氨酸(homocysteine,HCY)、钙、磷、白蛋白、25(OH)D3方面比较,差异无统计学意义(P>0.05)。见表1。
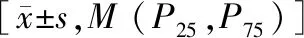
表1 冠脉钙化组与对照组基线资料比较
2.2 冠脉钙化组与对照组组间骨密度及骨代谢相关指标比较
两组在骨密度及骨代谢指标等方面比较,差异无统计学意义(P>0.05)。见表2。
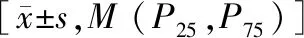
表2 冠脉钙化组与对照组骨密度及骨代谢相关指标比较
2.3 冠脉钙化组各项指标与骨密度的相关性分析
各项指标与BMD进行相关性分析结果显示,肌酐、尿酸、磷、25(OH)D3、β-CTX、PTH与L1~4BMD、L2~4BMD、股骨颈BMD和全髋BMD均有相关性(P<0.05);其中有无冠心病既往史与L1~4BMD、L2~4BMD相关(P<0.05),绝经年限与L2~4BMD相关(P<0.05),年龄、绝经年限、腰围、臀围、收缩压、HDL-C、HOMA-IS、尿素氮与股骨颈BMD相关(P<0.05),年龄、绝经年限、臀围、收缩压、HDL-C、FINS、HOMA-IS与全髋BMD相关(P<0.05)。见表3。

表3 冠脉钙化组各项指标与骨密度的相关性
2.4 冠脉钙化与各项指标的Logistic回归分析
本研究共纳入冠脉钙化患者156例,无冠脉钙化患者44例。经分析结果显示,冠脉是否钙化与年龄、腰围、白蛋白、有无冠心病既往史、有无颈动脉粥样硬化、有无冠状动脉狭窄相关(P<0.05)。见表4。

表4 冠脉钙化与其他指标的Logistic回归分析
2.5 冠状动脉狭窄与各项指标的Logistic回归分析
本研究所纳入受试者中,冠脉狭窄者142例,无冠脉狭窄者58例。经分析显示,冠脉是否狭窄与腰围、收缩压、绝经年限、磷、有无冠脉钙化、有无冠心病既往史之间存在相关性(P<0.05)。见表5。
3 讨论
临床中大多数冠脉事件都是由不稳定斑块的破裂或侵蚀直接导致的[2]。研究显示冠脉钙化程度可预测冠脉突发死亡事件的危险性[3]。近年来,糖尿病患者骨质疏松症的患病率不断增高,2型糖尿病合并骨质疏松症的患者,极易发生冠脉钙化等心血管不良事件[6-7]。本研究对2型糖尿病患者的血糖、血脂、骨转换指标、骨密度、冠状动脉增强CT等指标进行检测,探讨2型糖尿病患者冠脉钙化与骨质疏松指标的关系。
本研究对象的血糖水平较高,FBG为(9.69±4.09)mmol/L,HbA1c为(9.39±2.19)%。冠脉钙化组的FBG显著高于对照组(P<0.05),冠脉钙化组的HbA1c高于对照组,但无统计学差异,这可能与对照组的样本量较少相关。本研究纳入人群的25(OH)D3水平为(16.75±6.87)ng/mL,较2016年宁志伟等[8]的报道略高,其研究显示北京居民25(OH)D3水平为(12.3±7.5)ng/mL,可能与近几年糖尿病患者对预防维生素D缺乏的认知水平有所提升、额外补充维生素D有关。本研究显示,冠脉钙化组与对照组组间骨代谢标志物及BMD等指标均无统计学差异,与相关研究结果一致[9]。但本研究进一步对冠脉钙化组患者的BMD与其他指标进行了相关性分析以及Logistic回归分析。
本研究提示,冠脉钙化组内椎体和髋部BMD与患者β-CTX、PTH、25(OH)D3、磷呈显著负相关。刘永菊等[10]研究显示绝经后女性患者的BMD与β-CTX呈负相关,与本研究结果一致,不同的是25(OH)D3与BMD呈正相关。究其原因可能为本研究所纳入受试者不完全为绝经后女性,且与年龄、样本量、采样时间、所处地域以及生活方式不同有关。PTH是骨代谢指标之一,可调节钙磷代谢,对骨形成具有双向调节作用,本研究显示高水平的PTH会影响骨代谢。许海琦等[11]的研究显示2型糖尿病患者的PTH与BMD呈负相关,对于PTH水平升高的糖尿病患者易出现骨量减少或骨质疏松,与本研究结果相一致。PTH水平升高会增加成骨细胞的凋亡,减少成骨细胞的分化、增强破骨细胞的功能、促使骨微循环改变等[12]。本研究发现磷与BMD呈负相关,钙与BMD无明显相关性。贺立侠等[13]发现在2型糖尿病患者中,从骨量正常到骨质疏松,Ca、P呈现下降的趋势。长期处于高血糖状态会引发渗透性利尿,增加Ca、P的排出,降低其水平,进而刺激PTH分泌,使溶骨作用增强、骨吸收增加[14]。
根据2017年《原发性骨质疏松症诊疗指南》[15]的诊断标准,本研究人群中骨质疏松症的患病率为16.5%,有33例研究对象可诊断为骨质疏松症。本研究表明,冠心病既往史、冠脉狭窄情况、颈动脉粥样硬化与腰椎BMD呈正相关。进一步完善Logistic回归分析提示,冠心病既往史、冠脉狭窄情况、颈动脉粥样硬化为冠脉钙化的致病危险因素;冠心病既往史与冠脉钙化为冠脉狭窄的致病危险因素。葛保民等[16]研究发现老年女性患者冠心病和BMD存在相关性,骨质疏松是老年女性冠心病的独立危险因素,在老年患者中积极防治骨质疏松症或可减缓心血管事件的发生。该结论与本研究不完全相同,可能与本研究样本量有限以及研究对象涵盖了男女两个性别等原因有关。本研究再次证实,冠脉钙化与冠心病显著相关,与以往研究结果一致,冠脉存在钙化能判定斑块的存在[3]。
综上,该组2型糖尿病患者的血糖控制不佳,而高血糖产生的糖基化终末产物会增加破骨细胞对骨吸收的诱导,使骨转换水平增高、骨丢失速率加快,发生骨质疏松症的危险性增加[17-19]。本研究证实冠心病既往史、冠脉狭窄情况与腰椎骨密度相关,冠脉钙化与冠脉狭窄显著相关。冠脉狭窄、冠心病既往史、颈动脉粥样硬化是冠脉钙化的危险因素,冠脉钙化是冠心病的致病危险因素。故2型糖尿病患者如控制血糖、预防骨质疏松症或可降低冠心病的患病率。当然,本研究尚存在不足之处,比如样本量有限、采样时间范围大、受试者不完全为绝经后女性等,未来还需进一步探索2型糖尿病患者冠脉钙化与骨质疏松症的关系。
