老年弥漫性大B细胞淋巴瘤患者化疗营养状态与毒副反应及预后的关系
2023-08-25王静静王莲郭改革叶媛媛毛俊清
王静静,王莲,郭改革,叶媛媛,毛俊清
[郑州大学第一附属医院 肿瘤科三(3),河南 郑州 450000]
R-CHO方案是治疗弥漫性大B细胞淋巴瘤(diffuse large B-cell lymphoma,DLBCL)的最佳化疗方案,治疗后大部分患者预后生存情况得到明显改善[1-2]。但化疗缺乏特异性选择作用,在抑制肿瘤细胞的同时也将损害正常细胞,引起胃肠道反应、贫血、神经毒性等一系列不良反应,影响化疗效果及患者预后[3]。对患者化疗不良反应进行危险分层,在指导化疗方案制定及护理工作中具有积极意义。小野寺预后营养指数(prognostic nutritional index,PNI)由血清白蛋白值及外周血淋巴细胞总数计算得出,被广泛应用于评估患者机体营养状态、手术风险及术后并发症[4]。本文就不同临床特征DLBCL化疗患者PNI差异及PNI在预测化疗严重不良反应中的价值进行分析,旨在为DLBCL化疗提供指导。
1 对象与方法
1.1 研究对象
将郑州大学第一附属医院2017年3月至2018年3月收治的72例接受化疗的DLBCL患者纳为研究对象。(1)纳入标准:年龄≥18岁;符合《中国弥漫性大B细胞淋巴瘤诊断与治疗指南》[5]中相关诊断标准;美国东部肿瘤协作组(Eastern Cooperative Oncology Group,ECOG)[6]评分0~3分;采用标准R-CHOP化疗方案治疗,初次接受化疗。(2)排除标准:DLBCL复发;缺乏术前血清白蛋白及外周血淋巴数检测结果;合并其他恶性肿瘤;合并严重心血管疾病;合并严重感染性疾病;合并活动性胃肠道或其他内脏明显出血倾向;入院时诊断为深静脉血栓或肺栓塞;肺功能损伤;意识障碍。
1.2 PNI计算方法
PNI为血清白蛋白值(g·L-1)+5×外周血淋巴细胞总数(×109L-1)。
1.3 研究方法
(1)分析患者PNI水平与其临床特征之间的关系,临床特征包括性别、年龄、Ann-Arbor分期、ECOG评分、乳酸脱氢酶、侵犯骨髓、B症状、病变部位、β2微球蛋白等。(2)放疗开始后每周使用CTCAE 3.0[7]评估患者放疗不良反应,分Ⅰ级(无或轻度)、Ⅱ级(中度)、Ⅲ级(重度)、Ⅳ级(威胁患者生命)、Ⅴ级(死亡),不良反应包括胃肠道反应、贫血、恶心呕吐、神经毒性、发热、肝功能损害、肾功能损害、血小板下降等。将出现Ⅱ级以上毒副反应者纳为严重不良反应组,Ⅱ级及以下不良反应者纳为轻度不良反应组。比较两组化疗前PNI水平,绘制受试者工作特征(receiver operating characteristic,ROC)曲线,分析PNI在预测DLBCL化疗患者严重毒副作用中的价值。(3)患者出院后采用电话联合院内复诊资料对患者进行随访,统计患者总生存期(overall survival,OS),采用Cox风险比例模型分析影响DLBCL患者预后的相关因素。
1.4 统计学方法
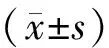
2 结果
2.1 DLBCL化疗患者PNI水平与其临床特征之间的关系分析
DLBCL化疗患者中<60岁患者PNI值高于≥60岁者,Ann-Arbor分期Ⅰ~Ⅱ期者PNI值高于Ⅲ~Ⅳ期者,ECOG评分0~1分者PNI值高于2~3分者(P<0.05)。不同性别、乳酸脱氢酶水平、骨髓侵犯情况等患者PNI水平比较,差异无统计学意义(P>0.05)。见表1。
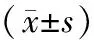
表1 DLBCL化疗患者PNI水平与其临床特征之间的关系分析
2.2 化疗毒副反应
出现Ⅱ级以上毒副反应者共29例,将其纳为严重不良反应组,Ⅱ级及以下毒副反应者共43例,纳为轻度不良反应组。其中发生率最高的3种化疗毒副反应分别是血小板下降33例(45.83%)、发热26例(36.11%)、神经毒性20例(27.78%),其余依次是恶心呕吐15例(20.83%)、粒细胞减少14例(19.44%)、肝功能损害8例(11.11%)、胃肠道反应4例(5.56%)、贫血3例(4.17%)、肾功能损害2例(2.78%)。
2.3 轻度不良反应组、严重不良反应组化疗前PNI水平
轻度不良反应组患者化疗前PNI水平(59.04±10.58)高于严重不良反应组(46.48±6.45),差异有统计学意义(t=6.259,P<0.001)。
2.4 PNI预测化疗后严重不良反应的价值
绘制ROC曲线发现,PNI小于51.50时,其预测老年DLBCL患者化疗严重不良反应的曲线下面积(area under curve,AUC)=0.845,95% CI:0.755~0.936(P<0.001),灵敏度为74.4%,特异度为79.3%。
2.5 DLBCL患者预后相关因素分析
相关因素分析提示,吸烟、乳酸脱氢酶低水平、PNI低水平DLBCL化疗患者的OS更短(P<0.001),见表2。

表2 DLBCL患者预后相关因素分析月)
2.6 影响DLBCL化疗患者预后的多因素分析
以DLBCL化疗患者预后为因变量,将单因素分析结果有统计学意义的因素作为自变量(赋值见表3),进行Cox风险比例多因素回归分析,结果显示,吸烟、乳酸脱氢酶升高及PNI高水平均是影响DLBCL化疗患者预后的独立危险因素,见表4。

表3 赋值情况表
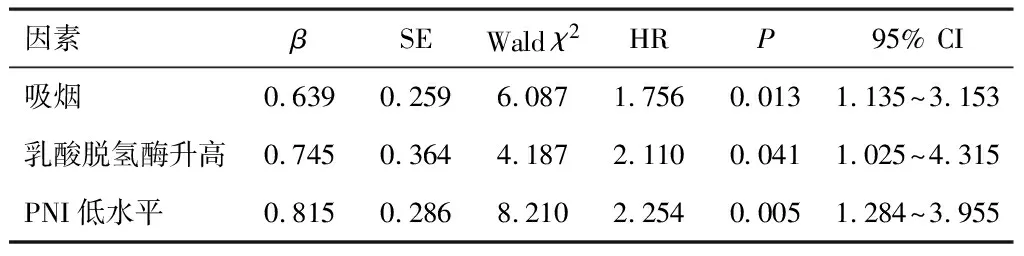
表4 影响DLBCL化疗患者预后的多因素分析
3 讨论
DLBCL是最常见的非霍奇金淋巴瘤,多发于老年人群,有淋巴结肿大、肝脾大、淋巴结外器官侵犯及全身症状,R-CHOP化疗方案是其最基础的治疗方案,可有效提高患者预后,但化疗药物缺乏特异性,在杀伤癌变细胞的同时也将累及正常细胞,引起化疗相关毒副反应,影响化疗效果[8-9]。
化疗患者的毒副反应一直是临床关注的热点,也是反映患者耐受能力的主要指标。蒽环类药物是R-CHOP方案中的关键部分,其相关不良反应主要表现为心脏毒性、变态反应等,而老年DLBCL患者机体免疫功能减退,对化疗的耐受能力较青壮年降低。本研究中,发生率最高的前3位毒副反应分别为血小板下降、发热及神经毒性,共有29例患者发生Ⅱ级以上不良反应。积极识别化疗严重不良反应高危患者,在指导DLBCL治疗中具有重要价值。
PNI最初被用于评估胃肠道手术患者机体营养免疫状态,是一种基于血清白蛋白与淋巴细胞计数的指标。其中白蛋白是反应宿主机体营养状态与炎症反应的常见指标,白蛋白下降往往提示炎症反应或营养不良[10]。而炎症反应又是恶性肿瘤的重要致病机制之一,故血清白蛋白在反映恶性肿瘤患者机体营养状态及病情中具有一定意义[11-12]。而另一指标淋巴细胞计数是肿瘤特异性反应的重要成分,可通过细胞毒性免疫反应调节恶性细胞增殖、侵袭、迁移等途径,参与恶性肿瘤发病机制[12]。外周血淋巴细胞水平可反映细胞免疫功能状态,进一步提示恶性肿瘤患者预后[13-14]。通过对比发现,严重不良反应组患者化疗前PNI值低于轻度不良反应组,绘制ROC曲线结果显示,以51.50为临界值,PNI在预测DLBCL化疗患者严重不良反应中的价值良好。
郭加友等[15]研究发现,PNI值与胃癌患者年龄、临床病理分期、淋巴结转移等临床因素相关。本研究中,不同临床特征的DLBCL患者化疗前PNI值也存在差异,具体表现为:<60岁患者PNI值高于≥60岁者,Ann-Arbor分期Ⅰ~Ⅱ期者PNI值高于Ⅲ~Ⅳ期者,ECOG评分0~1分者PNI值高于2~3分者。年龄增加、临床分期靠后、体能下降等因素往往提示病情更严重,患者有食欲下降、机体耗能增加等表现,导致PNI值下降[16]。多因素回归分析结果显示,PNI水平下降与吸烟、乳酸脱氢酶升高均为影响DLCBL化疗患者预后的独立危险因素,提示PNI不仅在反映患者化疗毒副反应及临床特征中具有价值,在提示患者预后中也具有一定的潜能。但本研究样本量过小,为证实此结论的可靠性,还需开展大样本量研究,消除病例纳入偏倚。
4 结论
化疗前PNI值降低可预测DLBCL化疗患者严重化疗不良反应,并与患者年龄、临床分期及体力评分相关,且是影响DLBCL化疗患者预后的独立因素,可作为临床评估DLBCL患者预后与化疗不良反应的参考指标。
