风险分级管理模式预防脑卒中患者深静脉血栓的效果研究
2023-08-25田晓庚刘芳芳刘恒方郭世燕
田晓庚 刘芳芳 刘恒方 刘 方 郭世燕
1)郑州大学第五附属医院,河南 郑州 450052 2)郑州大学第一附属医院,河南 郑州 450052 3)郑州新郑国际机场急救中心,河南 郑州 451161
由于脑卒中患者长期卧床、偏瘫等原因,较易引发深静脉血栓(deep vein thrombosis,DVT)[1-2]。脑卒中患者发病2周内并发DVT的概率为40%[3-4]。DVT因发病隐匿而被忽视,未及时治疗,则可导致肢体残疾甚至肺栓塞,有对患者的康复[5]。目前国内外致力于脑卒中患者DVT 风险预测模型的构建及应用[6],对不同风险DVT 脑卒中患者实施针对性的分级管理研究较少。风险分级管理指对可能给患者及医护人员造成伤害的潜在风险进行识别和评估,并实施分级管理,将风险降到最低的管理方法[7],已在导管接触性溶栓患者出血风险[8]、机械通气患者早期肺康复[9]等领域取得良好的效果。本研究将风险分级管理模式应用于脑卒中患者,对其DVT 潜在风险进行评估及时识别,采用风险分级管理,以期降低患者DVT 发生率,提高其治疗决策满意度及生活质量。
1 资料与方法
1.1 一般资料选取2022-03—06郑州大学第五附属医院收治的112 例神经内科住院的脑卒中患者为研究对象,采用随机抽样法将其分为对照组与实验组各56例。纳入标准:(1)符合脑卒中诊断标准;(2)年龄>18周岁;(3)入院时不存在下肢DVT;(4)意识清楚能够配合。排除标准:(1)入院前3 个月使用抗凝药物或抗血小板药物;(2)严重凝血功能障碍及血液病患者;(3)需要溶栓的缺血性脑卒中患者。患者均已签署知情同意书,且经医院伦理委员会批准。最终有效样本量107例,其中实验组53例,对照组54例,2 组临床资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 2组患者一般资料比较 [n(%)]Table 1 Comparison of general information between two groups [n(%)]
1.2 干预方法对照组进行常规DVT 管理,患者及家属进行DVT知识宣教,包括DVT危害、预防方法和措施;给予用药指导和心理支持;定期进行电话随访,嘱患者按时复查,如有不适及时就诊。
实验组在对照组基础上实施风险分级管理模式,干预时长为8周。(1)风险分级评估:根据《深静脉血栓形成的诊断和治疗指南》(第三版),脑卒中患者入院时[10],研究者采用“预测下肢深静脉血栓形成的临床模型(Wells 评分)[11]”进行风险评估,将下肢DVT诊断的临床特征评分累计相加,总分≤0分为低危患者;1~2分为中危患者;≥3分为高危患者,若双侧下肢均有症状,以症状严重的一侧为准。(2)实施方案:针对不同风险患者采取精准化的治疗护理措施,并持续进行风险评估和监测,避免DVT造成相关风险[12]。①低危患者:“关口前移”着眼于预防为主,提前进行风险评估,做到早发现、早干预,预防DVT 发生;培养患者自我管理DVT 的风险意识及早期识别能力[13],集中授课1 次/周;做好肢体运动,可鼓励自主活动早期下床活动[14],督促其进行膝关节伸屈运动、足踝关节屈伸运动等,协助长期卧床患者抬高患肢及膝、踝伸屈活动,并按摩肢体。②中危患者:告知患者DVT危险因素及临床表现,一对一授课1~2 次/周;给予疏血通、血栓通药物治疗;对伴有高血脂、糖尿病患者,常规应用阿司匹林;配合物理治疗,如穿弹力袜等。③高危患者:告知DVT处理流程和注意事项,预防不良事件发生,一对一授课,3~4次/周;可用低分子肝素钠缓解血液高凝状态,密切观察患者牙龈出血情况;间歇性气泵治疗仪[15]辅助治疗,1~2次/d。(3)院外管理:多学科团队合作[16],神经内科医生、护士、药剂师、超声科技师及研究者共同参与血栓预防,通过医院智慧互联网平台网络直播,对患者进行DVT 动态评估和效果评价,医护患共同商讨改进措施,根据评估结果及时调整治疗护理措施,每1次2周。
1.3 评价工具(1)深静脉血栓发生率:深静脉血栓形成可经彩超检查确诊,发生率=发生深静脉血栓的人数/总人数×100%。(2)血浆D-二聚体水平:于干预前、干预后及干预后2 个月,抽取患者清晨空腹肘部静脉血2~4 mL,以血浆D-二聚体>500 μg/L[17]为阳性临界值。(3)治疗决策满意度量表:患者对医疗决策参与的满意度量表由徐小琳编制,共有条目16个,采用Likert 5级评分法,总分范围5~80分,该量表信度和效度良好,具有0.899的Cronbach’sα系数、0.906的重测信度和0.807的分半信度系数。(4)生活质量评估:由脑卒中专用生活质量量表(stroke specific quality of life scale,SS-QOL)[18]评定,共12 个维度49 个条目,SSQOL中译版各条目Cronbach’sα系数0.37~0.89[19],采用1~5分的Likert 5级评分法,总分49~245分,得分越高说明患者的生活质量越好[20],脑卒中患者生活质量的评定已广泛应用[21-22]。
1.4 资料收集分别在干预前、干预后及干预后2个月,收集2组患者临床资料。
1.5 统计学方法选用SPSS 25.0 软件对所得数据进行统计学分析。计量资料采用均数±标准差(±s)表示,采用t检验;计数资料采用百分率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 2 组患者DVT 发生率比较干预后,实验组下肢DVT 发生率为5.66%(3/53),低于对照组的18.52%(10/54),差异有统计学意义(P<0.05);干预后2个月,实验组下肢DVT发生率为1.89%(1/53)低于对照组11.11%(6/54),差异有统计学意义(P<0.05)。
2.2 2组患者D-二聚体水平比较干预后,2组患者D-二聚体水平比较,差异有统计学意义(t=—3.796,P<0.001),干预后2 个月,2 组患者D-二聚体水平比较,差异有统计学意义(t=—5.963,P<0.05)。见表2。
表2 2组患者D-二聚体水平比较 (分,±s)Table 2 Comparison of plasma D-dimer between the two groups (scores,±s)

表2 2组患者D-二聚体水平比较 (分,±s)Table 2 Comparison of plasma D-dimer between the two groups (scores,±s)
组别实验组对照组t值P值n 53 54干预前482.58±28.67 484.35±36.69—0.277 0.782干预后440.23±28.29 461.28±29.06—3.796<0.001干预后2个月397.94±29.77 432.52±30.19—5.963<0.001
2.3 2组患者治疗决策满意度得分比较干预后,2组患者组间效应差异有统计学意义(P<0.05);时间效应差异有统计学意义(P<0.001),即该量表随时间而变化,得分的干预因素与时间因素存在交互作用(P<0.05)。见表3。
表3 2组患者治疗决策满意度量表得分比较 (分,±s)Table 3 Comparison of medical decision-making satisfaction between the two groups (scores,±s)

表3 2组患者治疗决策满意度量表得分比较 (分,±s)Table 3 Comparison of medical decision-making satisfaction between the two groups (scores,±s)
注:*P<0.05,**P<0.001
组别实验组对照组t值P值n 53 54干预前46.02±3.14 45.35±3.51 1.036 0.303干预后51.38±5.22 49.22±5.51 2.075 0.040干预后2个月54.09±4.14 51.69±5.05 2.697 0.008时间效应F值197.349**分组效应F值6.970*交互效应F值2.517*
2.4 2组患者生活质量得分比较干预后,2组患者组间效应差异有统计学意义(P<0.05);时间效应差异有统计学意义(P<0.001),即生活质量随时间而变化,生活质量得分的时间与干预因素二者存在交互作用(P<0.05)。见表4。
表4 2组患者生活质量量表得分比较 (分,±s)Table 4 comparison the quality of life scores between two groups (scores,±s)
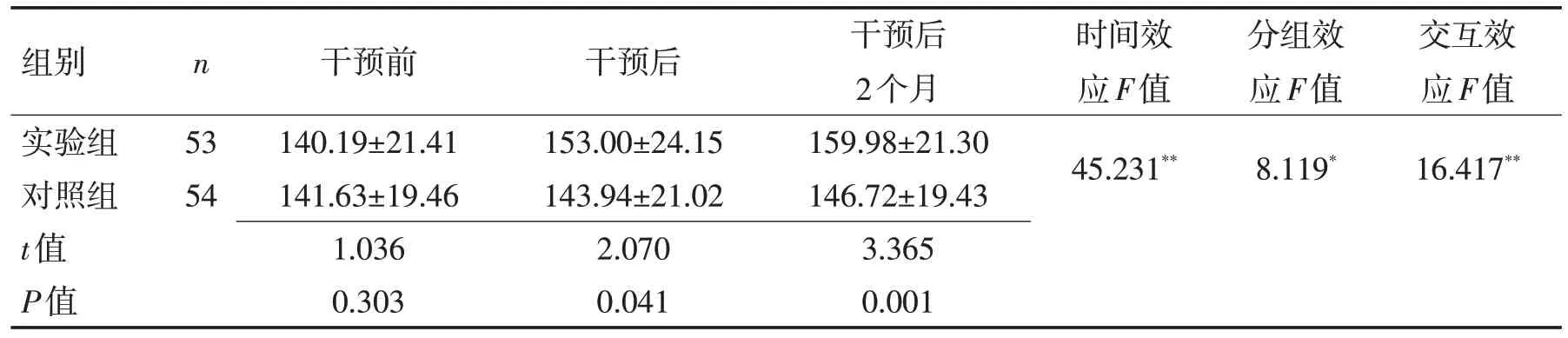
表4 2组患者生活质量量表得分比较 (分,±s)Table 4 comparison the quality of life scores between two groups (scores,±s)
注:*P<0.05,**P<0.001
组别实验组对照组t值P值n 53 54干预前140.19±21.41 141.63±19.46 1.036 0.303干预后153.00±24.15 143.94±21.02 2.070 0.041干预后2个月159.98±21.30 146.72±19.43 3.365 0.001时间效应F值45.231**分组效应F值8.119*交互效应F值16.417**
3 讨论
3.1 风险分级管理模式有利于降低脑卒中患者DVT 发生率本研究显示,干预后及干预后2 个月实验组血浆D-聚体水平及DVT 发生率均低于对照组,表明风险分级管理模式有利于降低脑卒中患者DVT发生率。血浆D-二聚体标志着机体纤溶亢进和血液高凝状态,可有效筛查DVT,具有敏感性高、安全简单等优点[23]。根据风险预测评分对脑卒中患者进行风险分级,对低危人群提前评估与预防管理,使DVT 监控“关口前移”,督促患者进行主动或被动活动,改善了患者下肢血液循环,预防了DVT 的发生;对中危和高危患者,采取针对性的活血化瘀药物、弹力袜和气泵治疗,可促进患者下肢静脉血液回流,改善其血液高凝状态,降低了DVT发生风险,为脑卒中患者DVT风险管理提供了安全保障。脑卒中DVT患者合并肺栓塞概率为14.5%[24],患者早期死亡风险较高。因此,对脑卒中患者DVT风险进行评估和分级管理,对降低其病死率具有重要意义。
3.2 风险分级管理模式可以提高脑卒中患者的生存质量采用脑卒中专门生存质量量表评估患者综合生存质量价值较高[25]。本研究显示,干预前2组患者生存质量水平较低,干预后对照组仍处于较低水平,实验组得分随时间的变化而提升,证明风险分级管理模式能有效提高脑卒中患者的生存质量。以风险分级评估为指导的护理干预,能更加全面地对患者实施风险评估和护理,及时发现潜在问题,并采取有效的针对性改善措施,避免各种并发症发生,提高患者生存质量[26]。脑卒中作为危害性较大的疾病,具有高致残、高复发的特点[27-29]。对脑卒中患者进行风险评估,医护患共同商讨决策,尊重患者的意见,充分考虑患者不同护理需求,制定精准化护理措施,提高治疗依从性,减少疾病引起的不适症状,有效降低了DVT发生,对促进患者康复具有重要意义。
3.3 风险分级管理模式可以提高脑卒中患者决策满意度本研究显示,干预前2组患者决策满意度水平较低,干预后以及干预后2个月,与对照组相比,实验组得分随时间的变化较快,表明该模式可提高脑卒中患者的决策满意度。医护人员给予患者充足的疾病信息,鼓励其积极参与治疗,可显著提高患者的决策满意度[30-31]。风险分级管理模式让患者及家属积极参与到DVT风险管理中,保障了患者的决策参与权;健康教育可提高患者对DVT认知,消除其内心的恐惧,促进医护患沟通。良好的医护患沟通,有助于降低医护患矛盾,改善决策冲突,提高患者决策满意度[32-33]。
本研究显示,将风险分级管理模式运用到脑卒中患者DVT预防管理中,可显著降低DVT发生率,提高患者生存质量,增强治疗决策满意度,在干预后2个月效果仍然显著。但本研究仅在一所三级甲等医院进行应用且随访时间较短,在今后临床工作中,可进一步扩大样本量并延长随访时间追踪其干预效果。
