三镜结合免T管引流应用于胆囊结石合并胆总管结石患者中的效果分析
2023-08-25陈超余曦曾保征
陈超,余曦,曾保征
麻城市人民医院普外科,湖北麻城 438300
据统计,全球范围内胆结石的发生率为10%左右,临床针对该病的治疗原则为,一旦出现上腹部疼痛症状,应选择尽快实施取石手术,在近年来微创手术的发展中,传统的开腹治疗逐渐淘汰[1]。一方面,患者越来越能够接受腹腔镜微创手术方式,患者术后疼痛度较低,对其造成的创伤较小,另一方面患者在术后的恢复速度较快[2]。调查发现,接受腹腔镜下胆管探查术的患者,在术后仍需要较长时间携带T管,给患者的生活产生影响,且在术后患者常发生T管脱出的风险[3-4]。胆结石患者常会导致急性、慢性胆囊炎,长期刺激会增加患者出现胆囊癌的风险,三镜联合手术方式是联合使用十二指肠镜、腹腔镜以及胆道显微镜,达到准确取石的目的,逐渐被广泛接受[5]。本研究回顾性选取2021年8月—2023年1月期间麻城市人民医院收治的胆囊结石合并胆总管结石患者86例进行分析,旨在对比三镜结合免T管引流的应用效果。现报道如下。
1 资料与方法
1.1 一般资料
回顾性选取本院收治的胆囊结石合并胆总管结石患者86例,根据治疗方式差异将其分为观察组和对照组,各43例。两组研究对象的一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
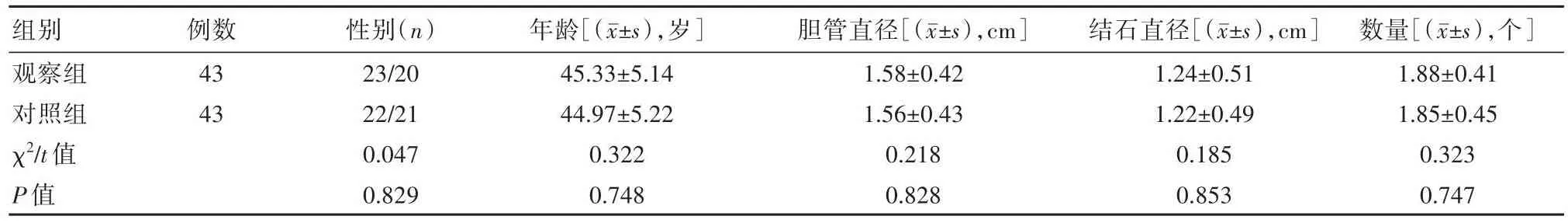
表1 两组患者基线资料对比
1.2 纳入与排除标准
纳入标准:①存在反复发作的上腹部疼痛症状;②术前经本院B超检查、上腹部CT检查确诊为胆管结石。排除标准:①合并肝内肝管结石者;②出现急性胰腺炎者;③合并肿瘤者;④出现上腹部外伤者;⑤在术前存在长时间止疼药物使用史者;⑥不能耐受手术或对麻醉药物有过敏迹象者。
1.3 方法
两组患者均采取平卧位、气管全麻方式,消毒铺巾。采用常规4孔法置入腹腔镜,行胆囊切除术。
观察组:采用三镜结合免T管引流治疗。在腹腔镜下解剖显露胆总管,定位胆总管后,以电凝钩切开约1 cm。采用冲、挤、钳等操作结合胆道镜、取石网篮取石,检查确定无残留后,应用斑马导丝、推送管内鞘在胆道镜监视器下置入十二指肠,将长约5 cm的F胆总管内支架、推送管外鞘(长约60 cm)和管内鞘至指定位置,拔出推送管内鞘。胆总管内支架一端留存,另一端在十二指肠内行内引流,缝合胆总管切口。不放置T管引流。术后1个月以X线检查。
对照组:采用腹腔镜下胆道探查术。于脐上做弧形小切口,以气腹针穿刺入腹腔,形成气腹。插入腹腔镜,探查见戳口无出血、腹内脏器未见损伤。腹腔镜明视下做3个套管针(trocar)穿刺,改为头高脚底左侧卧位,把胆囊底牵向右上方,显露胆囊三角,钝性解剖胆囊三角,胆囊动脉近端用生物夹夹闭,暂时不切断胆囊管。确定胆总管位置后,纵向剪开胆总管0.5 cm,用电凝钩延长切口,吸引胆汁,用取石钳取出结石,高压冲洗胆道,将T管引出腹腔外,注入盐水、造影剂,完全剥离胆囊并止血,取出固定引流管,术毕。
1.4 观察指标
①手术相关指标。记录两组患者手术、住院、排气、下床、抗生素使用时间。
②引流量。记录两组患者术后第1、2、3天腹腔引流量、胆汁引流量。
③短期内并发症发生率。记录两组患者术后3个月内肺部感染、胆道出血、高淀粉酶血症、胰腺炎发生情况。
④疼痛度。分别在术前、术后24 h、48 h、72 h、1周采用疼痛数字评分(Numerical Rating Scale,NRS)来评估患者疼痛改善情况,总分为10分,得分越高,患者疼痛度越高。
⑤肝功能。分别在术前、术后抽取3 mL静脉血,以双抗体夹心法检测患者谷丙转氨酶、谷草转氨酶水平。
⑥生活质量。分别在术前、术后采用健康调查简表(Medical Outcomes Study Item Short From Health Survey, SF-36)评估患者生活质量,共8个项目,分别为生理职能、生理功能、躯体疼痛、一般健康状况、精力、社会功能、情感职能以及精神健康,满分100分,生活质量与得分呈正相关。
1.5 统计方法
采用SPSS 22.0统计学软件处理数据,符合正态分布的计量资料以(±s)表示,进行t检验;计数资料以例数(n)和率表示,进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标对比
观察组手术时间长于对照组,住院、排气、下床以及抗生素使用时间短于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者手术相关指标对比(±s)
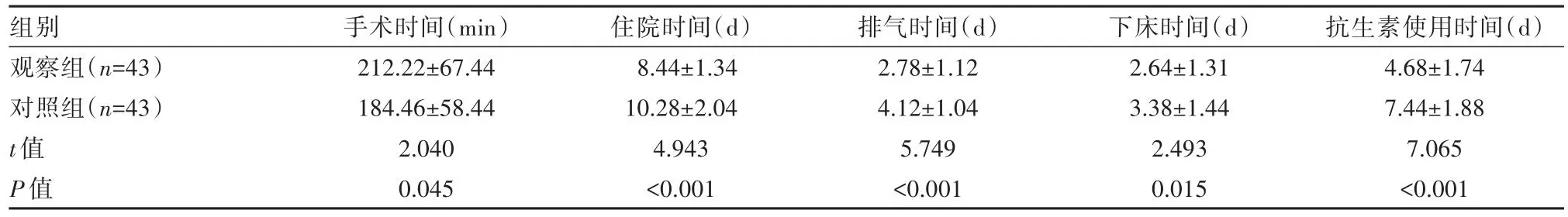
表2 两组患者手术相关指标对比(±s)
组别观察组(n=43)对照组(n=43)t值P值手术时间(min)212.22±67.44 184.46±58.44 2.040 0.045住院时间(d)8.44±1.34 10.28±2.04 4.943<0.001排气时间(d)2.78±1.12 4.12±1.04 5.749<0.001下床时间(d)2.64±1.31 3.38±1.44 2.493 0.015抗生素使用时间(d)4.68±1.74 7.44±1.88 7.065<0.001
2.2 两组患者引流量对比
术后第1、2、3天,观察组腹腔引流量、胆汁引流量均低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者引流量对比 [(±s),mL]

表3 两组患者引流量对比 [(±s),mL]
组别观察组(n=43)对照组(n=43)t值P值术后腹腔引流量术后1 d 58.77±14.55 78.64±15.64 6.100<0.001术后2 d 48.46±13.24 54.22±11.41 2.161 0.034术后3 d 24.22±5.46 28.75±8.44 2.955 0.004术后胆汁引流量术后1 d 100.45±18.77 298.44±87.52 14.505<0.001术后2 d 121.65±20.44 402.44±21.42 62.189<0.001术后3 d 98.75±14.56 387.45±20.44 75.437<0.001
2.3 两组患者短期内并发症发生率对比
观察组短期内并发症发生率为4.65%,低于对照组的23.26%,差异有统计学意义(P<0.05)。见表4。
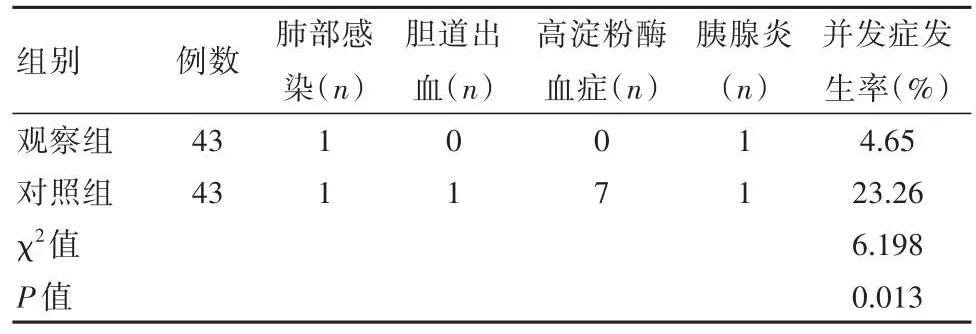
表4 两组患者短期内并发症发生率对比
2.4 两组患者疼痛度对比
术前,两组疼痛度对比,差异无统计学意义(P>0.05)。术后24 h、48 h、72 h以及1周,与对照组相比,观察组疼痛度更低,差异有统计学意义(P<0.05)。见表5。
表5 两组患者疼痛度对比 [(±s),分]

表5 两组患者疼痛度对比 [(±s),分]
组别观察组(n=43)对照组(n=43)t值P值术前4.22±1.21 4.31±1.19 0.348 0.729术后24 h 3.44±0.33 3.88±0.71 3.685<0.001术后48 h 3.11±0.33 3.44±0.74 2.671 0.009术后72 h 2.53±0.61 2.87±0.55 2.715 0.008术后1周1.98±0.88 2.54±1.01 2.741 0.007
2.5 两组患者肝功能对比
术后,两组肝功能对比,差异有统计学意义(P<0.05)。见表6。
表6 两组患者肝功能对比 [(±s),U/L]

表6 两组患者肝功能对比 [(±s),U/L]
组别观察组(n=43)对照组(n=43)t值P值谷丙转氨酶术前124.88±54.12 124.69±53.28 0.016 0.987术后48.96±1.54 54.22±0.87 19.501<0.001谷草转氨酶术前121.66±53.22 121.69±51.24 0.003 0.998术后40.12±2.74 44.69±3.47 6.778<0.001
2.6 两组患者生活质量对比
观察组术后生活质量水平高于对照组,差异有统计学意义(P<0.05)。见表7。
表7 两组患者生活质量对比 [(±s),分]
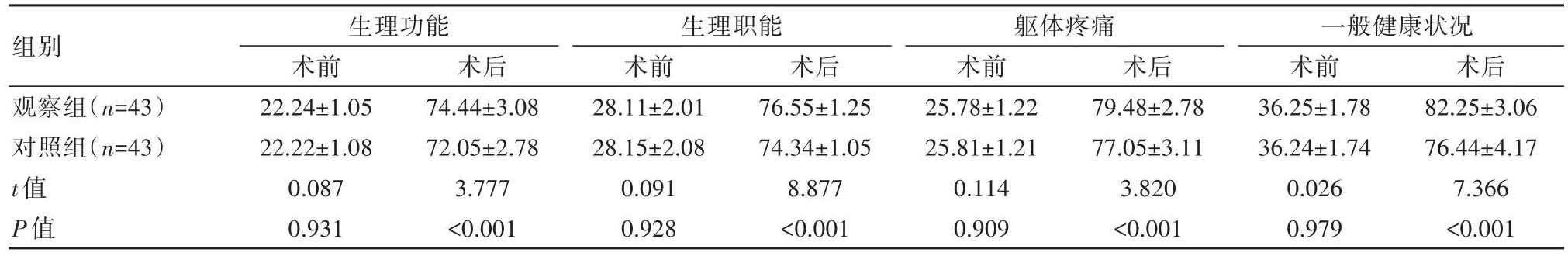
表7 两组患者生活质量对比 [(±s),分]
组别观察组(n=43)对照组(n=43)t值P值生理功能术前22.24±1.05 22.22±1.08 0.087 0.931术后74.44±3.08 72.05±2.78 3.777<0.001生理职能术前28.11±2.01 28.15±2.08 0.091 0.928术后76.55±1.25 74.34±1.05 8.877<0.001躯体疼痛术前25.78±1.22 25.81±1.21 0.114 0.909术后79.48±2.78 77.05±3.11 3.820<0.001一般健康状况术前36.25±1.78 36.24±1.74 0.026 0.979术后82.25±3.06 76.44±4.17 7.366<0.001
续表7
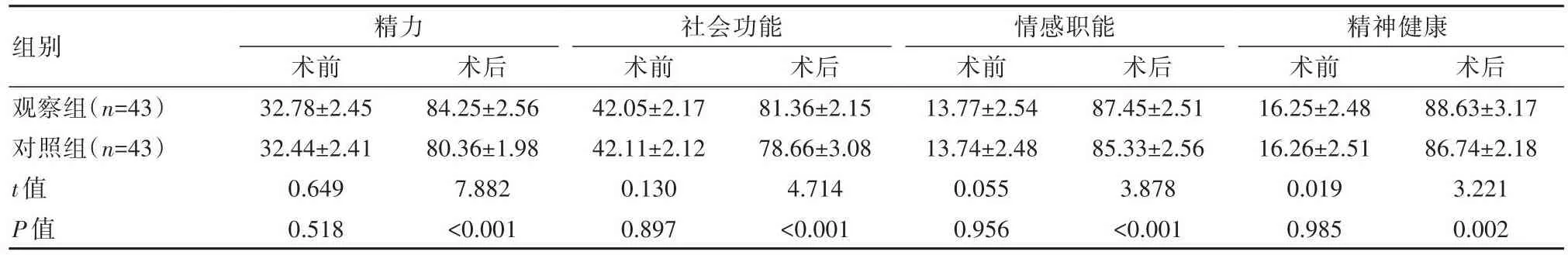
表7 两组患者生活质量对比 [(±s),分]
组别观察组(n=43)对照组(n=43)t值P值精力术前32.78±2.45 32.44±2.41 0.649 0.518术后84.25±2.56 80.36±1.98 7.882<0.001社会功能术前42.05±2.17 42.11±2.12 0.130 0.897术后81.36±2.15 78.66±3.08 4.714<0.001情感职能术前13.77±2.54 13.74±2.48 0.055 0.956术后87.45±2.51 85.33±2.56 3.878<0.001精神健康术前16.25±2.48 16.26±2.51 0.019 0.985术后88.63±3.17 86.74±2.18 3.221 0.002
3 讨论
研究发现,传统的开腹取石手术结合T管引流,能够较好地预防患者术后出现胆漏的风险,也能够减轻胆总管下端、括约肌水肿情况,且术后若存在复发结石或未完全取石,能够借助纤维胆道镜进行二次取石[6]。但走访发现,部分患者在术后可能因长时间携带T管发生胆汁丢失量较大问题,从而导致机体水电解质紊乱,T管脱出或因拔管时机不当导致窦道撕裂,造成二次创伤[7]。随着临床在腹腔镜手术方面不断改进,腹腔镜下胆囊切除联合胆道镜取石的治疗效果尚佳,但患者若合并胆管下段炎症或胆管狭窄等问题,胆道系统在术后会出现持续性高压,最终出现胆汁漏出[8]。在此基础上,有学者提出,借助十二指肠镜防治鼻胆管,能够降低胆漏的发生风险,在有效减轻胆道系统压力的同时也能够有效引流胆汁[9-11]。
本研究中,观察组手术时间长于对照组,但住院、排气、下床以及抗生素使用时间短于对照组(P<0.05),提示将三镜联合免T管引流方式用于胆囊结石并胆管结石患者,虽然手术实施时间延长,但术后患者的恢复速度更快,能在缩短患者住院时间的同时帮助减轻一定程度的经济压力。王安琪等[12]针对三镜联合经腹置入鼻胆管引流在老年肝外胆管结石中的应用效果研究发现,三镜联合组住院时间为(14.21±3.01)d,短于T管组,但差异无统计学意义(P>0.05),可能与该研究中样本量选择较少有关。
术后,两组肝功能对比,差异有统计学意义(P<0.05),证实联合治疗的方案能够帮助患者尽快恢复肝功能。因三镜联合手术对患者的要求较为严格,术前需要对患者作详细的检查,因此术中降低了患者出现急性症状对手术产生干扰的风险。术后第1、2、3天,观察组腹腔引流量、胆汁引流量均低于对照组(P<0.05),可以发现三镜联合免T管患者术后引流量减少,是因为在原本手术的基础上,增加十二指肠镜用于放置鼻胆管,在术前对胆道进行减压,鼻胆管无须在术后等待窦道形成,避免了T管引流并发症的发生风险[13-14]。这一点与本研究结论:观察组短期内并发症发生率低于对照组(P<0.05)具有一致性。
三镜结合免T管引流的治疗方式是在一期缝合基础上,借助三镜逆行防治鼻胆管引流,为胆管结石的微创化提供手术基础[15]。患者在实施鼻胆管支撑后,更多胆汁进入肠腔,对机体的恢复产生积极影响,虽然使用斑马导丝以及鼻胆管会在一定程度上增加费用,但能够减少患者术后疼痛度,观察组术后24、48、72 h以及1周的疼痛评分低于对照组(P<0.05)。胆囊结石合并胆管结石会使患者发生上腹疼痛,对工作以及学习均会产生显著影响,三镜联合免T管治疗方案能够在术后提升患者的生活质量,分析原因为:患者术后住院时间较短,且因长时间携带T管导致的胆汁性腹膜炎、胆管管腔增生等不良事件发生率明显降低。
综上所述,针对胆囊结石并胆总管结石患者实施三镜结合免T管引流治疗,创伤更小、术后恢复更快、痛苦低,是目前较理想的治疗方案。
