血糖控制程度与老年糖尿病手术病人顺式阿曲库铵肌松效果的相关性
2023-08-23冯海妹韦雪梅徐志新
冯海妹 韦雪梅 徐志新
随着我国老龄化进程的加快和生活水平不断提高,老年病人罹患糖尿病的比例逐年增加[1]。研究显示,老年糖尿病病人多因神经系统发生不可逆性的损害,在围术期全身麻醉期间对以顺式阿曲库铵为代表的神经肌肉阻滞剂耐受性较正常人群差,对肌松效应存在一定的延长影响[2]。全麻围手术期间,药物所致的术后残余神经肌肉阻滞可能会使老年病人术后呼吸抑制,增加病人术后复苏的危险性[3]。既往研究认为,糖尿病病人应用顺式阿曲库铵会增加肌松效应,但是血糖控制程度对顺式阿曲库铵的神经肌肉阻滞是否有影响,目前尚未见报道[4]。为此,本研究拟分析血糖控制情况对老年糖尿病病人围术期全麻顺式阿曲库铵的神经肌肉阻滞效果的影响,以明确老年糖尿病病人围手术期的血糖控制要求,现报道如下。
1 资料与方法
1.1 研究对象 选择2019年6月至2022年3月入住我院择期行全麻手术的老年糖尿病病人共150例,其中男85例,女65例,年龄61~69岁,平均(65.6±3.3)岁,BMI为21.7~26.8,平均24.2±2.5;疾病类型:腹腔镜手术54例、脑出血开颅减压术48例、胸腔手术18例、关节置换30例。病人或直系亲属均书面签署知情同意书,本研究通过我院伦理委员会审核(批号:2019-024)。纳入标准:(1)年龄>60岁;(2)围术期采用全麻,美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级;(3)手术顺利完成,临床资料齐全。排除标准:(1)既往罹患严重肝、肾、心、肺等重要器官功能障碍;(2)电解质异常;(3)罹患酮症酸中毒、高渗性昏迷等严重糖尿病并发症,或合并有糖尿病周围神经病变;(4)近期服用影响神经肌肉兴奋传递的药物。剔除标准:围手术期予以除顺式阿曲库铵以外的其他具有影响神经肌肉阻滞效果的药物或肌松拮抗剂。
1.2 分组 根据术前清晨病人HbA1c分为2组:HbA1c≤6.0%为控制良好组,共88例;HbA1c>6.0%为控制不良组,共62例。另选择我院同期血糖以及HbA1c均正常的接受全麻手术的老年病人70例作为对照组。本研究中所有病人均由同一手术和护理团队根据标准手术流程进行围术期处理。
1.3 麻醉方式及神经肌肉阻滞监测 3组病人术前均要控制FPG<7.0 mmol/L以及餐后2 h血糖(2hPG)<11.1 mmol/L。常规予以吸氧、心电监护、开放静脉通道。予以静脉麻醉诱导,具体为0.05 mg/kg咪达唑仑、0.4μg/kg舒芬太尼、0.2 mg/kg依托咪酯静脉推注。当病人睫毛反射消失以及无意识后,应用神经电生理监测仪(TOF-Watch SX,购自欧洲荷兰Organon公司)予以尺神经四个成串刺激(TOF),电刺激参数:频率为2 Hz,波宽为0.2 ms,相邻两串刺激间隔15 ms。观察监测拇指内收肌的收缩变化。设定T1为四串TOF所形成的4个肌颤搐中的第1个信号,是经设备系统与用药前对照值比较的数值。稳定T1在100%时记录T1,静脉推注0.15 mg/kg顺式阿曲库铵(3倍ED95),起效后予以气管内插管并行机械通气。选择辅助/控制(A/C)通气模式。参数设置:潮气量为8~10 mL/kg,呼吸频率(RR)为12次/min,I∶E=1∶2。维持麻醉为持续泵入丙泊酚4~8 mg/(kg·h)、瑞芬太尼0.1~0.3μg/(kg·min)。当肌颤搐高度T1值恢复到0.25时追加给药,单次间断给予顺式阿曲库铵0.05 mg/kg,保持麻醉深度和肌松强度。
所有病人术后镇痛均予以舒芬太尼注射液1.5μg/kg,生理盐水稀释至100 mL,镇痛泵2 mL/h。手术结束后,待TOF比值恢复到0.9且病人意识恢复,吸痰拔除气管导管并予以面罩吸氧。
1.4 神经肌肉阻滞检查指标 应用TOF-Watch SX型便携式神经电生理监测仪,以最后一次静脉注射肌松剂作为起始时间点,测量并记录顺式阿曲库铵起效时间、临床作用时间、肌抽搐最大抑制程度、临床恢复时间、恢复指数和90%恢复指数等指标。(1)起效时间:自静脉注射顺式阿曲库铵完毕到T1达到最大抑制程度的时间。其生理意义为从神经肌肉阻滞药进入循环后到神经肌肉接头达到最大阻滞程度所需的时间;(2)临床作用时间:自静脉注射顺式阿曲库铵完毕到T1恢复到基础值25%的时间,其生理意义为神经肌肉阻滞药临床有效作用时间;(3)临床恢复时间:自静脉注射顺式阿曲库铵完毕到T1恢复到基础值75%的时间;(4)恢复指数:为T1从基础值的25%恢复到75%的时间;(5)90%恢复指数:T1从基础值的25%恢复到90%的时间。(6)肌抽搐最大抑制程度:四串TOF所致肌抽搐幅度比值,当第4个高度消失,说明75%受到阻滞,依次第3、2、1个抽搐高度消失,则分别标明80%、90%、100%受到阻滞,如TOF抽搐高度均未消失,则表明阻滞程度不足75%[5]。

2 结果
2.1 3组一般资料比较 3组研究对象年龄、性别比、BMI、手术时间、ASA分级构成,血肌酐(sCr)、BUN及UA等肾功能,高血压病史、脑梗死病史等差异均无统计学意义(P>0.05),3组病人肌松剂使用量差异无统计学意义(P>0.05)。见表1。
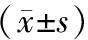
表1 3组研究对象一般资料比较
2.2 3组神经肌肉阻滞效果比较 控制不良组阿曲库铵起效时间最短(P<0.05),对照组与控制良好组组间差异无统计学意义(P>0.05)。控制不良组临床作用时间、肌抽搐最大抑制程度、临床恢复时间、恢复指数和90%恢复指数均显著较其他2组更长(P<0.05),控制良好组的临床作用时间、临床恢复时间、恢复指数和90%恢复指数较对照组更长(P<0.05)。见表2。
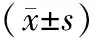
表2 3组神经肌肉阻滞效果比较
2.3 HbA1c与阻滞效果指标的相关性分析 Pearson相关分析结果显示,老年糖尿病病人HbA1c水平与临床作用时间、恢复指数和90%恢复指数呈正相关,与起效时间呈负相关(P<0.05)。见表3。

表3 HbA1c与阻滞效果指标的相关性分析
2.4 多元Logistic回归分析影响神经肌肉阻滞效果的相关因素 以TOF比值作为神经肌肉阻滞效果指标,以TOF比值是否≥0.9作为因变量(0为<0.9;1为≥0.9),将年龄(1为61~63岁;2为64~66岁;3为67~69岁)、BMI(1为21.0~23.9;2为24.0~27.0)、HbA1c、FPG、2hPG、高血压病史及脑梗死病史等临床指标为自变量,应用全模型多元Logistic回归分析,结果显示HbA1c>6.0%为老年糖尿病病人神经肌肉阻滞效果的独立影响因素(OR=2.895,P=0.024)。见表4。

表4 神经肌肉阻滞效果影响因素的多元Logistic回归分析
3 讨论
神经性病变是一种累及远端及近端神经损害的糖尿病慢性并发症,患病率高达70%~90%[6]。糖尿病神经性病变后期会引起运动神经受损,主要临床表现为肌力与肌张力渐进性减弱以至出现肌萎缩症状,甚至发生瘫痪。研究证实,糖尿病病人感觉神经和运动神经传导速度降低比明显神经性病变临床症状发生更早[7],因此,临床能够通过电生理检查以此诊断糖尿病神经性病变。老年糖尿病病人多已有不同程度的神经性病变,会增强神经肌肉阻滞药的肌松效应,因此在全麻手术接受顺式阿曲库铵时应更为慎重[8]。既往研究显示,糖尿病病人应用顺式阿曲库铵时产生的肌松效应时间要显著长于正常人群[9],分析认为该现象与糖尿病病人机体由于存在高血糖状态干扰神经组织能量代谢、微血管病变导致神经组织缺血变性以及神经肌肉结合部突触后膜N1受体数目减少等病理状态密切相关[10]。而糖尿病病人的血糖控制程度直接与神经性病变的严重程度相关,因此有研究者推测血糖水平也与顺式阿曲库铵所致的神经肌肉阻滞程度有关[11],但是目前对血糖控制程度与顺式阿曲库铵神经肌肉阻滞效应之间的相关性研究尚不充分,为此,本研究通过分析接受全麻手术老年糖尿病病人的临床资料来进行初步探讨,以期为精准调整老年糖尿病病人全麻手术神经肌肉阻滞程度提供循证依据。
本研究按照病人HbA1c水平进行分组,并以同期老年非糖尿病病人为对照组,3组病人年龄、ASA分级等各项基础指标无显著差异,表明本研究非研究因素干扰控制较好,结果较可靠。本研究结果显示,血糖控制差的老年病人顺式阿曲库铵肌松效应起效时间显著缩短,而血糖控制较好病人起效时间与血糖正常病人差异无统计学意义。这表明长时间高血糖状态会引起骨骼肌滑膜变化,导致非去极化肌松药物作用部位效应变化,致使顺式阿曲库铵肌松效应明显增强,起效迅速,这也与近来国外临床研究结果相一致[12]。而临床作用时间、临床恢复时间、恢复指数等反映肌松维持指标的数据显示,血糖控制越差的老年病人顺式阿曲库铵肌松效应作用时间越长,且肌抽搐最大抑制程度更加显著,这也与既往研究结果相一致[13],推测可能与长期高血糖状态导致自主神经功能异常影响体温调节,而低体温抑制了神经系统Hofmann清除有关[14]。进一步分析发现,老年糖尿病病人HbA1c水平与临床作用时间、恢复指数和90%恢复指数呈正相关,而与起效时间呈负相关,进一步证实血糖控制水平与老年糖尿病病人顺式阿曲库铵肌松效应密切相关。全模型多元Logistic回归分析也证实,HbA1c为老年糖尿病病人全麻神经肌肉阻滞的正性影响因素。
综上所述,采用HbA1c评估老年糖尿病病人全麻神经肌肉阻滞程度具有较好的应用价值,而术前控制血糖良好能有效改善病人对顺式阿曲库铵的耐受性,降低术后发生呼吸肌麻痹以及延迟恢复的风险。本试验仅初步证实了血糖控制程度与顺式阿曲库铵神经肌肉阻滞的相关性,对于诸如肾功能、糖尿病周围神经病变等因素对顺式阿曲库铵肌松效果的影响尚未进行深入研究,这也值得在后继研究中予以探讨分析。
