无症状阴道穹隆息肉样表现的深部子宫内膜异位2例并文献复习
2023-08-21唐松姚冬梅
唐松,姚冬梅
子宫内膜异位症(endometriosis,EMs)是子宫内膜组织(腺体和间质)出现在子宫体腔以外部位的育龄期妇女常见疾病。根据其病理分期可分为腹膜型、卵巢型、深部浸润型及其他部位的EMs。深部浸润型子宫内膜异位症(deeply-infiltrating endometriosis,DIE)是一组浸润到腹膜下深度≥5 mm的EMs病变[1],绝大部分DIE病变位于后盆腔[2],也可涉及直肠子宫陷凹、阴道穹隆、阴道直肠隔等部位,少数可侵犯至膀胱壁和输尿管。对于阴道内DIE,其早期无症状或症状不典型,影像学检出率低,临床中容易漏诊,当疾病发展到严重阶段,药物疗效差,手术难度大,给临床治疗带了极大困难。湖北省妇幼保健院妇科发现2例无症状阴道穹隆息肉样表现的深部子宫内膜异位,现报道如下。
1 病历资料
1.1 病例1
患者,女性,27岁,因“发现阴道穹隆赘生物13 d”于2020年4月16日入院。病史询问:患者平素月经规律,2020年4月9日无明显诱因出现阴道少量出血,色暗红,于当地医院就诊发现阴道穹窿赘生物,给予抗炎、缩宫、止血等对症治疗,阴道出血停止。2020年4月16日于湖北省妇幼保健院就诊,窥阴器下阴道左侧及后穹隆可见绿豆大小的赘生物,妇科B超未见明显异常,门诊以“阴道穹窿赘生物”收入院。既往史:否认外伤手术史、输血史及药物过敏史。月经及婚育史:未婚有性生活史,G0P0,初潮13岁,5/30 d,月经规律,经量正常,无痛经。末次月经:2020年4月2日。一般查体:生命体征平稳,神清,心肺听诊未见异常,腹平软,无压痛及反跳痛,未触及包块。肝脾肋下未及。专科查体:外阴发育正常,已婚式。阴道通畅,阴道左侧近穹隆处及后穹窿可见3.0 cm×3.5 cm的不规则簇状突起,表面凹凸不平,部分呈紫蓝色,质硬固定有触痛。宫颈光滑,宫体前位,质中,正常大小,无压痛。附件:双侧附件未及异常。三合诊:直肠前方近阴道后壁可触及一质硬赘生物,未向直肠突起,肠壁光滑。辅助检查:CA125、甲胎蛋白、癌胚抗原均正常。性激素全套符合排卵期表现。血常规:Hb 98 g/L。肝肾功能、凝血功能、胸片未见异常。盆腔B超提示:子宫大小约6.0 cm×6.2 cm×4.3cm,肌层回声不均(子宫腺肌病可能)。肝胆脾、双肾及双输尿管B超未见异常。盆腔MRI提示:子宫腺肌病。
治疗经过:入院后完善术前准备,于2020年4月17日行阴道镜+活检(见下页图1A),病检回报:1.送检小块组织被覆鳞状上皮增生,间质内可见异位的子宫内膜腺体(阴道穹窿组织);2.慢性宫颈炎伴鳞化。于2020年4月20日行阴道穹隆病灶切除术,术中觉病灶与周围组织分界不清,建议联合腹腔镜手术,家属拒绝。遂尽量切除阴道及穹窿病灶。术后病检提示:送检组织被覆鳞状上皮增生,间质可见异位的子宫内膜组织,符合子宫内膜异位症(见图1B,彩插3)。患者术后恢复顺利,康复出院,出院诊断:1.阴道穹窿DIE;2.子宫肿物(子宫腺肌病?);3.轻度贫血。治疗方案:患者出院后月经来潮的第3天返院查AMH,结果回报提示:4.5 ng/mL,并同时给予达菲林3.75 mg肌注,每28 d 1次,共3次,结束后给予短效口服避孕药(优思悦)9个月。返院复查,患者用药期间无阴道出血等异常情况,专科查体:外阴未见明显异常,阴道左侧手术部位的黏膜皱襞消失,可见瘢痕样组织增生,子宫及双附件未见明显异常。三合诊:手术部位的直肠阴道隔稍增厚,质韧,无触痛。辅助检查: CA125、肝肾功能正常。盆腔B超提示:子宫大小、形态基本正常,肌层光点分布不均,以底部及右侧壁为主(子宫腺肌病可能)。嘱患者继续口服优思悦,定期随访,若有生育要求,停药后自然备孕,半年至1年内未孕建议行辅助生殖技术。
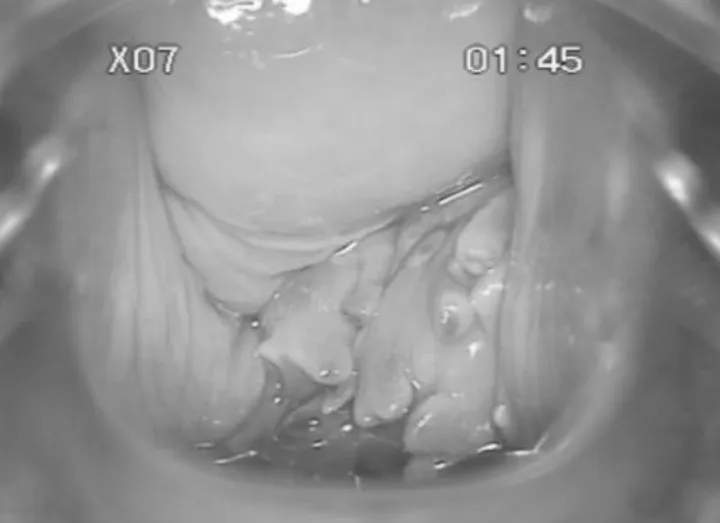
图1A 阴道镜下所见
1.2 病例2
患者,女性,42岁,因“发现阴道穹隆赘生物2年”于2021年6月1日入院。病史询问:患者2年前因阴道出血于外院就诊,发现阴道穹隆赘生物,给予中药治疗(具体不详),患者未复查。2021年4月在我院门诊就诊,行阴道镜检查提示:阴道左侧及后穹隆可见片状增生物,小指样突起(见图2A)。活检提示:纤维上皮性息肉(见图2B,彩插3),患者将切片带至外院会诊,提示:纤维上皮性息肉伴局部黏液样变。患者无腹痛,性交痛,发热,阴道分泌物增多,阴道排液等。患者于2021年6月1日再次来湖北省妇幼保健院就诊,门诊以“阴道穹隆息肉”收入。既往史:否认疾病史,否认外伤手术史、输血史及药物过敏史,父母体健,无遗传病及传染病史。月经及婚育史:平素月经规律,初潮13岁,5/30 d,末次月经:2021年5月20日,经量正常,无痛经,23岁结婚,G3P1A2,人工流产2次,顺产1次。一般查体:生命体征平稳,神清,心肺听诊未见异常,腹平软,无压痛及反跳痛,未触及包块。肝脾肋下未及。专科检查:外阴发育正常,阴道通畅,可见少许阴道出血,阴道穹隆3~7点可见密集珊瑚状赘生物突起,融合成片,无接触性出血,宫颈光滑,无举痛。子宫前位,正常大小,质软,无压痛及反跳痛。双侧附件未及异常。三合诊提示阴道直肠之间可触及片状质硬肿物,直肠壁光滑。辅助检查:2021年6月24日血常规,血红蛋白:101 g/L,CA125:44.8 g/L。盆腔B超提示:子宫未见异常,右附件可见2.3 cm×2.5 cm无回声。肝胆脾双肾及双尿管B超未见异常。2021年6月26日盆腔磁共振提示:阴道后穹隆异常信号灶,与直肠分界清(EMs?);子宫底前壁小肌瘤可能;右侧附件囊肿。
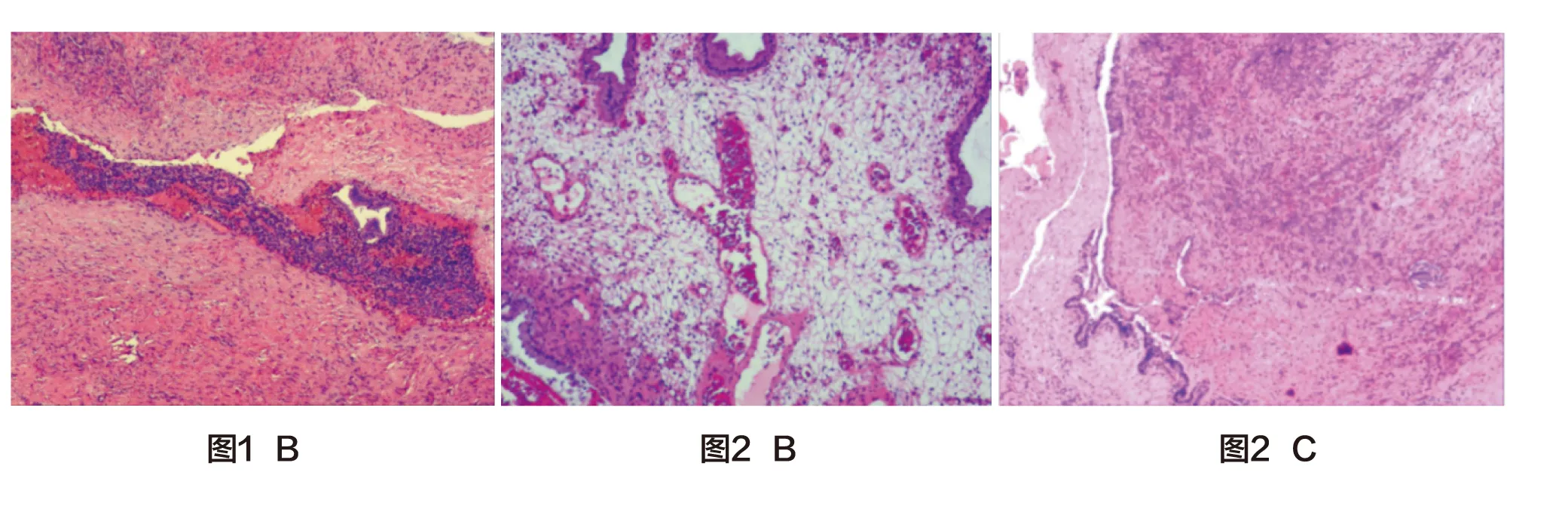
治疗经过:患者入院后经完善术前检查及术前准备,于2021年6月27日在全麻下行病灶切除术。术中见阴道左侧及后穹隆可见片状增生物,面积约2.0 cm×3.0 cm大小,基底部宽大质硬。于增生物边缘打水垫,见病灶与直肠分界不清,术中建议行腹腔镜联合阴道手术,征求家属意见,家属仅要求切除病灶。病检提示:(阴道穹隆病灶,阴道穹隆深部病灶)符合EMs(见图2C,彩插3)。术后患者给予抗感染、对症治疗,恢复顺利,康复出院,出院诊断:1.阴道穹隆DIE;2.子宫肿物(子宫肌瘤?);3.右侧附件肿物。出院后下次月经来潮第3天返院复查性激素6项,FSH:18 mIU/mL,E2:123 pg/mL;查AMH,结果回报提示0.8 ng/mL,予GnRH-a预防复发,每28 d 1次,共3次后,返院复查,专科检查:外阴未见明显异常,阴道穹隆3~7点可见阴道黏膜呈术后瘢痕组织增生样改变,三合诊:触诊该位置的阴道直肠隔质韧、稍增厚,直肠光滑,分界不明显,无触痛。辅助检查:CA125、肝肾功能均正常;盆腔B未见明显异常,患者继续口服唯散宁9个月,再次返院无复发迹象,现口服唯散宁随访中。
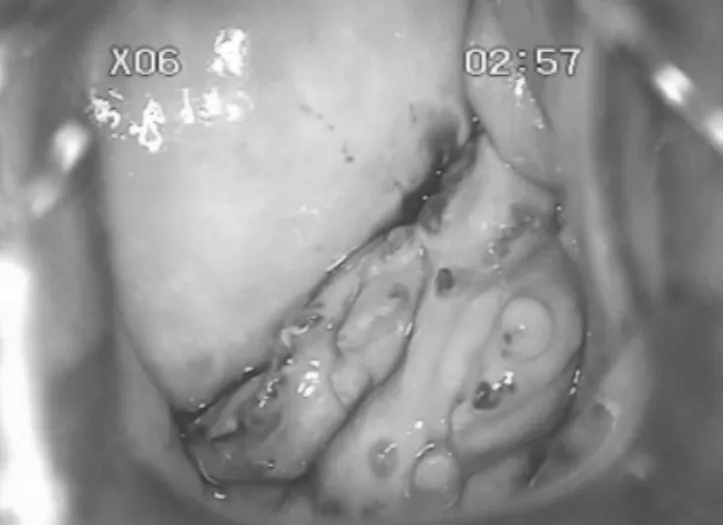
图2A 阴道镜下所见
2 讨论
EMs是临床上常见的一种妇科疾病,虽为良性病变,却具有恶性的生物学行为。DIE目前尚无统一的分类方法,Chapron等[3]根据病变累及相关的解剖部位对其细分为膀胱型、子宫骶骨韧带型、阴道型、输尿管型和肠道型5型,其中阴道穹隆的DIE可能是由盆腔内浸润直肠子宫陷凹的病灶发展到终末阶段而表现出阴道穹隆部的病变,也可能是直肠阴道内胚胎残余的苗勒管上皮在受阴道内环境及体内激素水平的刺激化生为子宫内膜组织并形成息肉样改变,前者多有慢性盆腔痛、痛经、性交痛等典型的EMs临床表现,而后者异位病灶本身倾向于向阴道壁生长,临床症状不典型,影像学检出率低,常常被误诊为阴道息肉等其他相关病变,若未给予规范治疗,当发展到较为严重阶段,手术治疗风险增大,药物治疗效果不佳,同时还有恶变可能,已经成为临床医师颇为棘手的问题。
2.1 病例讨论
本文报道的2例患者,第1例年轻未婚的患者仅以阴道少量出血为表现,入院后妇检时发现;第2例患者既往有阴道赘生物病史,两者均无典型的EMs临床症状,仅在阴道穹隆部有息肉样改变,呈不规则突起。这种临床体征易造成混淆,第一印象会让医生考虑为阴道黏膜的疾病,如黏膜息肉、增生甚至肿瘤等。第1例患者仅在检查时发现阴道穹隆部可见部分呈紫蓝色,有典型的EMs外观表观,但查体及辅助检查均未支持该诊断,Giusti等[4]研究表明后穹隆蓝色结节与痛经及性交痛存在明显的相关性,同时程红等[5]研究结果表明临床症状严重痛经对诊断DIE有较高的特异性,但该患者无特殊不适,可能与阴道内的DIE病灶生长的方式及发展的阶段有关;第2例患者完全表现为不规则增生的息肉样赘生物,且活检时提示为纤维上皮性息肉。纤维上皮性息肉是来源于阴道间叶的实性肿瘤,多生长于外阴,亦称外阴软性纤维瘤、软垂疣、皮垂。发生于阴道者称为阴道纤维上皮性息肉,属于阴道良性肿瘤。主要见于成年人,儿童也可发病。其病因可能是激素诱导的局部结缔组织增生,也可能是病毒性阴道炎的一种间质炎症性继发病变[6]。该患者活检为纤维上皮性息肉,可能与异位子宫内膜病灶或激素的刺激以及异位子宫内膜病灶本身的纤维化有关[7],关于DIE纤维化表现,有待进一步研究。2例患者行三合诊检查时均触及到赘生物基底部质硬,仅第1例患者有触痛,而第2例患者无特殊不适,影像学上B超为EMs首选辅助学检查,但两者均未提示异位病灶可能,MRI虽然检出率较B超高,但不作为常规影像学检查,在后续的MRI检查结果中,第1例患者仅提示子宫腺肌病可能,病灶处未见明显异常,第2例患者有病灶局部的异常信号灶,考虑EMs的可能。至此可发现2例患者在临床表现及辅助检查上不能相互佐证阴道穹隆部DIE的诊断。术中告知患者家属若想手术更彻底并全面评估患者DIE情况,应行腹腔镜阴道联合手术,2例患者家属均要求尽可能切除病灶,患者后续治疗中均使用GnRH-a 3个月,同时辅以药物控制复发。第1例患者因其年轻,未婚有性生活,同时B超提示合并子宫腺肌病可能,卵巢功能良好,考虑到以后有生育要求,治疗原则是:减灭和消除病灶,改善和促进生育,减少和避免复发,给予GnRH-a三周期后改用口服短效避孕药减少复发,有备孕需求后,停药半年至1年后若未孕建议行辅助生殖技术,以防DIE进展。第2例患者,因年龄超过40岁,无生育要求,性激素提示围绝经期且卵巢功能有下降趋势,所以其治疗原则是:减灭和消除病灶,减少和避免复发,预防和防止恶变,因此在给予GnRH-a三周期后口服唯散宁至绝经,绝经后再次评估,若无复发迹象, 2~3年随访1次防止残余病灶发生恶变。2例患者根据年龄、生育要求制定符合个性化的治疗方案,符合EMs的长期管理。
2.2 经验总结
本文2例阴道内的DIE均表现为阴道穹隆部息肉样外观,根据查体及辅助检查暂不考虑穹隆深部及直肠子宫凹陷的受累,病例2可以认为是病例1的早期阶段,并随着病情的发展,穹隆部的子宫内膜向上直肠子宫陷凹,这与马珂等[8]报道的1例类似,患者病史14年,无自觉症状,因阴道穹隆炎性息肉反复复发行全子宫及双附件切除术+病灶切除术,术后病检证实为直肠阴道隔的内异灶。因为阴道穹隆表现的DIE症状不典型,B超检出率低,通过以上病例总结出以下几点。1.诊断上,在排除恶性肿瘤所导致的病变前提下,可以通过查体+B超/MRI提高对阴道型DIE的确诊,必要时阴道镜下活检进一步确诊。临床上对患者进行细致的体格检查,病程早期患者阴道内病灶有可能可见触痛的蓝色结节,随着病情的进展,逐渐被无痛性纤维性或炎性息肉代替。三合诊有助于诊断阴道DIE,同时可以了解病灶的范围及与相邻器官的关系。阴道超声(transvaginal sonography,TVS)是诊断DIE首选的影像学方法,但相比于其他类型的DIE来说,阴道型DIE的敏感度和准确度最低[9]。有学者提出可以通过探头触痛阳性引导法、肠道准备后经阴道超声检查、Stand-off 法及阴道内加置水囊经直肠超声等检查方法,提高超声对阴道型DIE的敏感程度。当不能明确诊断时,可通过MRI进一步明确诊断,可以了解病灶与直肠阴道的关系,以及侵犯其他脏器的程度,MRI增强技术的采用会增加其诊断的准确度[11],同时为治疗方案选择提供更多的临床信息,但MRI价格较为昂贵,一般不作为常规的影像学方法。阴道镜下活检对于前两者不能明确诊断DIE提供病理学诊断,一方面对疾病的确诊,另一方面对阴道内的病灶进行更细致地评估,同时结合查体及影像学,为手术方式及后续治疗提供更加准确的指导。2.治疗:手术是DIE的首选治疗方法。其目标是去除病灶和减少复发[12]。与其他类型的EMs比较,阴道型DIE不仅是阴道病灶的表现,同时可能累及其他部位,所以更需要在术前进行全面的评估,以制定合理的治疗方案和检查方法,正确评估患者的预后。尽管EMs首选手术治疗,但药物治疗在以下情况下是可以采用的:① 既往手术治疗多次,症状复发;② 由于各种原因需要延期手术;③ 病变广泛,手术切除困难,手术的风险大,可考虑手术前用药,使病灶萎缩硬化,从而减少手术出血,手术更安全有效。但术前用药本身并不能改善手术的预后,术后给予药物治疗可延缓复发。药物治疗的一线药物有非甾体抗炎药、口服避孕药、高效孕激素和对于阴道DIE患者,由于其病灶隐蔽,其诊断较为困难,当临床上再次遇到类似阴道赘生物的患者,要警惕DIE,减少误诊、漏诊的可能。
