神经内镜手术与小骨窗开颅手术治疗幕上高血压性脑出血的疗效对比分析
2023-08-17刘彦廷田春雷
孙 拯 吴 文 刘彦廷 田春雷
高血压性脑出血(hypertensive intracerebral hemorrhage,HICH)是中老年高血压病人的严重并发症,以幕上出血多见。尽管,其治疗手段取得了较多进展,多种外科治疗方式也被用于临床,但理想的手术治疗方案仍无统一意见。大骨瓣或小骨窗开颅手术是一种常规手术方法,可以达到较好的视野暴露,并有效清除脑内血肿。随着微创技术的发展,神经内镜技术被广泛应用于包括脑出血治疗的神经外科多个领域[1]。本文比较神经内手术与小骨窗开颅手术治疗HICH的疗效,现报道如下。
1 资料与方法
1.1 病例选择标准 纳入标准:符合中华医学会脑血管病学组(2014)指南制定的HICH 诊断标准[2],幕上血肿>30 ml;发病24 h 内入院。排除标准:年龄>75岁;入院时生命体征不平稳;入院GCS评分<5分;幕下脑出血;中枢性呼吸循环衰竭;肝肾能衰竭或凝血功能障碍不能耐受手术等。
1.2 一般资料 回顾性分析2018 年1 月~2020 年5 月手术治疗的166例HICH的临床资料,其中男101例,女65 例;年龄40~75 岁,平均(59.0±10.3)岁。166 例中,87 例接受神经内镜手术清除血肿(内镜组),79例接受小骨窗开颅手术清除血肿(小骨窗组)。内镜组男54例,女33例;年龄40~75岁,平均(58.8±10.1)岁;术前血肿体积(55.3±14.4)ml;术前GCS 评分(6.8±1.2)分。小骨窗组男47 例,32 例;年龄42~75岁,平均(59.1±10.7)岁;术前血肿体积(57.3±12.6)ml;术前GCS 评分(6.6±1.2)分。两组基线资料无统计学差异(P>0.05)。
1.3 手术方法
1.3.1 内镜组 术前根据血肿位置在头皮放置电极片,行CT扫描,根据CT扫描及头皮标记物设计手术切口、术中穿刺道角度、深度。切口位于冠状缝前1~2 cm、中线旁开约3 cm,长约4 cm;少数血肿距颞叶皮层表浅,行颞部切口,取直径3 cm 骨瓣。切开硬膜后,按术前血肿体表投影及预设穿刺方向穿刺成功后,置入神经内镜套筒,再退出导引棒,留置透明套管。套管尽可能穿刺位于血肿腔正中并穿刺至血肿底部,然后在神经内镜下轻柔吸出血肿腔最底部血肿,缓慢后退套筒。利用脑搏动及周围脑组织的挤压作用将套筒周围血肿挤入套筒后,再清除套筒内血肿。如此反复,操作过程中观察套筒周围出血点并电凝止血,冲洗观察血肿腔无出血后,血肿腔铺放速即纱。留置引流管(术后24~48 h 复查无出血,可拔出引流管),缝合硬脑膜,还纳骨瓣。
1.3.2 小骨窗组 根据CT定位血肿,行直切口常规小骨瓣(3 cm×4 cm)开颅,显微镜下分离侧裂进入或沿颞上、中回皮层造瘘进入并清除血肿,充分止血后,术腔盐水冲洗清亮,铺放止血纱,术腔留置引流管(术后24~48 h无出血可拔出引流管),常规关颅。
1.4 疗效评价 记录手术操作时间(从切皮到缝合完毕)、术中失血量、血肿清除率及再出血情况(术后6~8 h 复查头颅CT,评估残留血肿大小和再出血情况)。术后3 个月根据GOS 评分评估预后,以4~5 分为预后良好,1~3 分为预后不良。术后肺部CT 及感染指标评估肺部感染情况,腰椎穿刺术脑脊液细胞学诊断颅内感染。
2 结果
与小骨窗组相比,内镜组手术操作时间、术中出血量、住院时间明显减少(P<0.05),肺部感染率明显降低(P<0.05),血肿清除率和术后3 个月预后良好率明显提高(P<0.05)。见表1。
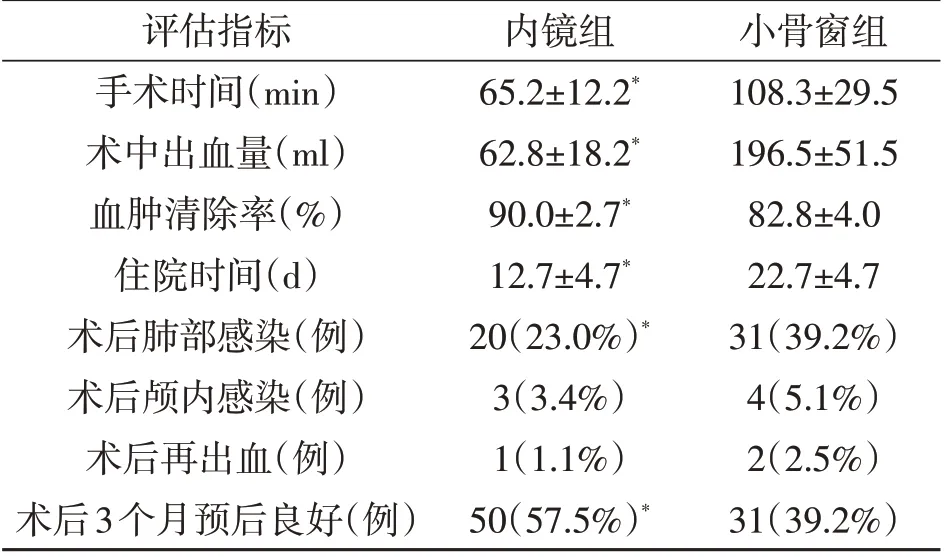
表1 两组病人手术结果的比较
3 讨论
脑出血后的脑损伤是血肿的机械压迫和血肿吸收过程中的毒性物质释放等多重因素所致[7]。手术的主要目标是通过清除血肿来减轻占位效应,降低颅内压,减少血肿周围的细胞毒性作用和脑水肿。目前,HICH 的手术方式有多种,尚无统一的治疗方案。有研究指出,对HICH,手术清除血肿与保守治疗的预后没有没有统计学差异[3]。STICH2 试验表明,对于没有破入脑室的浅表皮层HICH,早期手术对部分病人有益[4]。常规的开颅手术清除血肿是降低HICH 后颅内压的有效方法,可以清除血肿,必要时可去除骨瓣。有文献报道,神经内镜手术可以实现85%~95%的血肿清除率[8],高于开颅手术血肿清除率[9]。本文结果支持这一结论。我们通过前额部颅骨开窗,建立神经内镜通道行手术清除血肿,原因如下:通过额叶非功能区进入比通过颞叶侵入性更小,后者需要分离外侧裂,容易发生血管损伤;血肿多为纵向或椭圆形,与额部操作方向一致。因此,从手术技术的角度来看,神经内镜手术平行于血肿长轴清除血肿更容易、更彻底。但是,如果血肿仅局限在颞叶,而不是在基底节区,可以使用颞叶入路。随着神经影像学和微创技术的进步,神经内镜手术操作经验更丰富,手术方案不断得到优化。神经内镜手术具有良好的照明、清晰度高,部分无法通过显微镜观察到的血肿和小出血灶,神经内镜可抵近观察止血,图像可放大,对细小出血观察更仔细,这有助于提高血肿清除率。
中老年高血压病人是HICH 的高危人群,且多数合并心肺疾病、糖尿病、高脂血症、血管硬化等慢性疾病,对麻醉及手术的耐受性相对较差,手术时间的长短会直接影响病人的术后并发症及预后。手术时间越长,术中出血可能越多,脑组织暴露时间越长,麻醉相关并发症、手术操作相关损伤、术后感染等越多,显著影响病人的预后。本文结果显示,神经内镜手术平均时间明显比小骨窗开颅手术短(P<0.001),神经内镜手术中出血量也少于小骨窗开颅手术(P<0.001)。原因可能是:神经内镜手术开关颅较简单,术中建立通道迅速,手术切口小,术中出血少;而小骨窗开颅手术皮层造瘘或者分离侧裂耗时较长,易出血,创伤较大,增加手术时间及创伤。
Ye等[10]报道,与开颅血肿清除术相比,神经内镜手术并未明显缩短住院时间。然而,本文结果显示,神经内镜手术住院时间较小骨窗手术明显缩短(P<0.001)。住院时间和ICU滞留时间受多种因素影响,包括外科医生手术能力、病人病情严重程度、术后并发症、家庭经济能力、康复、家庭护理能力等。因此,在相同条件下,住院时间可以在一定程度上反映手术效果。此外,更长的ICU 留观时间或整体住院时间,意味着病人的住院费用更高。从此角度考虑,神经内镜手术可能比开颅手术具更好的成本效益。
HICH 术后可出现多种并发症,包括肺部感染、营养不良、癫痫、颅内感染、深静脉血栓形成等,以肺部感染最为常见。本文结果表明,神经内镜手术后肺部感染发生率明显低于小骨窗手术(P<0.05)。这一结果与神经内镜手术的特点密切相关,包括脑损伤较轻、皮肤切口较短、术中出血更少、手术时间更短。缩短手术操作时间,可以显著减少病人术中麻醉时间,进一步降低病人术后肺部感染风险。此外,病人手术前后的营养状况和术前意识水平也是影响病人肺部并发症的因素。
Feng等[5]指出神经内镜可以直接识别出血点,并在神经内镜清晰放大的图像下对出血的血管进行凝血,有利于减少术后出血。然而,本文神经内镜手术和小骨窗手术后再出血发生率没有显著差异(P>0.05)。我们认为不管神经内镜手术还是小骨窗手术,耐心细致,轻柔的操作,都能达到有效止血的目的。术后血压控制不佳是术后再出血的重要原因。因而术后血压的管理对降低再出血也至关重要。
神经内镜和小骨窗手术均能达到清除脑内血肿、降低颅压的目的。然而,有研究认为血肿清除率率不会影响手术结果[11]。多数学者认为,相对小骨窗血肿清除术,神经内镜手术后神经功能恢复更好[12,13]。神经内镜手术过程中可能会比开颅手术造成更少的手术相关伤害(手术时间更短,出血更少,并且是微创的)。此外,较低的并发症发生率和更好的脑组织保护也是重要的优势,有利于术后神经功能的恢复。本文发现,神经内镜术后恢复良好比例明显高于小骨窗手术(P<0.05)。我们推测原因如下:神经内镜取额部入路,沿神经纤维束纵行进入,对神经纤维束的破坏较轻;额部为非功能区,手术对神经功能影响更小。
总之,HICH的手术适应证一直存在争议。本文结果所示,与小骨窗手术相比,神经内镜手术清除术血肿是一种更好的选择,手术创伤小,术后并发症少,疗效更好。
