止血带使用方式对膝关节单髁置换术后康复的影响
2023-07-30孙少松史思峰鲁仁祥李洪伟
顾 旭 孙少松 史思峰 郑 欣 鲁仁祥 曹 杰 李洪伟
1.徐州医科大学研究生学院,江苏徐州 221006;2.徐州医科大学附属医院骨科,江苏徐州 221006
对于内侧间室骨性关节炎保守治疗无效的患者,过去多采用全膝关节表面置换术治疗,但其创伤大、截骨量多,不利于翻修[1]。随着保膝理念的发展和微创技术的提高,膝关节单髁表面置换术(unicompartmental knee arthroplasty,UKA)的数量正在迅速增加[2],UKA 术后本体感觉更好,术后恢复速度快,具有更高的患者满意度[3]。为了获得良好的手术视野,气压止血带常被应用于膝关节置换术中,但是否应该使用气压止血带及止血带的使用方式一直存在争议[4-5]。本研究通过回顾性分析比较UKA 术中止血带的使用方式,比较不同止血带使用方案对UKA 术后康复的影响,为临床决策提供依据。
1 资料与方法
1.1 一般资料
回顾性分析2021 年1 月至12 月在徐州医科大学附属医院关节外科行UKA 患者的临床资料,共141 例,根据纳入及排除标准,最终纳入100 例患者。根据止血带使用方式分为全程组(33 例)、后半程组(34 例)、无止血带组(33 例)。三组性别、年龄、体重指数比较,差异无统计学意义(P>0.05),具有可比性。见表1。本研究获得医院医学伦理委员会批准(XYFY2022-KL059-27)。
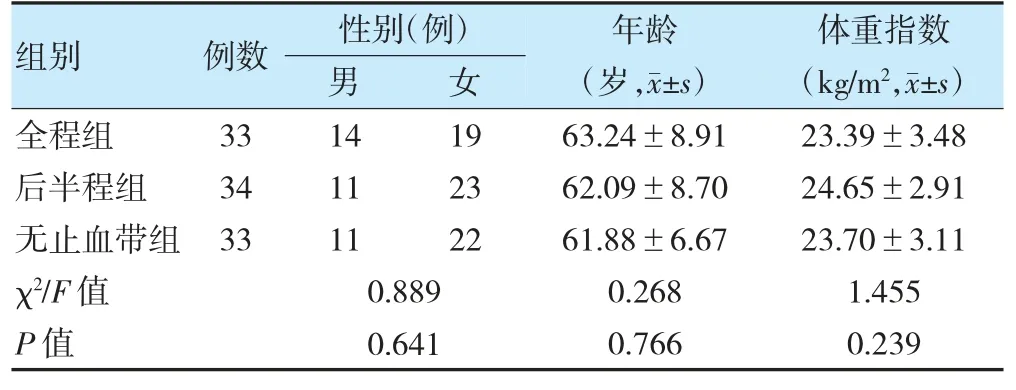
表1 三组一般资料比较
1.2 纳入及排除标准
纳入标准:①诊断为膝关节内侧间室骨关节炎且符合内侧单髁置换术适应证[6-7];②磁共振显示前后交叉韧带及副韧带完好。排除标准:①合并心脏、肺脏等器官功能不全或凝血功能异常;②合并严重血管疾病或资料收集不全;③既往存在膝关节周围骨折病史。
1.3 手术方法
手术均由同一组医生完成,止血带使用方式如下:全程组自切皮前充气,至缝合包扎完毕放气。后半程组自截骨完毕后充气,至缝合包扎完毕放气。无止血带组全程不使用止血带。手术方法:麻醉成功后患者取仰卧位,消毒铺巾,髌旁内侧入路切开关节囊,清除骨赘,切除内侧半月板,股骨髓内定位、胫骨髓外定位法截骨,安装试模及配套垫片后测试屈伸间隙,平衡满意后清洗,安装假体。配制鸡尾酒镇痛药进行浸润注射,逐层缝合切口、加压包扎。所有患者术后营养干预、康复护理、血栓预防均采用统一临床路径方案,术后1、7 d 复查血常规、凝血功能、血栓弹力图,出院前行双下肢静脉彩超检查。
1.4 观察指标
血液学指标:①术前、术后24 h 血红蛋白(hemoglobin,Hb)与红细胞比容(hematocrit,Ht)。②术中失血量。③总失血量:根据Gross 方程[8]计算。④隐性失血量=总失血量-术中失血量。⑤术前,术后1、7 d 血栓弹力图最大振幅(max amplitude,MA)。功能指标:①术后1 d 视觉模拟评分法[9](visual analogue scale,VAS)评分;术前,术后1、3 个月膝关节美国特种外科医院评分[10](hospital for special surgery,HSS)。②肿胀率:记录术前,术后1、2、3 d 髌骨上极10 cm 处患肢周径,肿胀率=(术后平均周径-术前周径)/术前周径×100%。③术后1 个月内并发症,包括皮下瘀斑、切口感染、皮缘坏死、小腿肌间静脉血栓(muscular calf vein thrombosis,MCVT)及深静脉血栓形成。
1.5 统计学方法
采用SPSS 25.0 统计学软件进行数据分析,计量资料采用均数±标准差()表示,多组间比较采用方差分析,进一步两两比较采用LSD-t 检验,不同时间点的测量采用重复测量方差分析;计数资料用例数或百分数表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 三组肿胀率及Hb、Ht 比较
全程组肿胀率高于后半程组、无止血带组(P<0.05)。术前,三组Hb、Ht 比较,差异无统计学意义(P>0.05);术后24 h,三组Hb、Ht 均低于术前,且全程组Hb、Ht 均高于后半程组、无止血带组(P<0.05)。见表2。
表2 三组肿胀率及手术前后Hb、Ht 比较()
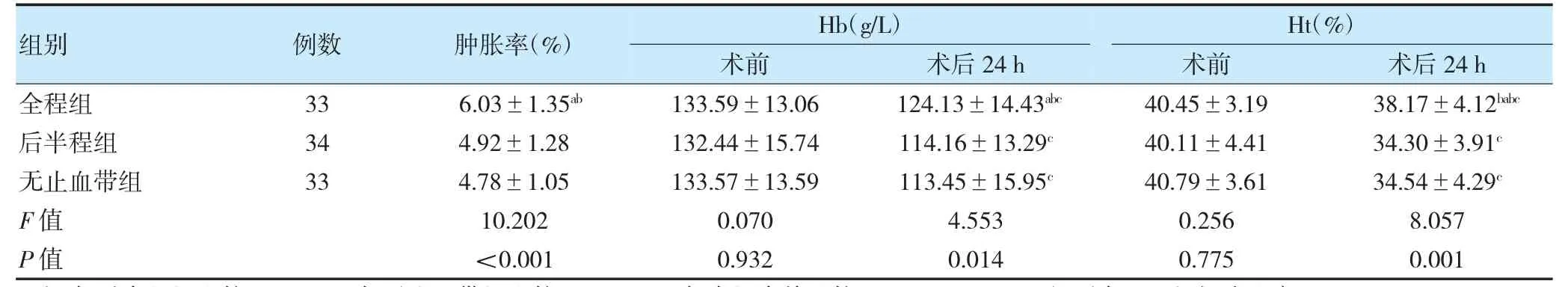
表2 三组肿胀率及手术前后Hb、Ht 比较()
注 与后半程组比较,aP<0.05;与无止血带组比较,bP<0.05。与本组术前比较,cP<0.05。Hb:血红蛋白;Ht:红细胞比容
2.2 三组VAS 评分、失血量及手术时间比较
全程组VAS 评分高于后半程组、无止血带组,总失血量、术中出血量少于后半程组、无止血带组,隐性失血量多于后半程组、无止血带组(P<0.05)。全程组、后半程组手术时间均短于无止血带组(P<0.05)。见表3。
表3 三组患者VAS 评分、失血量及手术时间比较()
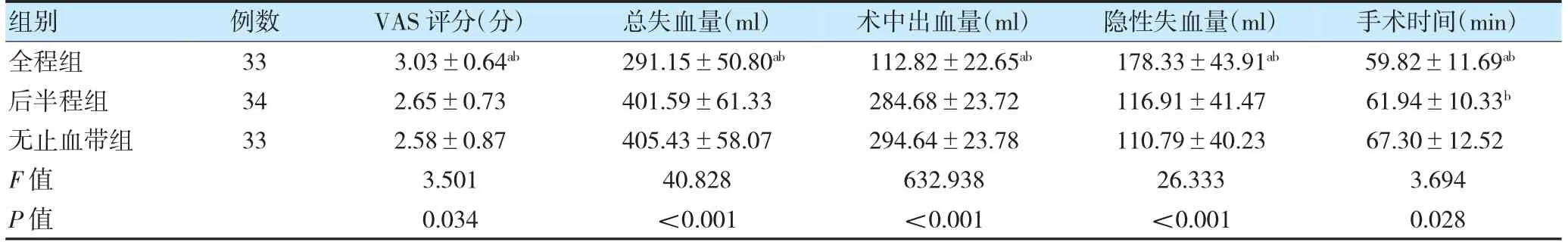
表3 三组患者VAS 评分、失血量及手术时间比较()
注 与后半程组比较,aP<0.05;与无止血带组比较,bP<0.05。VAS:视觉模拟评分法
2.3 三组不同时间点HSS 评分比较
整体分析发现:HSS 评分组间比较、时间点比较差异均有统计学意义(P<0.05)。进一步两两比较,组内比较:三组HSS 评分各时间点比较,差异有统计学意义(P<0.05);组间比较:全程组术后1 个月HSS 评分低于后半程组、无止血带组(P<0.05)。见表4。
表4 三组不同时间点HSS 评分比较(分,)
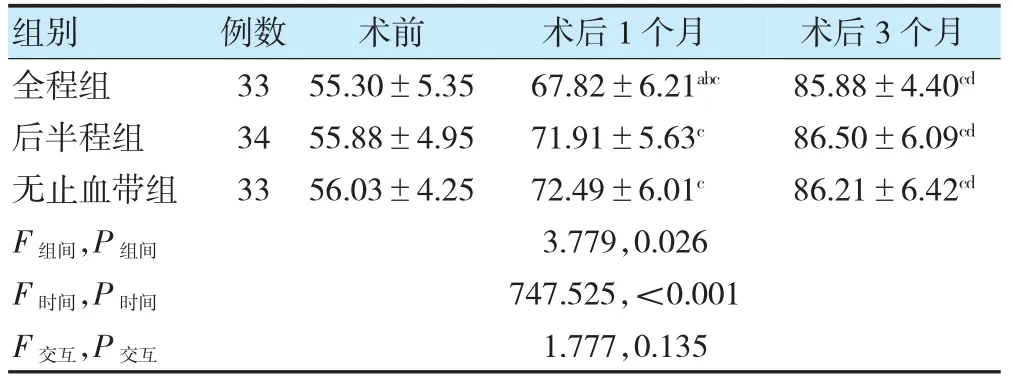
表4 三组不同时间点HSS 评分比较(分,)
注 与后半程组同期比较,aP<0.05;与无止血带组同期比较,bP<0.05。与本组术前比较,cP<0.05;与本组术后1 个月比较,dP<0.05。HSS:特种外科医院评分
2.4 三组患者MA 值比较
整体分析发现:MA 组间比较、时间点比较及交互作用差异均有统计学意义(P<0.05)。进一步两两比较,组内比较:全程组术后1 d MA 低于术前,术后7 d MA 高于术前、术后1 d(P<0.05);组间比较:全程组术后7d MA 高于后半程组、无止血带组(P<0.05)。见表5。
表5 三组患者MA 值比较(mm,)
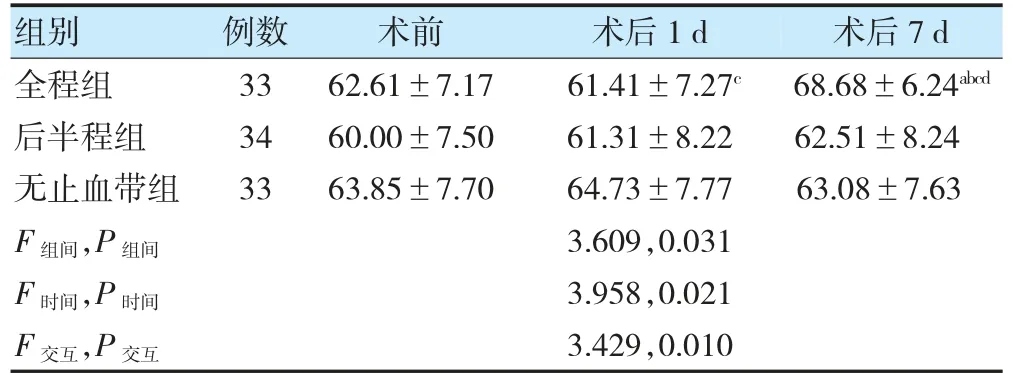
表5 三组患者MA 值比较(mm,)
注 与后半程组同期比较,aP<0.05;与无止血带组同期比较,bP<0.05。与本组术前比较,cP<0.05;与本组术后1 d 比较,dP<0.05。MA:血栓弹力图最大振幅
2.5 三组并发症发生率比较
三组皮下瘀斑、皮缘坏死、切口感染及MCVT 发生率比较,差异无统计学意义(P>0.05)。见表6。
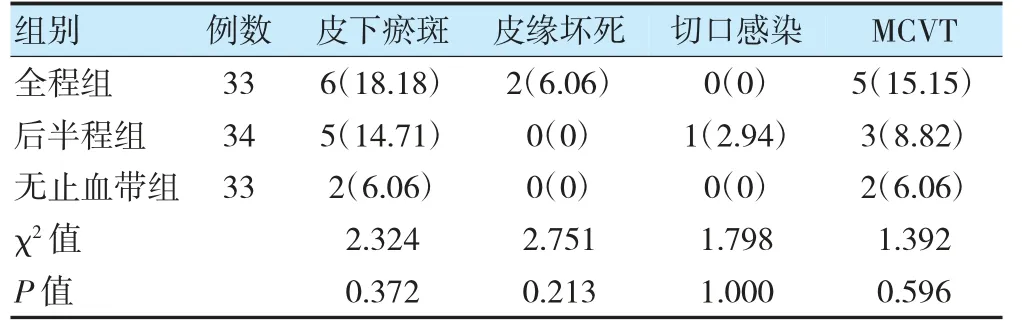
表6 三组并发症发生率比较[例(%)]
3 讨论
全程应用止血带可以减少术中显性出血量已经得到众多学者的认可[11-13],但关于止血带对总失血量的影响仍结论不一,本研究中,全程组总失血量、术中失血量少于后半程组、无止血带组,隐性失血量多于后半程组、无止血带组,差异有统计学意义(P<0.05),与既往部分报道一致[13-14],这种差异产生的原因除各组总血容量等基线水平及对失血量评估的方法不同以外[12-14],还可能与全程组创面出血点较多,需更多的出血量才能形成填塞效应有关[15]。本研究中全程组、后半程组手术时间均短于无止血带组,差异有统计学意义(P<0.05),与既往研究结果相似[16],提示使用止血带创造了良好的术中视野,有助于缩短手术时间。
止血带对软组织压迫引起的缺血-再灌注损伤及小出血点渗血易引起患膝疼痛、肿胀[14,17-18]。此外,Dennis 等[19]发现仅在安装假体时使用止血带的肢体力量明显强于全程使用止血带的肢体力量,长时间使用止血带引起股四头肌萎缩[20]。本研究与上述文献研究结果一致,全程组肿胀率、VAS 评分均高于后半程组、无止血带组,术后1 个月HSS 评分低于后半程组、无止血带组,差异有统计学意义(P<0.05)。
深静脉血栓形成是关节置换术后导致患者死亡的主要原因[21]。长时间使用止血带会增加血栓栓塞的可能性[22]。血栓弹力图是反映术后血液高凝状态的敏感性指标[23],Gary 等[24]发现MA≥65 mm 和≥72 mm分别是住院期间诱发DVT 和肺动脉栓塞的独立预测因子。Li 等[25]发现全程使用止血带术后MA 较正常值高,而无止血带组MA 在正常范围内波动。本研究中,全程组术后7 d 的MA,高于后半程组、无止血带组,差异有统计学意义(P<0.05),提示全程使用止血带会加剧血液高凝状态,但得益于围手术期预防,三组患者均未发生深静脉血栓及肺栓塞等严重并发症。
综上所述,在行UKA 手术时,自截骨完毕至缝合完毕期间使用止血带,有助于降低对凝血状态的影响,减轻术后疼痛和患肢肿胀程度,缩短手术时间,促进功能康复。
