数字乳腺体层合成对乳腺结构扭曲的诊断价值
2023-07-24郭炜张艳王晓华袁慧书
郭炜,张艳,王晓华,袁慧书
北京大学第三医院放射科,北京 100191
乳腺结构扭曲指乳腺局部腺体结构失常或发生变形,但乳腺X 线未见明确肿块影[1]。乳腺X 线发现的乳腺结构扭曲多为良性病变,仅约4%为乳腺癌[2]。乳腺癌是女性常见的恶性肿瘤,早诊断、早治疗可以取得很好的效果[3]。数字乳腺摄影(digital mammography,DM)是腺体重叠影像,对于乳腺结构扭曲的检出存在一定的漏诊情况[2]。因此,准确筛查出表现为乳腺结构扭曲的乳腺病变显得尤为重要,可以提醒临床医师重视,后续通过超声或MRI 检查证实为乳腺病变的乳腺结构扭曲,可及时进行活检,以免漏诊,并避免给患者后期治疗带来不必要的负担。数字乳腺体层合成(digital breast tomosynthesis,DBT)可以减少或消除腺体重叠和背景噪声的影响,提高了乳腺病变的检出率[4]。本研究探讨DBT 对乳腺结构扭曲的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料
收集2019 年6 月至2022 年6 月在北京大学第三医院同时行DM、DBT 检查的可疑乳腺结构扭曲患者的病历资料。纳入标准:①具有完整的DM、DBT 影像资料;②DM 或DBT 显示乳腺结构扭曲,24 个月内超声、MRI 或病理检查证实为乳腺良恶性病变。排除标准:①DM 及DBT 投照体位不匹配;②乳腺手术史。根据纳入、排除标准,共纳入160 例可疑乳腺结构扭曲患者,均为女性,年龄29~70 岁,平均(33.5±9.3)岁。本研究经医院伦理委员会批准通过,所有患者均知情同意。
1.2 检查方法
采用联影公司uMammo 890i 乳腺机行DM 及DBT 检查,常规行头尾(craniocaudal,CC)位和内外斜位(mediolateral oblique,MLO)投照。采用Combo U 模式采集图像:即先行DM 成像,得到二维图像;在患者保持相同体位的情况下,再行DBT 成像,得到多幅断层图像及1 张拟合2D 图像(Uview)。DBT 检查时球管依次从-7.5°到+7.5°顺时针旋转,每旋转1°行1 次低剂量曝光,共15 次曝光,多角度采集后数据经算法处理得到层厚为1 mm 的薄层图像。
1.3 图像分析
将DM、DBT 图像传输至PACS 系统。由两位接受过专业乳腺摄影阅片培训的医师,采用双盲法阅片方式分别以DM、DBT 和DM+DBT 模式进行诊断,诊断意见协商取得一致。为避免短时记忆干扰,首次评估DM 图像后,间隔1 周再对患者DBT 图像进行诊断。对比24 个月内超声、MRI 影像学检查或病理结果,评估DM、DBT、DM+DBT 对乳腺结构扭曲的诊断效能。
1.4 统计学方法
采用SPSS 20.0 统计软件进行数据分析。计量资料以均数±标准差(±s)表示;计数资料以例数及率(%)表示,组间比较采用χ2检验;绘制受试者工作特征(receiver operating characteristic,ROC)曲线,比较曲线下面积(area under the curve,AUC),评估DM、DBT 单独及联合成像对致密型乳腺结构扭曲的诊断效能。以P<0.05为差异有统计学意义。
2 结果
2.1 临床结果
DM 和DBT 发现的160 例可疑乳腺结构扭曲患者中,40 例影像学检查证实为非乳腺结构扭曲病变,120 例影像学检查或病理检查证实为乳腺结构扭曲病变,其中致密型乳腺55 例,非致密型乳腺65 例。120 例乳腺结构扭曲病变中,10 例仅经过24 个月内超声或MRI 检查证实为良性病变,病理检查证实浸润性导管癌9 例,导管原位癌11 例,浸润性小叶癌5 例,黏液癌3 例,乳腺炎症27 例,硬化性腺病22 例,囊性增生症28 例,瘢痕组织5 例。
2.2 DM、DBT 及DM+DBT 对乳腺结构扭曲检出率的比较
DM、DBT 及DM+DBT 对非致密型乳腺结构扭曲的检出率比较,差异无统计学意义(P>0.05);DM、DBT 及DM+DBT 对致密型乳腺结构扭曲的检出率比较,差异有统计学意义(P<0.05),其中DM+DBT 成像模式检出率最高。(表1)
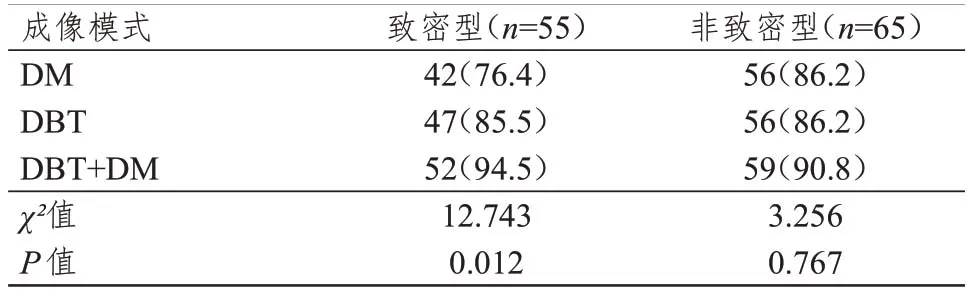
表1 不同成像模式对乳腺结构扭曲检出率的比较[n(%)]
2.3 DM、DBT 及DM+DBT 对致密型乳腺结构扭曲的诊断效能分析
DM+DBT 对致密型乳腺结构扭曲的诊断效能优于DM 和DBT,DBT 对致密型乳腺结构扭曲的诊断效能优于DM(P<0.05)。(表2、图1)
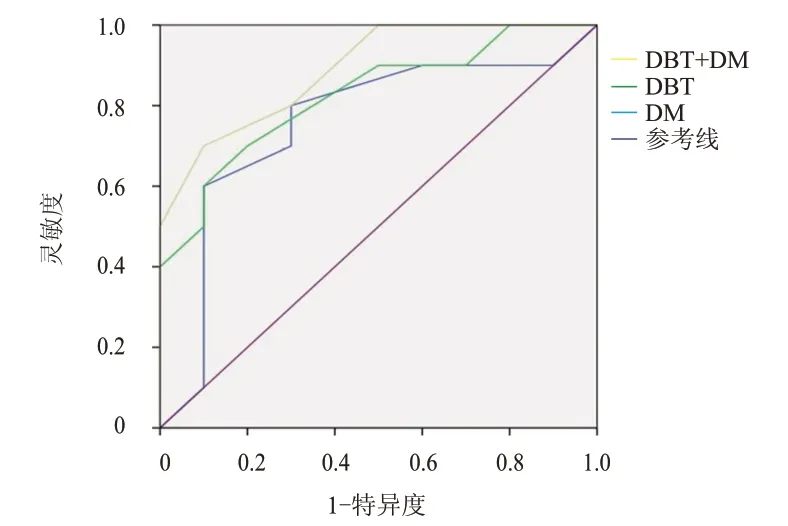
图1 不同成像模式诊断致密型乳腺结构扭曲的ROC曲线

表2 不同成像模式对致密型乳腺结构扭曲的诊断效能
3 讨论
DBT 运用球管多角度投射,多次曝光采集数据,重建多幅薄层图像,并可生成2D 拟合图像,可以有效减少腺体组织重叠对病变的掩盖[5]。既往临床研究表明,DBT对乳腺病变的诊断效能优于DM,但研究对象多为乳腺肿块型病变或钙化病变[6-9],针对乳腺结构扭曲的检出率及诊断效能评价的研究较少[2,10-11]。目前在双能量对比增强数字乳腺断层扫描(dual-energy contrast-enhanced digital breast tomosynthesis,DECE-DBT)的可行性研究中,发现该项技术能够提供病变形态和血流动力学两方面信息,尤其在显示病变边缘及内部细节、微钙化方面与DM—致[12-14]。与DBT 相比,DECE-DBT 成像时间仍偏长,成像角度有限,且该检查使用碘对比剂,存在对比剂过敏风险,其临床应用受到一定限制。
本研究中,160 例可疑乳腺结构扭曲患者中,影像学检查或病理检查证实120 例为乳腺结构扭曲病变,其中28 例为乳腺癌,检出率为23.3%,大大超过文献报道的4%的检出率。这种检出率方面的差异显著,原因不确定,回顾性分析入组病例,发病年龄较轻、致密型腺体居多以及都采用DBT 模式采集,临床特征、腺体背景以及采集模式的不同,这些因素的叠加可能会导致这种检出率的差异。
乳腺癌在DM 及DBT 图像上均可以表现为乳腺结构扭曲,既往对乳腺结构扭曲的研究中,腺体实质密度的影响容易被忽视。本研究将纳入病例分为致密型和非致密型腺体,分别对DM 和DBT在两种腺体分布背景下对乳腺结构扭曲的检出能力进行分析。本研究发现,对于非致密型乳腺结构扭曲的诊断,DM、DBT 及DM+DBT 无显著差异,DBT 并未显示出优势。而对于致密型乳腺结构扭曲,DM、DBT 及DM+DBT 间存在差异,尤以DM+DBT 检出率最高。主要是由于DBT 可以薄层分层显示,减少腺体结构重叠导致的检出率降低。同时结合常规DM 图像观察,可以有效识别DBT 的线状或导管状结构伪影。DM 和DBT 两者联合可以更准确地识别和判读病灶,更益于临床推广运用。
本研究存在以下局限性,有10 例病例没有得到病理证实,仅依靠24 个月内超声或MRI 检查证实为稳定,默认为良性病变,有研究证实低级别导管原位癌可以保持很长时间稳定[15];本研究病例数偏少,研究结论基于有限的单中心数据,研究结果不具有普适性,需要大样本、多中心数据验证。
综上所述,DM+DBT 对致密型乳腺结构扭曲的诊断效能优于DM 和DBT,DBT 对致密型乳腺结构扭曲的诊断效能优于DM。
