产前超声及MRI在胎儿肾上腺区病变中的诊断价值
2023-07-22韩鹏慧黄育斌欧阳春艳
韩鹏慧 黄育斌 欧阳春艳
1广东省妇幼保健院放射科,广州 511400;2广东省妇幼保健院超声科,广州 511400
因超声在产前胎儿检查中的广泛使用,越来越多的胎儿肾上腺区病变被发现。MRI 作为超声检查的重要补充,已开始用于产前胎儿各系统的检查。产前肾上腺区最常见的病变是先天性神经母细胞瘤(neuroblastoma,NB)[1],但其常与其他一些良性病变相混淆,比如腹腔内肺隔离症(intraabdominal extralobar pulmonary sequestration,IEPS)、肾上腺血肿、畸胎瘤等[2-6]。本研究旨在探讨超声及MRI 在诊断胎儿肾上腺区病变的诊断价值,分析各病变的特征性影像表现,为产妇产前咨询提供准确信息。
资料与方法
1.一般资料
回顾性分析广东省妇幼保健院2013 年3 月至2022 年12 月间22 例产前肾上腺区病变胎儿的影像及临床资料,首次发现病变时胎儿胎龄大小为23~38 周,平均胎龄30 周,男女比为15∶7。所有产妇产前均定期常规超声检查,其中14例产前进一步行MRI检查。
2.方法
超声检查采用美国GE Voluson E8 彩色多普勒超声诊断仪,腹部凸阵探头,频率2.0~5.0 MHz;容积探头RAB4-8-D,频率4.0~8.5 MHz,对胎儿进行产前系统检查,包括胎儿心脏、脊柱、四肢、泌尿系统、消化系统等。如发现肾上腺区异常回声,注意观察病灶的大小、形态、内部回声、钙化、血供及与肾上腺的关系。MRI 采用美国GE 公司Brivo MR355 1.5T 扫描仪,8 通道相控阵体部线圈。患者仰卧于检查床,足先进,采用单次激发快速自旋回波(single shot fast spin echo,SSFSE)、稳态采集快速成像(fast imaging employing steady state acquisition,FIESTA)、快速反转恢复运动抑制(FIRM)序列多平面扫描,常规扫描胎儿腹部轴位、矢状位及冠状位。SSFSE 序列扫描参数:重复时间(TR)4 000 ms,回波时间(TE)80 ms,视野(FOV)48×48,层厚4.0 mm;FIESTA 序列扫描参数:TR 4.2 ms,TE 1.8 ms,FOV 48×48,层厚4.0 mm;FIRM 序列扫描参数:TR 8.0 ms,TE 3.7 ms,FOV 48×48,层厚4.0 mm。检查时间约15 min。
3.图像分析
在影像工作站调阅原始图像,由有胎儿疾病诊断经验的超声及放射科医师各两名采用双盲法阅片,同种检查两名医师诊断结果不一致时讨论后得出一致意见,分析各病变的特征性超声及MRI影像表现。
结果
1.超声及MRI检查结果
22 例胎儿肾上腺区病变中的14 例病理诊断为肾上腺NB。NB 胎儿产前均行超声检查,其中5 例进一步MRI 检查,2 例合并肝内多发转移。7 例发生于右侧肾上腺,5 例发生于左侧,2例双侧发病。22例中2例产前及产后多次随访复查最后病灶消失,结合影像学表现诊断为肾上腺血肿。5 例术后病理为胎儿IEPS,1 例术后病理为肾上腺畸胎瘤。超声及MRI 均准确诊断NB、肾上腺血肿和IEPS,均将畸胎瘤误诊为NB。
2.NB超声及MRI表现
NB 初次发现在孕25~38 周,平均孕周32 周,男女比10∶4,病灶常呈类圆形,少部分为不规则形,其组织成分复杂,可囊性、囊实性或实性,部分可见钙化,囊内可见分隔,且胎儿期即可发生肝内转移,超声表现为肾上腺区域的囊性低回声,混合回声及实性偏高回声,部分内部可见散在分布的钙化点,后方伴有声影,彩色多普勒可检出NB 内部和周边血流信号,见图1A。MRI 检查SSFSE 序列表现为囊性高信号、囊实性混杂信号或实性稍高信号,见图1B,出生后CT扫描病灶显示清晰,见图1C。
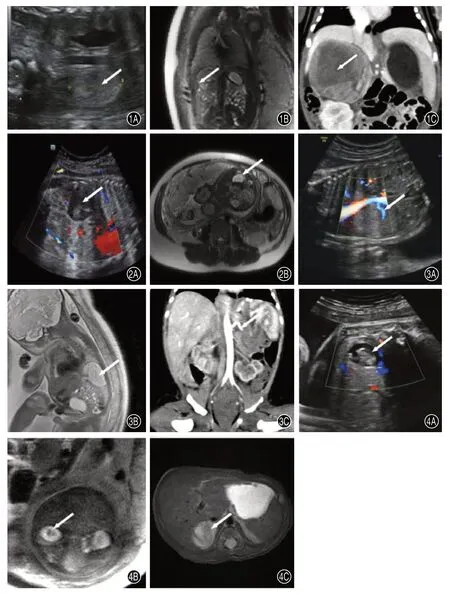
图1 产妇孕32 周,胎儿右肾上腺神经母细胞瘤(NB):1A 产前超声发现右肾上腺区可见类圆形高回声团(箭),边界清,内回声均匀,与右肾分界清晰;1B产前MRI发现右肾上腺区稍高信号占位(箭);1C 出生后CT 扫描示右肾上腺圆形实性占位,增强轻中度强化 图2 产妇孕30 周,胎儿右肾上腺出血:2A右肾上腺区可见高低混杂回声占位,彩色多普勒血流显像(CDFI)示病灶周围无血流信号(箭);2B产前单次激发快速自旋回波(SSFSE)序列显示病灶分层(箭) 图3 产妇孕28 周,胎儿左侧腹腔内肺隔离症:3A 产前超声发现胎儿膈肌下方、左肾上方见一实性高回声团,边界清,内部回声均匀,CDFI 示病灶内可见腹主动脉来源血供(箭);3B 产前SSFSE 序列表现为均匀高信号占位(箭);3C 出生后CT 扫描显示病灶由腹主动脉分支供血(箭) 图4 产妇孕30 周,胎儿右肾上腺畸胎瘤:4A产前超声发现胎儿肾上腺区囊实性混合型回声团,边界清,内可见片状强回声,CDFI显示混合性回声团周边可见少许彩色血流;4B 产前SSFSE 序列表现为一类圆形混杂信号占位,边界清(箭);4C 出生后MRI 扫描T2WI 示肾上腺区混杂信号占位
3.肾上腺血肿超声及MRI表现
肾上腺血肿在出血初期超声表现为高回声,之后逐渐缩小液化为无回声,最后逐渐钙化或消失,见图2A;MRI 可见病灶分层,见图2B,T1WI可见高信号影。
4.IEPS超声及MRI表现
IEPS 初次发现在孕23~29 周,平均孕周26 周,男女比3∶2,均发生于左侧,通常与左侧膈肌关系密切,局部膈肌可向肺内隆起,超声大部分表现为均匀实性高回声病灶,少部分呈囊实性,可见体循环供血血管,见图3A;在MRI SSFSE序列图像中表现为均匀实性或囊实性高信号影,信号强度高于肺组织或与其相当,见图3B,出生后CT 增强扫描可见体循环供血血管,见图3C。
5.畸胎瘤超声及MRI表现
1例畸胎瘤发生于右侧肾上腺区,超声显示胎儿肾上腺区可见囊实性混合型回声团,边界清,内可见片状强回声,彩色多普勒血流显像(CDFI)显示混合性回声团周边可见少许彩色血流,见图4A;MRI扫描显示混合性肿块,边界光整,未见明显脂肪信号,见图4B,出生后MRI 扫描示肾上腺区混合性占位,见图4C。
讨论
NB 是胎儿肾上腺最常见的恶性肿瘤。有研究显示,产前肾上腺NB 首次发现一般在孕中晚期,60%肿块位于右侧肾上腺[7],本研究显示,初次发现平均孕龄32 周,右侧肾上腺较左侧好发,与文献报道基本相同。患者男女比例10∶4,显示男性患病率高于女性。肾上腺NB 病灶成分较复杂导致产前影像表现多样,可为囊性、囊实性或实性肿块,囊内可见分隔[8]。因NB 瘤体内常发生出血或坏死致瘤体内部回声随病程进展而演变得更为复杂[9],囊性NB 主要鉴别诊断是肾上腺出血。自发性肾上腺出血产前较少,有自限性,如分娩前出血时间够长,血肿可随着时间推移而逐渐消退或完全吸收,定期超声检查可以观察病灶大小及回声变化[10-11]。MRI 在证实是否存在出血以及出血的阶段具有价值。亚急性期出血在核磁共振T1WI呈高信号,出血信号随时间推移可发生改变,部分可见分层,而MRI鉴别肾上腺出血和NB 合并出血困难,需定期复查。有研究显示,产前初始检查即可见钙化,CDFI可见病灶有血流信号,以及3个月内囊性演变为囊实性肿块,都可能是NB[6]。磁共振对钙化不敏感,且在不增强扫描情况下不能观察病灶血供情况,但其观察病灶来源、与周围组织关系及是否发生肝转移更准确[12]。有研究显示,先天性肾上腺NB 大部分预后良好[13-14]。
IEPS 为无功能肺组织,缺乏显著的解剖上的支气管交通,产前大部分可以准确诊断,IEPS有几个临床和影像特征可以很好地与肾上腺NB 进行鉴别。IEPS 首次发现通常在孕中期[15],而NB通常在孕中晚期发现。IEPS发生于左侧膈下肾上腺区多见,靠近脊柱旁,部分与膈肌关系密切,可与膈肌紧密相连,或部分位于膈肌内,局部膈肌可轻微变形上抬,而NB 通常表现为圆形或类圆形,与膈肌无关联。IEPS超声表现为均匀实性或囊实性高回声肿块[16],大部分以实性为主,体循环动脉供血是其最大特征,CDFI 通常能准确显示。因IEPS 含肺泡组织,产前分泌液体,故其在MRI 上表现为均匀实性或囊实性高信号,信号稍高于肺组织或与其相当,当体循环供血动脉较粗大时,SSFSE 序列可见条状低信号影,此时可明确诊断。IEPS 胎儿出生后往往无临床症状及体征,出生后需综合评估以选择合适的治疗方案。对于行保守治疗的患儿,需定期随访,以明确腹腔内肿物是否退化。手术完整切除肿物的患儿预后良好,目前可作为根治IEPS的最佳方式[17]。
产前肾上腺畸胎瘤很少见,多以病例报告形成报道,因其包含多种组织成分,如囊液、脂肪、钙化或骨质等,产前超声可表现为类圆形或分叶状肿块,可为囊性或囊实性混合回声,也可包含高回声区,代表钙化或骨质,CDFI 显示肿瘤血供不丰富[18-19]。MRI 囊性成分表现为长T1 长T2 信号,实性成分可表现为高低混杂信号。当病灶脂肪成分较多时T1WI表现为高信号,而当脂肪成分不明显时需特别注意有无钙化或骨质,超声在观察钙化和骨质较MRI有优势。
总之,产前超声及MRI 在诊断胎儿肾上腺区病变均有较高的诊断价值,两种检查互相补充,可提高诊断准确率。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明韩鹏慧:酝酿和设计试验、实施研究、采集数据、分析∕解释数据;黄育斌:采集数据、分析∕解释数据;欧阳春艳:采集数据、分析∕解释数据
