超声造影在不确定性盆腔肿物鉴别诊断中的应用*
2023-07-21章静菲任正洪吴美静顾小宁刘冬梅白文佩
章静菲,任正洪,杨 敏,吴美静,顾小宁,刘 芳,刘冬梅,白文佩**
(1.首都医科大学附属北京世纪坛医院 a.妇产科;b.超声科,北京 100038;2.北京大学医学部公共卫生学院妇女与儿童青少年卫生学系,北京 100191)
女性最常见的盆腔肿物是卵巢和子宫的肿瘤,许多患者没有明显临床症状,尤其卵巢肿瘤起病隐匿。2020年全球约新诊断313959例卵巢癌患者[1]。尽管诊断技术在不断进步,约2/3的卵巢癌患者诊断时已为晚期[2]。术前准确判断盆腔包块的来源以及性质对临床决策至关重要。盆腔包块与盆腔软组织结构相近,影像学特征重叠,对鉴别诊断提出了挑战。超声检查是妇科常用的辅助检查手段,在判断盆腔占位性病变方面效果确切,可以辅助判断肿瘤的部位、大小、性状及血流情况,但在肿物良恶性的甄别方面仍较欠缺。文献报道,超声鉴别卵巢良恶性肿瘤的敏感性和特异性分别为50%~80%、80%~90%[3]。超声造影(contrast-enhanced ultrasound,CEUS)是近年来发展起来的实时动态显示微循环的影像学检查技术,安全、便捷、准确、无创,能够为鉴别良恶性肿瘤提供重要参考,在观察盆腔肿瘤方面尚处于探索阶段。本研究旨在探讨超声造影在盆腔肿瘤诊断中的应用价值。
1 资料与方法
1.1 一般资料 回顾分析2017年1月至2022年3月在首都医科大学附属北京世纪坛医院术前行超声造影检查的盆腔肿物患者181例(200个肿块)。所有病例术前诊断均不清晰,呈现疑难复杂性,肿块超声表现多为实性、混合性或多房囊性,不包括常规超声诊断较明确的单纯囊肿、典型的卵巢子宫内膜异位囊肿、成熟性畸胎瘤及典型子宫肌瘤等良性病变。患有心脏病史、严重肺高压、严重的药物过敏史及未获得手术病理确诊者不纳入研究范围。本研究获得医院医学伦理委员会批准[sjtkyll-lx-2022(085)],造影前患者均签署知情同意书。
1.2 研究方法 采用迈瑞Resona8彩色多普勒诊断仪,DE10-3WU探头,频率3~10MHz,MI 0.07~0.08,帧频13~15帧/s。造影剂为意大利生产的微泡造影剂SonoVue,以5mL生理盐水稀释振荡产生微气泡后,抽取2.4mL经肘静脉团注。由2名有经验医师观察病灶灌注模式,分析如下参数:以子宫或周围正常的卵巢组织为参照判定病灶增强时间(早于、晚于或同步);增强程度(高增强、等一低增强);消退时间(晚于、早于或同步);增强均质性(均匀、不均匀);周边血管状况(无或规则、密集或杂乱)。全部病例经手术取得病理结果。
1.3 统计学处理 应用SPSS 23.0统计学软件。计量数据呈偏态分布,用M(Q1,Q3)描述,用非参数检验(秩和检验)比较组间差异。分类变量用频数和百分比表示,采用卡方检验进行组间差异比较。P<0.05为差异有统计学意义。计算超声造影以及常规超声在鉴别诊断良恶性盆腔包块的灵敏度、特异度、约登指数、准确性、阳性预测值和阴性预测值以及阳性似然比和阴性似然比来反映其诊断价值,并用卡方检验比较两种方法的诊断正确比例。
2 结 果
2.1 一般资料 患者年龄23~63岁,中位年龄50(39,60)岁。无症状者68例,腹痛腹胀47例,阴道流血43例,扪及腹部包块等其他症状31例。47例为恶性或交界性,134例为良性。与良性肿瘤患者比较,恶性/交界性患者的无症状比例低,扪及腹部包块等其他症状高,CA125水平显著升高,差异均有统计学意义(P<0.05),见表1。
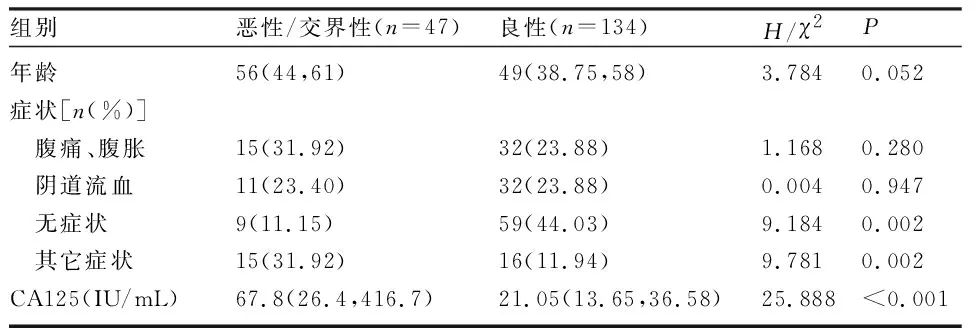
表1 181例盆腔肿瘤患者的一般资料
2.2 病理诊断结果 200个肿块中,病理诊断良性149例,交界性9例,恶性42例。恶性肿瘤中37例为卵巢/输卵管癌(浆液性癌24例,黏液性癌3例,透明细胞癌2例,子宫内膜样癌、无性细胞瘤、成年型颗粒细胞瘤各2例,转移性卵巢癌4例),2例为宫颈癌,2例为子宫内膜癌,1例腹膜后平滑肌肉瘤。交界性肿瘤中4例为卵巢黏液性肿瘤,3例为卵巢浆液性肿瘤,2例为卵巢浆-黏液性肿瘤。良性肿瘤中124例来源于卵巢,20例来源于子宫,4例为静脉内或腹膜播散型平滑肌瘤病,1例为间叶源性肿瘤。
2.3 良性和恶性盆腔包块的超声参数比较 肿物平均最大径为7.6(5.275,11.675)cm,与良性肿瘤相比,恶性/交界性肿瘤肿物径线更大,单房囊实性及乳头影的比例更大,肿物内血供更丰富,差异有统计学意义(P<0.05),见表2。
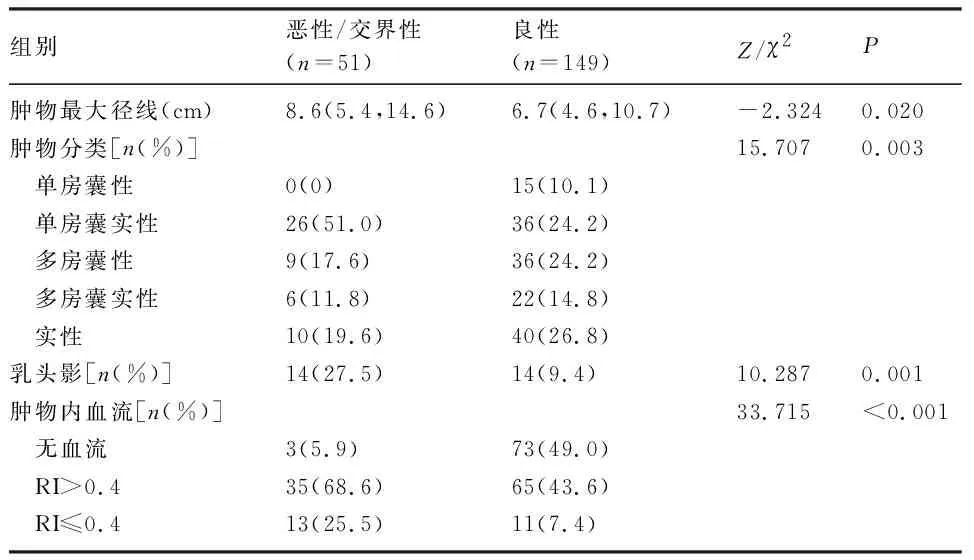
表2 良性与恶性盆腔包块的超声参数
2.4 良性和恶性盆腔包块的超声造影参数比较 恶性/交界性和良性患者的造影剂增强时间、增强强度、增强均匀性、消退时间、周边血管各参数差异均有统计学意义(P<0.05),交界性及恶性肿瘤的增强时间及消退时间更早,增强的强度更高,呈现非均匀增强及有周边血管的比例更多,见表3。
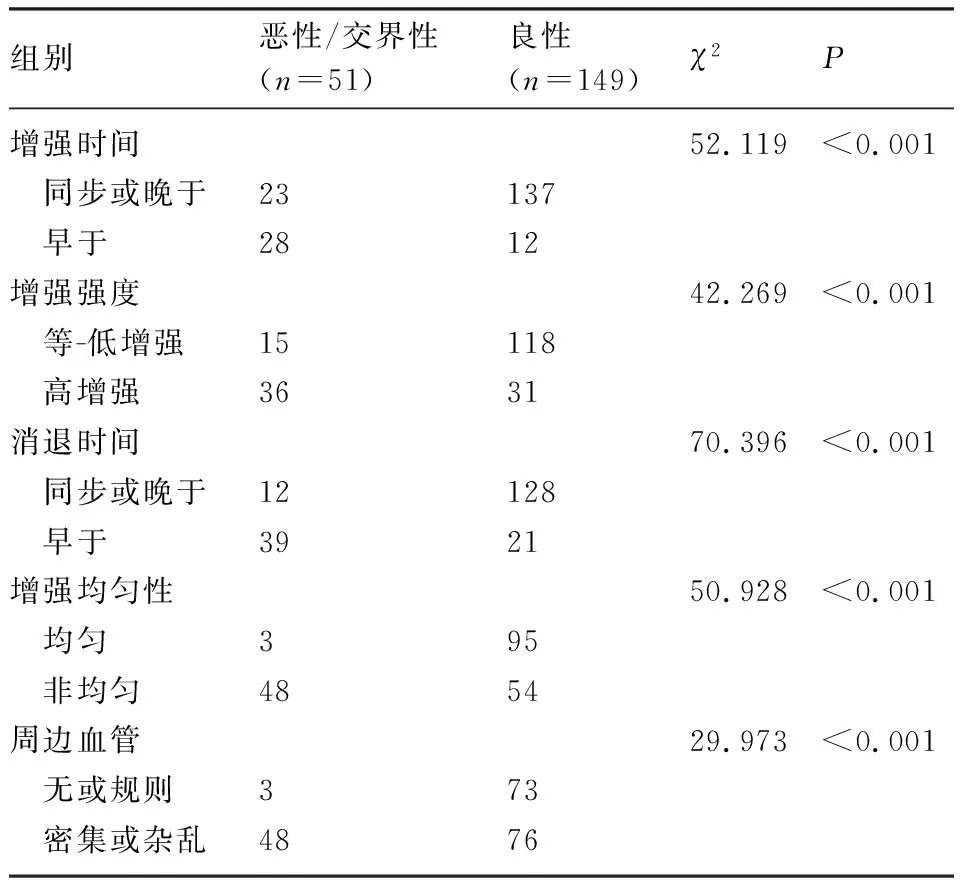
表3 良性和恶性盆腔包块的超声造影参数
2.5 超声造影和常规超声的诊断效能 200个盆腔肿物超声造影均做出良恶性诊断,186个肿块与病理诊断符合,14个误诊。149例良性肿瘤中,超声造影141例良性肿块诊断正确,8例误诊为恶性;51例恶性/交界性肿瘤中,超声造影45例诊断正确,6例误诊为良性。超声造影对盆腔肿瘤良恶性的诊断灵敏度、特异度、约登指数、准确性、阳性预测值和阴性预测值分别为88.24%、94.63%、82.87%、93.00%、84.91%和95.92%,阳性似然比为16.43,阴性似然比为0.12。
6例误诊为良性的病例分别为:1例卵巢高级别浆液性癌超声造影误诊为浆膜下子宫肌瘤部分坏死;1例子宫内膜癌超声造影误诊为黏膜下肌瘤伴部分囊性变;1例卵巢子宫内膜样癌超声造影仅提示肿物来源于左卵巢,上皮源性可能,部分扭转不排除;1例卵巢未成熟性畸胎瘤超声造影误诊为阔韧带肌瘤部分囊性变;2例交界性黏液性囊性瘤误诊为良性。8例误诊为恶性的病例分别为:3例卵巢黏液性囊腺瘤伴上皮增生活跃超声造影误诊为倾向恶性;1例黏膜下子宫平滑肌瘤超声造影误诊为子宫体部病变不除外恶性倾向;1例附件炎(急性及慢性卵巢炎,伴肉芽组织形成,急性化脓性输卵管炎)超声造影误诊为考虑右卵巢及输卵管病变,倾向恶性;1例黄素化卵泡膜细胞瘤-纤维瘤(部分富于细胞)超声造影误诊为卵巢恶性肿物;1例卵巢子宫内膜异位囊肿超声造影误诊为输卵管病变超声造影表现(恶性不排除);1例卵巢子宫内膜样腺纤维瘤超声造影误诊为卵巢肿瘤恶性不除外。
常规超声对200个盆腔肿物中的134例做出了良恶性可能或倾向性诊断,其余66例仅做出描述性报告。149例良性肿瘤中,101例诊断正确,1例误诊为恶性,47例性质不确定;30例恶性/交界性肿瘤诊断正确,2例误诊为良性,19例性质不确定。超声对盆腔肿瘤良恶性的诊断灵敏度、特异度、约登指数、准确性、阳性预测值和阴性预测值分别为58.82%、67.79%、26.61%、65.50%、38.46%、82.79%,阳性似然比仅为1.83,阴性似然比为0.61。
超声造影和常规超声对盆腔良性肿瘤的诊断结果独立,没有关联(χ2=1.505,P=0.220);超声造影的正确比例(141/149)高于常规超声(101/149),差异有统计学意义(P<0.001)。对于恶性/交界性肿瘤,两种检查的结果不独立,存在关联(χ2=8.964,P=0.003);超声造影的正确比例(45/51)高于常规超声(30/51),差异有统计学意义(P<0.001)。对于所有肿物,超声造影和常规超声的诊断结果相互独立,没有关联(χ2=1.489,P=0.222);超声造影的正确比例(186/200)高于常规超声(131/200),差异有统计学意义(P<0.001)。
3 讨 论
本研究发现,在临床表现方面,恶性/交界性肿瘤与良性肿瘤相比,无症状者比例较低,扪及腹部包块等其它症状比例更高,肿物径线更大,CA125水平显著升高。在超声参数方面,两者的肿物分类、乳头影比例和肿物内血流阻力指数有差异。两者的超声造影病灶灌注模式存在差异,超声造影对盆腔肿瘤良恶性的诊断效能较高,超声造影可作为超声诊断困难的疑难复杂盆腔包块推荐的检查手段。
超声影像学作为女性疾病诊断的主要手段之一,可通过不同的超声检查方式对附件包块进行针对性诊断,达到早期、精准检出的目的[4]。CEUS是在常规超声检查的基础上,通过周围静脉注射超声造影剂,使造影剂进入血液循环系统,进而到达靶器官或靶组织,利用造影剂微泡的声散射性能,形成超声造影剂灌注部位与周围组织声阻抗差对比,提高图像的对比分辨率以及超声成像对病变检查的敏感性和特异性,从而达到诊断疾病的目的。本研究选取了二维或三维多普勒超声诊断困难的疑难复杂盆腔包块做为研究对象,结果表明CEUS可提供丰富的肿块血流灌注信息,判别疑难复杂盆腔包块性质的效能较高,明显优于常规超声。CEUS在妇科盆腔肿物鉴别诊断方面的优势在于:(1)子宫和附件位置较深,造影后能清晰显示子宫肌层和卵巢的彩色血流,实时动态地观察正常组织和病变组织的血流灌注情况,可判断肿块内部实性成分有无血流灌注,鉴别其是否为有活性组织;(2)良恶性肿瘤的造影剂灌注模式有明显差异,有利于鉴别盆腔肿瘤的性质;(3)超声造影可区分附件区实性肿物的来源,助力临床决策。目前临床广泛应用的超声造影剂为粒径2~5μm的微气泡,微泡内为惰性气体,其组成成分无毒,溶解在血液中,随着呼吸排出,与计算机断层扫描(computed tomography,CT)和磁共振成像(magnetic resonance imaging,MRI)相比,CEUS拥有更多的优越性,如实时动态、安全无辐射、禁忌证及过敏反应极少、患者接受度高,价格与MRI相仿,但其空间分辨率较低,发展时间短,尚未普及。
文献报道,CEUS在判断卵巢良恶性肿瘤方面很有优势,其诊断的敏感性和特异性分别为93%(95%CI为89%~96%)和95%(95%CI为92%~96%),相比二维多普勒超声在诊断准确性方面有无优势仍需进一步研究[5]。2021年,最新荟萃分析显示CEUS在卵巢肿瘤良恶性方面的诊断效能优于传统超声和多普勒超声,CEUS诊断卵巢癌的敏感性和特异性分别为97%(95%CI为92%~99%)、92%(95%CI为85%~95%),而传统超声为91%(95%CI为87%~94%)、87%(95%CI为82%~91%),多普勒超声为93%(95%CI为91%~95%)、85%(95%CI为80%~89%)[6]。CEUS对卵巢性索间质肿瘤良恶性的诊断效能远远优于常规超声[7]。文献报道,CEUS在一定程度上弥补了常规超声的不足,有助于早期卵巢癌的检测,可用于二维超声诊断困难的小卵巢肿瘤的鉴别诊断,二维超声联合CEUS可有效提高卵巢癌的检出率,对卵巢癌的早期诊断和鉴别具有重要意义[8]。本研究显示,CEUS判断盆腔疑难复杂肿瘤良恶性的准确率为93.0%,优于常规超声(65.5%),亦优于文献报道的CT(75.58%)、MRI(81.40%)和双能CT血管造影(82.7%~89.3%)的诊断符合率[3,9]。尤其在基层医院,开展超声造影检查可满足盆腔肿物鉴别诊断的临床需求,并弥补缺乏核磁等高端影像设备的缺陷。如何将CEUS联合临床特征、肿瘤标志物形成多模态盆腔肿物判别系统,进一步提高诊断效能值得深入研究。
综上所述,超声造影可提供丰富的盆腔肿块血流灌注信息,判别盆腔良恶性肿瘤的效能较高,建议在超声判断困难的疑难复杂的盆腔肿瘤患者中推广使用。本研究存在一些不足之处,系回顾性研究且由不同超声医生进行检查,未作定量CEUS分析,将来可做进一步研究。
